Negli ultimi anni la pandemia di COVID-19 ha agito come una lente d’ingrandimento, portando alla ribalta le vulnerabilità nascoste dei sistemi sanitari globali e rendendo evidente la cruciale necessità di una collaborazione internazionale più forte e sinergica.
In Europa, la risposta frammentata alla crisi iniziata nel 2020 e la mancanza di coordinamento tra i paesi membri hanno sollevato la necessità di un approccio più unificato e sistematico. È da questa premessa che nasce la cosiddetta Unione Europea della Salute, un ambizioso progetto che mira a rafforzare la resilienza sanitaria, migliorare la cooperazione tra gli Stati membri e garantire un accesso equo e sicuro ai dati sanitari per tutti i cittadini europei. L’obiettivo principale è creare un sistema sanitario più integrato, capace di rispondere efficacemente alle crisi sanitarie e di promuovere l’innovazione nel campo della medicina e della sanità pubblica.
Uno dei pilastri fondamentali di questa nuova strategia è lo Spazio europeo dei dati sanitari (European Health Data Space), uno strumento progettato per creare un ambiente digitale sicuro e interoperabile, a cui i cittadini europei potranno accedere per controllare i propri dati sanitari. L’EHDS, infatti, permetterà ai pazienti di condividere facilmente i propri dati sanitari con medici e operatori sanitari, migliorando così l’efficienza delle cure e la qualità dell’assistenza. Questo maggiore controllo sui dati sanitari faciliterà, inoltre, l’accesso e la condivisione delle informazioni mediche anche tra i vari paesi dell’UE, garantendo così una continuità assistenziale e riducendo la duplicazione dei test diagnostici.
Facciamo però chiarezza su cosa si intende per interoperabilità del dato. I dati interoperabili sono informazioni che possono essere facilmente scambiate, comprese e utilizzate tra diversi sistemi e applicazioni, senza la necessità di interventi manuali o trasformazioni complesse. Questa caratteristica è essenziale per garantire che le informazioni siano accessibili e utilizzabili in modo efficiente e accurato tra diverse piattaforme e organizzazioni. I professionisti sanitari beneficeranno di questa interoperabilità dei sistemi sanitari potendo accedere a un quadro completo dell’anamnesi dei pazienti, anche quando questi sono ubicati in altri Stati membri. La conseguenza diretta sarà la possibilità di prendere decisioni terapeutiche e diagnostiche più informate, migliorando la qualità delle cure e riducendo anche i costi sanitari complessivi, con un risparmio stimato di circa 11 miliardi di euro nell’arco di dieci anni.
Per realizzare l’EHDS, è necessario un avanzamento nella digitalizzazione a livello nazionale e la creazione di infrastrutture interoperabili a livello di UE. Questo porta a un altro strumento di cui si discute già da diversi anni: il fascicolo sanitario elettronico, progettato per raccogliere e aggiornare continuamente i dati sanitari di una persona lungo tutta la sua vita, grazie ai contributi di vari operatori del Servizio sanitario nazionale (SSN) e dei servizi socio-sanitari regionali. Il percorso dell’Italia verso l’adozione del FSE sembra essere ben delineato, supportato da ingenti investimenti stanziati dal Piano nazionale di ripresa e resilienza (PNRR). Con oltre 300 milioni di euro destinati a questo progetto, si prevede che entro la fine del 2024, l’85% dei medici italiani utilizzerà attivamente il FSE. Il fascicolo sanitario elettronico non solo centralizzerà i dati sanitari, ma introdurrà anche nuove funzionalità come la possibilità di pagamento dei ticket sanitari, la prenotazione di visite ed esami, la scelta o revoca del medico e la consultazione dei referti di esami e diagnostica per immagini. Queste funzioni, che saranno implementate entro la fine del 2024, mirano a semplificare l’accesso ai servizi sanitari per i cittadini e a migliorare l’efficienza del sistema sanitario. Gli investimenti del PNRR prevedono non solo il potenziamento dell’infrastruttura tecnologica, ma anche la formazione dei professionisti sanitari. Entro il 2026, l’obiettivo è digitalizzare un miliardo di documenti e implementare nuovi flussi informativi a livello nazionale e regionale: questo sforzo ambizioso mira a creare un sistema sanitario più efficiente, meno costoso e capace di rispondere tempestivamente ai bisogni di salute della popolazione.

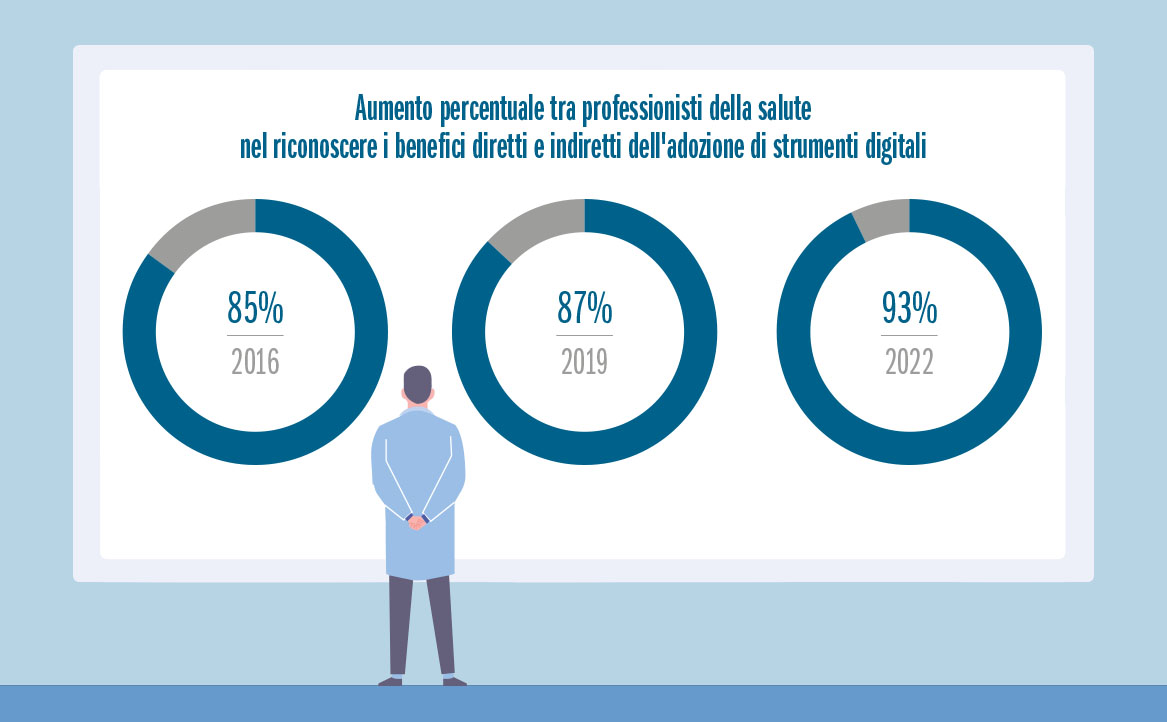
Sebbene il tessuto sanitario delle piccole e medie realtà non abbia ancora del tutto abbracciato completamente la digitalizzazione dei processi, negli ultimi anni, si è registrato un aumento nella percentuale di medici che riconoscono i vantaggi derivanti dall’utilizzo di strumenti digitali per la cura dei pazienti. Come evidenziato da ricerche condotte dall’American medical association (AMA), che ha iniziato a monitorare questo trend dal 2016, il tasso di adozione degli strumenti di salute digitale ha subito una forte accelerazione, con i medici che riconoscono sempre più i vantaggi che tali strumenti possono offrire alla cura dei pazienti, a patto che soddisfino requisiti chiave come la validazione, l’integrazione con i sistemi esistenti e la promozione dell’equità sanitaria. Tale tendenza (fig. 1) indica un’ampia accettazione e un crescente apprezzamento per le tecnologie digitali nel contesto sanitario, evidenziando il loro potenziale nel migliorare la qualità delle cure fornite ai pazienti. La percentuale di medici che considera vantaggioso l’uso di strumenti digitali per la cura dei pazienti è aumentata dall’85% nel 2016 al 93% nel 2022 (fig. 2), dato osservato trasversalmente tra tutte le fasce d’età e specialità mediche. Questo incremento riflette un cambiamento culturale significativo all’interno della professione medica, con una crescente fiducia nella capacità delle tecnologie digitali di migliorare l’esperienza del paziente e ottimizzare i risultati clinici.
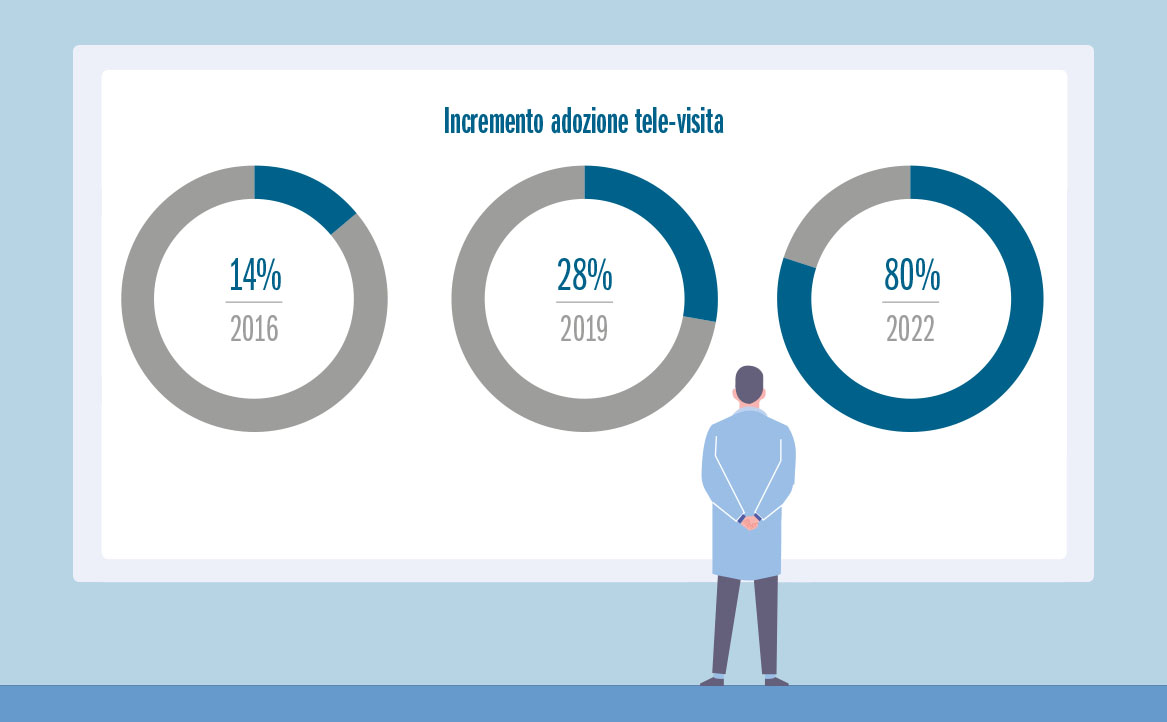
Tra gli strumenti digitali che hanno riscosso maggior successo, vedendo la crescita più significativa tra i professionisti sanitari, ci sono quelli che facilitano l’assistenza da remoto. La percentuale di medici che utilizza tele-visite è passata dal 14% nel 2016 all’80% nel 2022 (fig. 3), dimostrando un notevole adattamento alle esigenze di una sanità sempre più orientata alla flessibilità e alla riduzione delle barriere geografiche, mentre l’uso di dispositivi di monitoraggio remoto è aumentato dal 12% al 30% nello stesso periodo.
Il cambio di paradigma che avverrà nel prossimo futuro preannuncia un sistema sanitario che sarà veramente orientato alle esigenze e alle esperienze del paziente, piuttosto che alle sole esigenze operative delle strutture sanitarie. La centralità della patient journey terrà in considerazione non solo gli aspetti clinici della malattia, ma anche le dimensioni psicologiche, sociali ed emotive, favorendo un approccio in grado di aumentare l’aderenza ai trattamenti e, in ultima analisi, ottenere migliori risultati di salute. E in questo la digitalizzazione giocherà un ruolo cruciale, offrendo strumenti che facilitano la personalizzazione delle cure e la partecipazione attiva del paziente: il cosiddetto “empowerment del paziente” è già un processo in atto che promette un nuovo senso di controllo del paziente sul proprio percorso di salute, sempre più efficiente e sostenibile.





