Una giovane donna si reca in una struttura odontoiatrica alquanto nota nel territorio in cui vive, a causa del distacco di un ponte all’arcata superiore eseguito su denti naturali circa tre anni prima presso un’altra struttura. Dei 10 denti pilastro presenti in arcata, soltanto uno di essi presentava una lesione osteolitica periapicale limitata (riscontrabile in una CBCT eseguita per pianificare il caso). Alcune cure non erano state eseguite a regola d’arte, ma nel complesso i denti presenti potevano essere considerati, previa esecuzione delle cure opportune, ancora adeguati quali pilastri per una nuova struttura protesica. All’arcata inferiore erano presenti 11 denti, tutti pilastri di protesi, che presentavano numerose lesioni osteolitiche periapicali in assenza di trattamenti endodontici. Mancavano solo i molari inferiori di sinistra. Alla paziente venne spiegato che, a fronte di una situazione estremamente compromessa, l’unica soluzione possibile era quella di estrarre tutti i denti ed eseguire due protesi all’arcata superiore e inferiore implanto-supportate. Venne, dunque, eseguita una bonifica – mediante l’inserimento di otto impianti all’arcata superiore e sette all’arcata inferiore – e un carico protesico immediato in giornata. Il risultato di tale riabilitazione fu di una lesione transitoria al nervo alveolare inferiore di destra, la comparsa di un grave quadro sinusitico (che portò la giovane donna a subire un intervento chirurgico) e un errato inserimento degli impianti nel settore frontale superiore, con eccessiva inclinazione vestibolare (e apici delle fixtures aggettanti nella fossa nasale per circa 4 mm). Non fu possibile riabilitare congruamente l’arcata superiore – sotto il profilo funzionale ed estetico – con protesi fissa. Il tutto in una donna di età inferiore a 40 anni.
Prendo spunto da questa delicata situazione, che sta vivendo risvolti di natura civile e penale, per formulare alcune considerazioni di natura etica.
L’enciclopedia Treccani riporta: “In senso ampio, l’etica può essere intesa come quel ramo della filosofia che si occupa di qualsiasi forma di comportamento umano, politico, giuridico o morale; in senso stretto, invece, l’etica va distinta sia dalla politica sia dal diritto, in quanto ramo della filosofia che si occupa più specificamente della sfera delle azioni buone o cattive e non già di quelle giuridicamente permesse o proibite o di quelle politicamente più adeguate”.
Non è sicuramente questa la sede per discernere approfonditamente di etica (e nemmeno il sottoscritto è la persona giusta per farlo), ma sulla base di tale definizione mi piace citare Massimo Cacciari, quando dice: “ethos non significa propriamente buon comportamento, indica piuttosto l’appartenenza ad un ethos (luogo in cui si vive) che porta ad agire secondo una dimensione e una fede comuni e indica quell’insieme di usi e costumi che sono condizionati culturalmente e dalle circostanze”.
In altre parole, l’etica è ovunque e regola il rapporto tra io e noi, ed è estremamente contestualizzata, relativamente al luogo e al momento storico in cui viviamo.
Noi viviamo in una parte del mondo, e in un periodo storico in cui domina la logica economica e l’uomo risulta immerso nella dimensione del mercato, del profitto, del consumo. Un contesto in cui sempre più spesso i bisogni sono “indotti” dai media, dai social media, dagli stereotipi della società.
È innegabile che la realtà “odontoiatrica” risenta fortemente delle “sirene” di richieste estetiche portate all’estremo. Credo che a tutti noi sia capitato il paziente che si presenti con richieste improbabili e inverosimili, aventi come riferimento, spesso, figure dello spettacolo alle quali si vorrebbe assomigliare. La tentazione di cedere alle richieste, a fronte magari di un lauto compenso, spesso è forte. Che si tratti di richieste estetiche ai limiti, o di offerte di riabilitazioni protesiche implanto-supportate, fatte a scapito di denti ancora sani o con patologie in atto ma clinicamente recuperabili, una cosa è certa: nella nostra pratica professionale ci troviamo quotidianamente di fronte ad un conflitto di interessi. La professione odontoiatrica, professione prima di tutto intellettuale, prevede giustamente un compenso. In altre parole, il professionista si trova nella condizione prima di consigliare, e poi di eseguire quelle prestazioni dietro compenso. Cosa che reca inesorabilmente in sé un conflitto di interessi “reale o percepito”1.
Ed ecco che torniamo a parlare di etica. O meglio, di “etica medica”, che studia e definisce ciò che è bene e ciò che è male in ambito medico.
Molti autori ritengono che il libro “Medical Ethics”, scritto alla fine del 1700 dal dottor Thomas Percival, sia una pietra miliare dell’etica medica. Un testo scritto in un contesto storico di emergenza sanitaria (un’epidemia di tifo che colpì la città di Manchester), che portò quasi al collasso l’ospedale della città. Tale emergenza richiese l’assunzione di numerosi nuovi medici, che però portò a litigi interni che esitarono nella chiusura di un reparto essenziale nella lotta all’epidemia. La sua volontà era quella di individuare regole di condotta prese direttamente nel campo della pratica medica, da statuti e regolamenti medici già esistenti. Al punto che la prima stesura del testo portava il nome di Medical Jurisprudence, una raccolta di norme che già governavano la professione medica. Tuttavia, “Le buone maniere mediche sembrano inadeguate per affrontare le nuove sfide poste dalla professione medica, come la lotta contro diversi medici ciarlatani e il controllo sociale della sanità pubblica attraverso l’affermazione di competenze esclusive, la difesa della dignità e dell’unità della professione, il garante di un rapporto fedele con i pazienti non istruiti che sono poi incapaci di valutare i servizi che ricevono”2. Da qui l’evoluzione in Medical Ethics.

Il punto è proprio questo: su un piatto della bilancia abbiamo una società (la nostra) che, come detto, è guidata da una logica economica le cui linee guida sono spesso definite dai (social) media, mentre sull’altro piatto sono offerti da parte dell’industria dei dispositivi accompagnati da tecniche chirurgiche sempre più raffinate, messe a disposizione di tutta la classe odontoiatrica, anche in assenza di una adeguata curva di apprendimento. La conseguenza è che spesso manca il punto di equilibrio, ovvero il bene del paziente. A fronte di questo bombardamento mediatico può risultar difficile comprendere quale sia il comportamento eticamente corretto.
Mi è capitato in più di una occasione, affrontando casi come quello presentato nell’introduzione, che il consulente di controparte cercasse di giustificare la menomazione di una persona (perché l’estrazione di 21 denti altro non si può definire se non come menomazione dell’integrità psicofisica) a fini implanto-protesici, come una valida alternativa terapeutica alla riabilitazione su denti naturali.
Per dirla come il 36° Presidente degli Stati Uniti d’America, L. B. Johnson, “Il compito più difficile non è fare ciò che è giusto, ma sapere cosa è giusto”.
Nel 2001 l’Accademia Nazionale della Medicina degli Stati Uniti d’America descrisse sei elementi di base di qualità dell’assistenza sanitaria che dovrebbero caratterizzarne l’attività: ovvero essere sicura, efficace, efficiente, incentrata sul paziente, tempestiva ed equa.
In tempi recenti la comunità scientifica internazionale è giunta a stabilizzare i suoi principi in quattro fondamentali: beneficenza, non maleficenza, autonomia, giustizia ed equità3.
Il principio di beneficenza è l’obbligo del medico di agire per il bene del paziente e sostiene una serie di regole morali per proteggere e difendere il diritto degli altri.
La non maleficenza è l’obbligo del medico di non danneggiare il paziente.

L’autonomia si rifà al principio di autodeterminazione dell’individuo, valore tutelato principalmente dall’art. 32 della Costituzione Italiana e che trova applicazione quotidiana nell’informazione e nel consenso.
Giustizia ed equità vanno interpretate come trattamento giusto, equo e appropriato delle persone. Si dovrebbe ambire quindi ad una distribuzione equa, giusta e appropriata delle risorse sanitarie determinate da norme giustificate che strutturano i termini della cooperazione sociale
Per la nostra attività quotidiana abbiamo a disposizione radici profonde alle quali ispirarci:
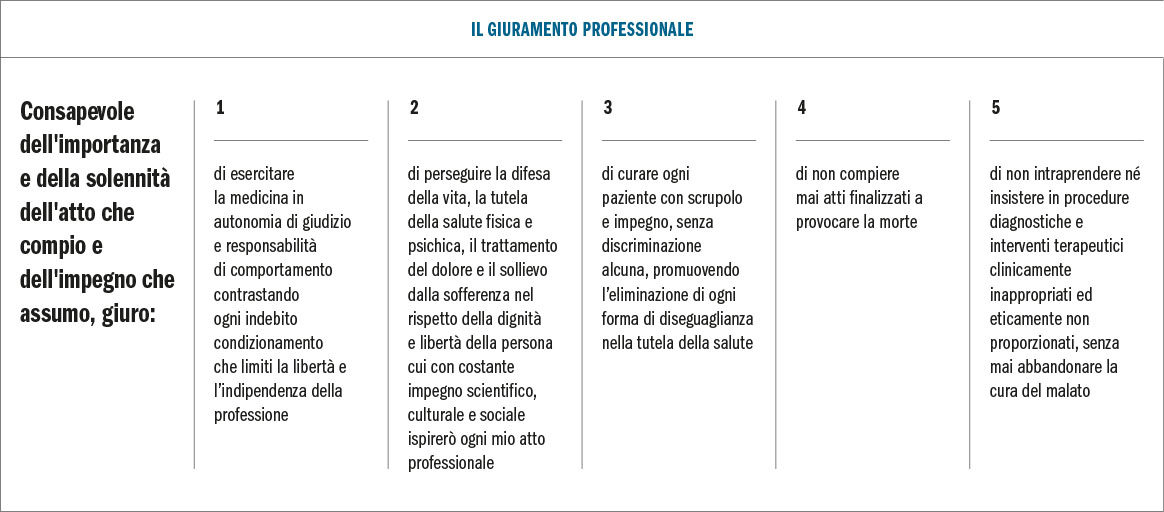


E due sono gli strumenti principali di cui disponiamo, sicuramente perfettibili, ma già decisamente efficaci quando vengono utilizzati, per una professione eticamente guidata: l’informazione al paziente e il suo consenso alle cure, e l’utilizzo delle linee guida e/o buone pratiche clinico assistenziali.
Abbiamo però bisogno di un salto di qualità rispetto alla semplice raccolta e messa in pratica di norme comportamentali e giurisprudenziali, come fece Thomas Percival.
Occorre una rivoluzione culturale che non sia solamente un elenco di regole scritte alle quali sottostare per la paura di una eventuale sanzione/pena che potrebbe esser comminata, ma anche, e soprattutto, una visione ippocratica aggiornata ai tempi moderni (non più paternalistica) dell’odontoiatria, che abbia come caposaldo il “primum non nŏcēre”; meglio ancora, per dirla con il Comitato Nazionale per la Bioetica in Odontoiatria , abbiamo bisogno di un’autentica “transizione da un’odontoiatria delle cure a una odontoiatria del care”5.
NOTE
1 Scarpelli M.L. – Conflitto di interessi e attività professionale odontoiatrica. Doctor Os 15 settembre 2021
2 Patuzzo S, Goracci G, Ciliberti R. Thomas Percival. Discussing the foundation of Medical Ethics. Acta Biomed. 2018 Oct 8;89(3):343-348. doi: 10.23750/abm.v89i3.7050. PMID: 30333457; PMCID: PMC6502118.
3 Beauchamp TL, Childress JF. Principle of Biomedical Ethics. 8th ed. Oxford University Press; 2019
4 https://www.aio.it/html/uploads/2018/05/codice-etico-aio.pdf
5 Comitato Nazionale per la Bioetica BIOETICA IN ODONTOIATRIA Documento approvato nella seduta plenaria del 24 giugno 2005





