L’obiettivo di questo case report è di presentare una riabilitazione implantare in area estetica mandibolare, in seguito all’estrazione di elementi dentari parodontalmente compromessi e applicazione di un protocollo di debridement e trattamento dell’area infetta.
Si presenta il caso clinico di un paziente che richiede la riabilitazione dell’area estetica mandibolare, colpita da malattia parodontale con severa perdita di attacco e conseguente mobilità degli elementi dentari residui. Analizzate le varie alternative terapeutiche removibili e fisse, si decide di progettare una riabilitazione implanto-supportata. Sono stati estratti gli elementi dentari non recuperabili ed è stata detersa l’area dall’infezione presente. Prima del posizionamento implantare è stato applicato un protocollo di detersione delle superfici dentali contigue per gestire il difetto osseo con presenza di tessuto flogistico. Sono stati impiegati biomateriale e membrana riassorbibile per gestire il difetto osseo residuo nell’area intraforaminale e sono stati successivamente posizionati due impianti destinati a guarigione sommersa, successivamente protesizzati con un ponte di 3 elementi.
Negli appuntamenti di follow up, il sito chirurgico ha mostrato una buona guarigione dei tessuti molli, con 3mm di gengiva cheratinizzata perimplantare e gli impianti sono andati incontro a corretta osteointegrazione.
A conferma di quanto riportato dalla letteratura scientifica di riferimento, l’applicazione dei protocolli di detersione e di gestione dei tessuti, combinata alla progettazione chirurgica implantare nel sito rigenerato, ha permesso l’ottenimento dell’osteointegrazione e della stabilità implantare idonea al supporto masticatorio e il rimodellamento tissutale ha portato a un buon risultato estetico.
Introduzione
La tecnica chirurgico-implantare per la riabilitazione delle edentulie parziali e totali è stata oggetto, nel corso degli ultimi decenni, di intensa ricerca per quanto riguarda la merceologia, le tecniche chirurgiche e soprattutto la biologia alla base delle procedure operative. Questo, parallelamente all’aumento della richiesta da parte dei pazienti, ha portato alla ricerca della semplificazione delle procedure chirurgiche, mantenendo comunque un’ottima predicibilità delle stesse, contribuendo, di fatto, a definirla come una procedura di routine. I principali fattori che, ancora oggi, minano la predicibilità del successo della chirurgia implantare sono la sede di posizionamento nell’ottenimento del risultato estetico, in particolar modo nei settori frontali (1,2) e lo stato di salute e igiene del sito implantare e dei tessuti limitrofi, al fine di ottenere una corretta osteointegrazione ed evitare complicanze infettive (3) del tessuto osseo e dei tessuti molli perimplantari.
L’obiettivo di questo case report è quello di mostrare un caso clinico di riabilitazione implantoprotesica in area estetica, in presenza di atrofia del tessuto osseo e di un processo flogistico limitrofo, trattato con protocolli di debridement e detersione in linea con quanto riportato dalla letteratura, portando a risultati soddisfacenti.
Materiali e metodi
Si presenta alla nostra attenzione un paziente di sesso maschile di 69 anni, con la richiesta di una valutazione specialistica del suo cavo orale.
L’attenta raccolta dei dati anamnestici del paziente non evidenzia particolari controindicazioni alle procedure odontoiatriche e chirurgiche, non essendo presenti patologie sistemiche di base, né allergie. Il paziente riferisce inoltre di non trovarsi in terapia farmacologica.
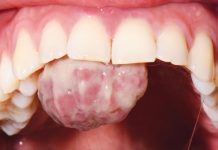
All’esame clinico intraorale si riscontra una severa perdita di attacco dei tessuti di supporto parodontale degli elementi del gruppo incisale mandibolare, uniti da uno splintaggio preesistente con filo metallico e composito, ed edentulia in sede 4.1.
All’esame radiografico di primo livello (OPT) si evidenzia un’ampia area di radiotrasparenza corrispondente alla zona intercanina mandibolare, e atrofia ossea di tutta l’area parodontale degli elementi frontali inferiori (fig. 1).
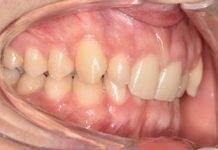
La richiesta principale del paziente consiste nella riabilitazione estetico-funzionale dell’area estetica mandibolare, idealmente con una soluzione protesica fissa.
Valutate le principali alternative terapeutiche, è stata progettata una riabilitazione implantare consistente nel posizionamento chirurgico di due impianti, da riabilitare protesicamente come pilastri di un ponte di 3 corone unite (elementi 31, 41, 42), successivamente all’estrazione degli elementi dentari irrecuperabili e al risanamento pre-chirurgico dell’area.
Previa firma del consenso informato, il paziente ha concordato il piano di trattamento proposto.
Già in fase di progettazione, è risultato evidente come il difetto osseo residuo dall’estrazione degli elementi, parallelamente alla presenza di infezione, non conferisca un volume osseo idoneo al posizionamento immediato post-estrattivo degli impianti, come evidenziato dagli studi in merito presenti in letteratura (3,4), per cui si è deciso di attendere la completa guarigione in 4 mesi del sito implantare. Durante l’attesa della seconda fase chirurgica, l’edentulia parziale è stata compensata da uno scheletrato provvisorio con ganci in metallo.
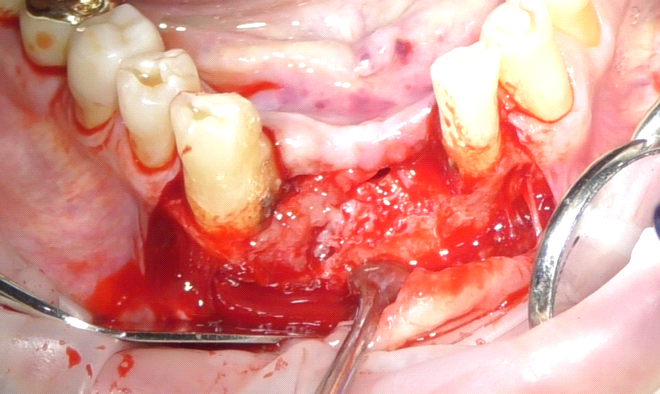
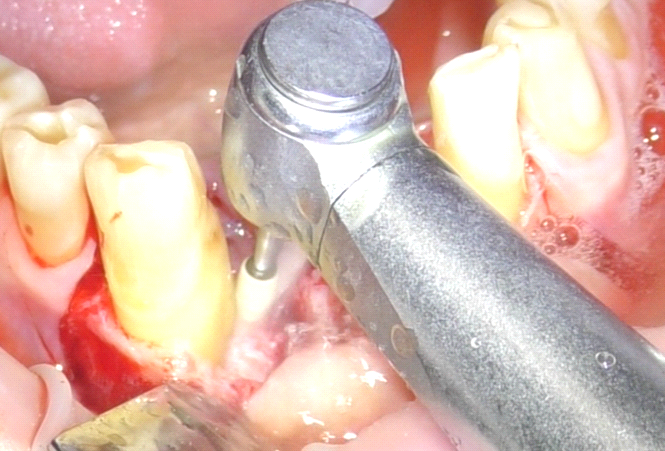
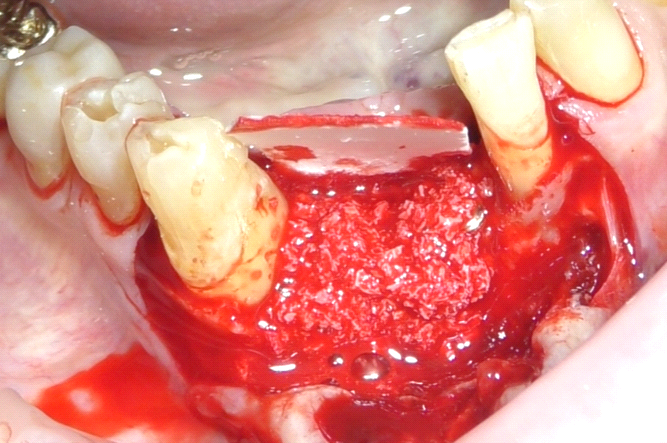
Per il posizionamento implantare è stata innanzitutto eseguita l’anestesia loco-regionale dell’area intraforaminale mandibolare nell’area vestibolare e linguale, con l’utilizzo di anestetico con vasocostrittore 1:100.000; in seguito è stato inciso un lembo trapezoidale a tutto spessore, composto da un’incisione orizzontale in cresta, proseguita intrasulculare agli elementi 3.2 e 4.3, e due incisioni verticali di scarico, a partenza dal margine gengivale degli elementi distali ed estesa oltre alla linea mucogengivale. Lo scollamento a tutto spessore del lembo ha evidenziato la persistenza di tessuto infiammatorio contiguo alla radice di 4.3 (fig. 2). Per questo motivo, prima di procedere alla preparazione dei siti implantari, è stata clivata la porzione di tessuto infiammatorio mediante scollatori di Molt, e successivamente è stata abbondantemente detersa l’area con lavaggi di soluzione fisiologica e clorexidina (fig. 4). Vista la presenza della lesione infiammatoria, e visto lo status igienico generale dell’area, gli elementi dentari adiacenti sono stati detersi dapprima con una punta ad ultrasuoni, in seguito con delicati passaggi di una fresa Arkansas e infine con detersione manuale con curette e scaler (fig. 3-5). Questi passaggi aggiuntivi, eseguiti seguendo protocolli già validati in letteratura, hanno permesso di accedere alla fase di preparazione dei siti implantari in tessuti perfettamente detersi e privi di macro-agglomerati di biofilm batterico e tessuti infetti (5).
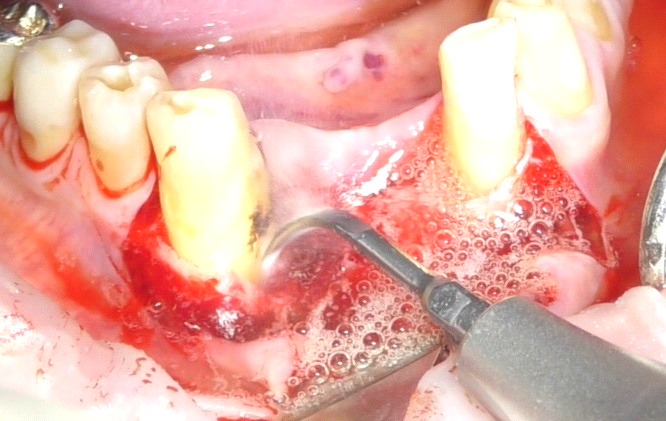
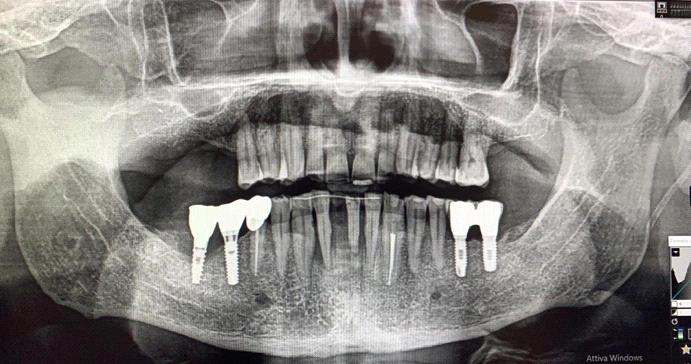
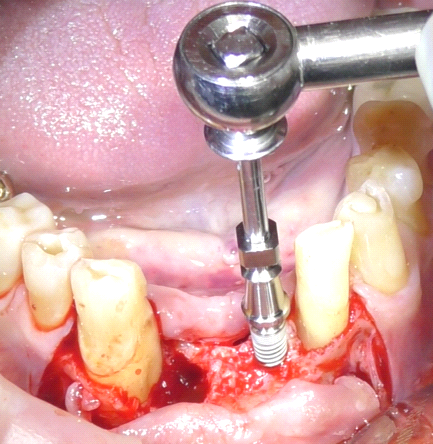
I siti implantari sono stati preparati in sede degli elementi 41 e 32, i due impianti (Essenthial, Dentha Implants srl) da 3,4 x 11,5 mm sono stati messi in posizione con mounter su manipolo chirurgico e successivamente serrati a mano con l’ausilio della chiave dinamometrica (fig. 6, 7).
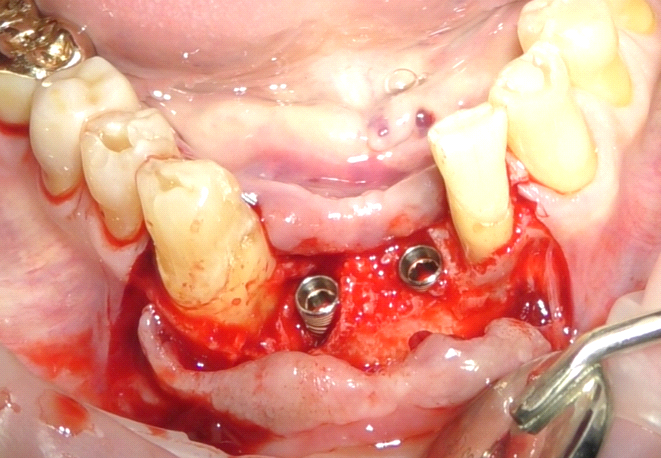
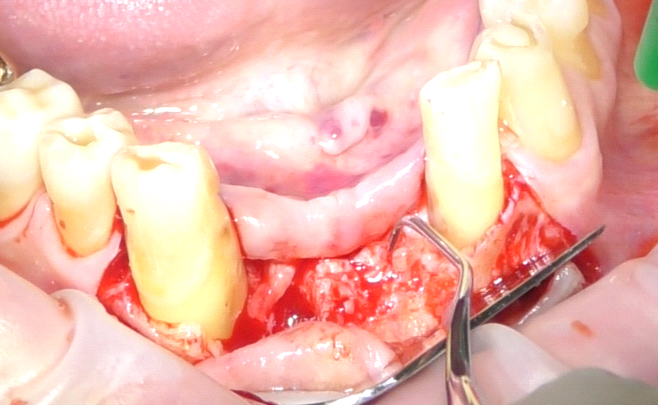
Sono state avvitate le viti tappo per la guarigione sommersa degli impianti (6) ed è stato inserito biomateriale (RegenerOss Resorbable Xenograft, Collagen Matrix Inc.) (fig. 8), coperto in posizione da una membrana riassorbibile (Cytoplast, Osteogenics Inc.) appoggiata e introflessa nel lembo (fig. 9).
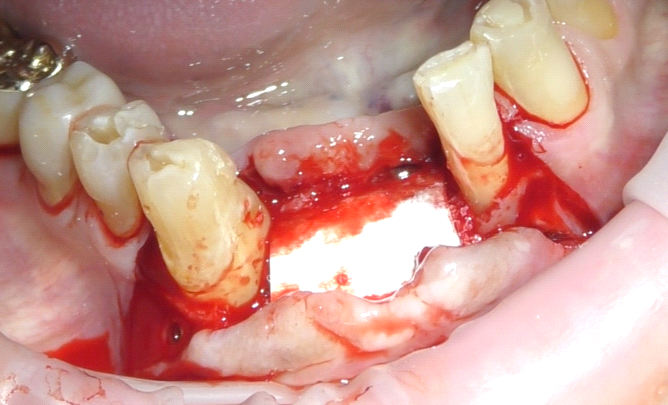
Il lembo chirurgico è stato poi suturato mediante una doppia fila di suture, una profonda a punti staccati con filo riassorbibile (Vycril, 4/0) e una seconda fila di suture a materassaio orizzontale estroflettente con filo non riassorbibile (seta ricoperta in teflon 3/0) con la funzione di sigillare in cresta la beanza tissutale (fig. 10).
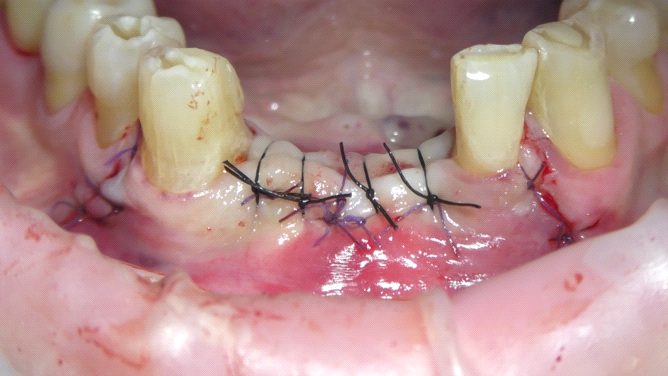
Infine, sono state fornite al paziente le indicazioni postoperatorie farmacologiche, comportamentali, alimentari e igieniche, ed è stata posizionata una protesi provvisoria rimovibile, ribasata con resina morbida sull’interfaccia gengivale, per evitare traumatismo tissutale.
Dopo sei mesi di guarigione dei tessuti e di osteointegrazione implantare, gli impianti sono stati scoperti e protesizzati.
Risultati
Negli appuntamenti di follow up, il sito chirurgico ha mostrato una buona guarigione dei tessuti molli, presentando oltre 3mm di tessuto cheratinizzato e colorito roseo e la totale assenza di segni flogistici, come suggerito dalla letteratura. Parallelamente, gli impianti hanno ottenuto corretta osteointegrazione, intesa come diretto legame tra il tessuto osseo ricevente e la fixture implantare, che, a distanza di 6 mesi di follow up, non ha mostrato sondaggi patologici, eseguiti con sonda millimetrata circonferenzialmente all’emergenza implantare.
Discussione
In chirurgia orale, ogni intervento deve essere preventivamente studiato e progettato, poichè la quasi totalità dei casi clinici può essere trattata seguendo piani di trattamento tra di essi alternativi. L’alternativa terapeutica principale presa in considerazione in questo caso, ad esempio, era rappresentata da una protesi parziale rimovibile: dato il buon supporto degli elementi diatorici, la funzione estetica sarebbe stata ripristinata con uno scheletrato con ganci metallici, più resistenti, o in nylon, favorendo la resa estetica. Questa soluzione, però, non avrebbe garantito al paziente lo stesso livello di comfort e di estetica, ed è stata pertanto rifiutata.
Questo risultato è stato reso possibile dai protocolli di detersione del sito chirurgico impiegati: ad oggi, sono presenti studi in letteratura che dimostrano la possibilità – in precise e determinate condizioni – di riabilitare con impianti post-estrattivi in siti infetti (3-5). Le condizioni principali sono la disponibilità di un buon supporto vascolare, la presenza di infezioni limitate, come ad esempio infezioni periapicali, e soprattutto la disponibilità di un volume osseo idoneo al posizionamento implantare. Le condizioni necessarie per la riabilitazione post-estrattiva di un sito chirurgico infetto non erano soddisfatte nel caso clinico riportato, poiché si trattava di un’area irrorata solo da vascolarizzazione terminale intra-foraminale, colpita da una severa atrofia ossea con ampia infezione.
Conclusioni
Il piano di trattamento differito in due fasi chirurgiche ha portato a un buon risultato, e il protocollo di detersione impiegato sulle superfici contigue ai siti implantari, già validato da studi presenti in letteratura, ha permesso di ottenere la guarigione del tessuto osseo rigenerato e dei tessuti molli perimplantari.
1. Brånemark PI, Hansson BO, Adell R, Breine U, Lindström J, Hallén O, Ohman A. Osseointegrated implants in the treatment of the edentulous jaw. Experience from a 10-year period. Scand J Plast Reconstr Surg Suppl. 1977;16:1-132. PMID: 356184.
2. Adell R, Lekholm U, Rockler B, Brånemark PI. A 15-year study of osseointegrated implants in the treatment of the edentulous jaw. Int J Oral Surg. 1981 Dec;10(6):387-416. doi: 10.1016/s0300-9785(81)80077-4. PMID: 6809663.
3. Chrcanovic BR, Martins MD, Wennerberg A. Immediate placement of implants into infected sites: a systematic review. Clin Implant Dent Relat Res. 2015 Jan;17 Suppl 1:e1-e16. doi: 10.1111/cid.12098. Epub 2013 Jul 2. PMID: 23815434.
4. Waasdorp JA, Evian CI, Mandracchia M. Immediate placement of implants into infected sites: a systematic review of the literature. J Periodontol. 2010 Jun;81(6):801-8. doi: 10.1902/jop.2010.090706. PMID: 20192616.
5. Chen H, Zhang G, Weigl P, Gu X. Immediate placement of dental implants into infected versus noninfected sites in the esthetic zone: A systematic review and meta-analysis. J Prosthet Dent. 2018 Nov;120(5):658-667. doi: 10.1016/j.prosdent.2017.12.008. Epub 2018 Jun 28. PMID: 29961634.
6. Linkevicius T, Puisys A, Linkevicius R, Alkimavicius J, Gineviciute E, Linkeviciene L. The influence of submerged healing abutment or subcrestal implant placement on soft tissue thickness and crestal bone stability. A 2-year randomized clinical trial. Clin Implant Dent Relat Res. 2020 Aug;22(4):497-506. doi: 10.1111/cid.12903. Epub 2020 Apr 6. PMID: 32250061.
We present the clinical case of a patient requiring rehabilitation of the mandibular esthetic area, affected by periodontal disease with severe loss of attachment and consequent mobility of residual dental elements. After analyzing the various removable and fixed treatment alternatives, it was decided to design an implant-supported rehabilitation. Dental elements in irrecoverable condition of the supporting tissues were extracted, and the area was cleansed of the present infection. Prior to implant placement, a cleansing protocol of contiguous tooth surfaces was applied to manage the bone defect with presence of inflammatory tissue. Biomaterial and resorbable membranes were used to manage the residual bone defect in the intraforaminal area, and two implants intended for submerged healing were subsequently placed and prosthesized with a 3-unit prosthetic bridge.
The objective of this case report is to present implant rehabilitation in mandibular aesthetic area, following extraction of periodontally compromised tooth elements and application of a debridement and treatment protocol for the infected area.
In follow-up appointments, the surgical site showed good soft tissue healing, with 3mm of peri-implant keratinized gingiva and the implants underwent correct osseointegration.
Confirming the reports in the relevant scientific literature, the application of cleansing and tissue management protocols combined with implant surgical design at the regenerated site resulted in the achievement of osseointegration and implant stability suitable for masticatory support, and tissue remodeling resulted in a good esthetic outcome.