L’agenesia dei secondi premolari mandibolari, ad esclusione di quella dei terzi molari, rappresenta la condizione di ipodonzia di più frequente riscontro in dentatura permanente (1).
Essa può presentarsi come anomalia isolata oppure rappresentare un’espressione fenotipica in sindromi più complesse, quali ad esempio sindrome di Down, labiopalatoschisi, displasia ectodermica, sindrome di Crouzon.
Il coinvolgimento monolaterale appare più frequente (2), tuttavia non è di rara rilevazione un interessamento simmetrico bilaterale, che nella quasi totalità dei casi si associa a sviluppo di malocclusione, conseguente l’alterazione del corretto rapporto tra elementi dell’arcata superiore e di quella inferiore.
In presenza di agenesia l’eventuale piano terapeutico proposto, spesso di tipo multidisciplinare, deve essere individualizzato e deve mirare al ripristino di una piena funzionalità occlusale, nel rispetto delle caratteristiche morfologiche dento-scheletriche, dell’estetica del viso e dei tessuti molli, nonché dell’equilibrio psicologico e delle aspettative del paziente stesso.
In sintesi comunque, le possibilità terapeutiche appaiono tre: riapertura degli spazi, finalizzata a sostituzione protesica, chiusura degli spazi, oppure mantenimento temporaneo degli elementi decidui in arcata, qualora questi ultimi risultino presenti, sani e stabili.
La necessità di eseguire un movimento ortodontico come la traslazione corporea dei molari mandibolari in caso di chiusura spazi, ottenuta per prevalente mesializzazione dei settori posteriori, in caso di agenesia dei secondi premolari rappresenta da sempre una metodica piuttosto complessa, che può comportare un notevole allungamento delle tempistiche di trattamento, rispetto alla media della durata di una normale terapia ortodontica.
D’altra parte, la possibilità di velocizzare il movimento dentale, riducendo quindi anche il numero di settimane di trattamento, si configura come un importante obiettivo per l’ortodonzia moderna, in quanto permetterebbe di limitare il rischio di complicanze quali infiammazione gengivale, decalcificazione dello smalto, carie dentale (3,4), e, soprattutto, riassorbimento radicolare (5).
L’iniezione locale di prostaglandine, di osteocalcina e di vitamina D3, nonché l’applicazione di correnti elettromegnetiche pulsate è stata analizzata a questo scopo in letteratura (6,7,8), tuttavia i risultati appaiono ancora relativamente significativi.
D’altra parte l’utilizzo di corticotomie dell’osso alveolare, operato mediante sezioni o perforazioni multiple della lamina corticale, estese fino alla componente midollare dello stesso, rappresenta da alcuni anni una metodica particolarmente efficiente se finalizzata ad un incremento del movimento dentale (10); il suo razionale clinico si fonda sullo studio del fenomeno di accelerazione regionale del metabolismo (regional acceleratory phenomenon, RAP) (9).
Esso consiste proprio in un’accelerazione dei fisiologici processi biologici di guarigione tissutale, che comportano un aumento della perfusione vasale, un incremento del turn-over osseo loco-regionale e un decremento della densità ossea (11).
Anche il movimento ortodontico di uno o più elementi dentari in uno spazio estrattivo può beneficiare delle alterazioni metabolico-tissutali favorevoli che si realizzano a livello del sito di estrazione stesso, a patto che la meccanica venga iniziata precocemente, a breve distanza temporale dall’atto chirurgico.
A questo scopo viene presentato un caso clinico di trattamento ortodontico con chiusura spazi immediata post-estrattiva in paziente con agenesia simmetrica bilaterale dei secondi premolari inferiori.
CASO CLINICO
Il paziente, maschio, di 15 anni, giunge alla nostra osservazione, desideroso di migliorare l’estetica del suo sorriso.
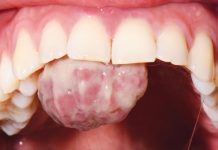
L’inquadramento anamnestico permette di escludere la presenza di patologie rilevanti ai fini di una eventuale terapia ortodontica. Da una rilevazione dei records diagnostici (ortopantomografia, teleradiografia del cranio in proiezione latero-laterale, fotografie intra ed extraorali, modelli studio) emerge un quadro di III classe scheletrica, lievemente iperdivergente, con modesta asimmetria mandibolare per eccesso a destra (valutabile in visione frontale, fig. 1a-1b) ed incremento del terzo inferiore del viso (fig. 1c). La presenza di progenismo appare moderatamente mascherata da un pattern di crescita valutabile in post-rotazione.
Da un punto di vista estetico viene evidenziata anche una riduzione dell’ampiezza di arcata in visione frontale a causa di palato-inclinazione degli elementi 13-23, nonché un decremento dell’ampiezza del sorriso, con evidenza di corridoi laterali antiestetici.
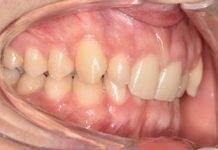
Da un punto di vista dentale si osserva un rapporto di prima classe molare bilaterale, terza classe canina a destra e prima a sinistra, affollamento lieve (2 mm) superiore e moderato (4 mm) inferiore, con linguo-inclinazione in compenso degli incisivi mandibolari e agenesia bilaterale degli elementi 35 e 45, cui si associa persistenza dei corrispettivi decidui.
Risultano agenetici anche i terzi molari inferiori (fig. 2-3).


Da un punto di vista auxologico l’analisi delle vertebre cervicali permette di ipotizzare un lieve residuo di crescita.
L’opzione terapeutica di mantenimento temporaneo dei secondi molari decidui, finalizzata a una futura sostituzione implanto-protesica in età adulta, viene rifiutata dal paziente e dai suoi genitori.
Si decide dunque di intraprendere una terapia ortodontica di chiusura degli spazi agenetici, con coordinazione delle arcate e miglioramento dell’estetica del sorriso.
L’utilizzo della low-friction, associata a rialzi occlusali, permette di sfruttare al meglio le potenzialità metaboliche tissutali loco-regionali indotte dall’estrazione degli elementi 75-85, con sviluppo di una meccanica di chiusura spazi ad iniziale ancoraggio medio, intrapresa già 7 giorni dopo l’atto chirurgico (fig. 4).

A seguito dell’ottenimento della posizione programmata per gli elementi 34-44 (utile a garantire una buona intercuspidazione con l’arcata superiore, a favorire la risoluzione dell’affollamento inferiore e permettere il miglioramento dell’inclinazione degli incisivi mandibolari), la loro posizione viene bloccata mediante la connessione con TADs inserite nell’area interdentale tra primo premolare e canino mandibolare.
Segue dunque la fase di mesializzazione molare nel sito estrattivo, operata mediante l’utilizzo di elastici e molle in A-NiTi (fig. 5), associate all’incremento di ancoraggio scheletrico in zona mandibolare anteriore e alla low-friction, i quali hanno globalmente consentito un rapido raggiungimento del movimento desiderato.

DISCUSSIONE
La durata media di una terapia ortodontica varia tra i 21 e 27 mesi per i casi non estrattivi e tra 25 e 35 mesi per i casi estrattivi (12).
La possibilità di ridurre le tempistiche di trattamento, pur garantendo un buon controllo del movimento dentale e il pieno rispetto dei meccanismi fisiologici che ne costituiscono il razionale biologico, ha da sempre rappresentato un obiettivo della moderna ortodonzia.
Una più rapida finalizzazione del caso permette infatti di limitare le complicanze dento-parodontali e il calo della compliance che spesso si associano a terapie di lunga durata, riducendo inoltre le spese a carico del paziente e dell’ortodontista.

La possibilità di sfruttare le alterazioni tissutali favorevoli che si creano nella matrice dell’osso alveolare a seguito di un atto chirurgico è alla base dell’utilizzo di osteotomie e corticotomie finalizzate all’accelerazione del movimento dentale.
Il termine RAP (regional acceleratory phenomenon) coniato inizialmente nella descrizione dei meccanismi biologici di riparazione che conseguono una frattura ossea (13), fa riferimento a processi di neoangiogenesi, proliferazione tissutale, alterazione della densità e del metabolismo osseo che avvengono fisiologicamente nei tessuti duri, ma anche in quelli molli, nell’area in cui si registra un evento traumatico di sufficiente intensità, compresa l’estrazione chirurgica di un elemento dentario.

L’opportunità di velocizzare il movimento ortodontico sfruttando la finestra metabolica temporale favorevole, descritta da Wilcko (10) con il termine di “accelerated osteogenic orthodontics” (AOO), ha permesso di ottenere una notevole riduzione delle tempistiche di chiusura spazi, nel caso presentato di agenesia bilaterale dei secondi premolari inferiori, in un paziente ormai in dentatura permanente.
La maggior densità ossea mandibolare (se confrontata con quella del mascellare superiore), nonché l’impossibilità di sfruttare favorevolmente il fisiologico accorciamento della lunghezza di arcata che si realizza in tarda dentizione mista, ad esempio ricorrendo a tecniche di emisezione dei secondi molari decidui, pone l’ortodontista di fronte a una difficoltà tecnica di non scarsa rilevanza.
In un caso come questo, fondamentale risulta essere l’immediatezza nel procedere con meccaniche di scorrimento in un sito chirurgico post-estrattivo, entro i 7 giorni successivi a quelli dell’avulsione dei secondi molari decidui.
La massima efficacia ed efficienza sono stati raggiunti inoltre associando a una tecnica low-friction un approcio ISW, che ha previsto l’utilizzo di rialzi occlusali ed elastici leggeri precoci.


Se da una parte tuttavia si ricerca una velocizzazione del movimento dentale, dall’altra altrettanto imprescindibile appare la necessità di controllo dello stesso, mediante pianificazione attenta degli ancoraggi e delle meccaniche ortodontiche da utilizzare.
A questo scopo, l’utilizzo dell’ ancoraggio scheletrico anteriore mediante TADs inserite nello spazio creato tra le radici del canino e del primo premolare mandibolare ha permesso di eseguire una chiusura spazi controllata (30% di distalizzazione premolare e 70% di avanzamento molare) con una adeguata risoluzione dell’affollamento, controllo della rotazione del piano occlusale e ristabilimento di un corretto asse incisale inferiore, nel rispetto della piena salute parodontale di tutti gli elementi.
Infine una riflessione: solo un’accorta analisi iniziale delle caratteristiche morfologiche dento-scheletriche e tissutali, unita al rispetto delle aspettative e della volontà del paziente e dei suoi genitori, ha permesso di optare per la decisione di chiudere gli spazi agenetici in un caso come questo, piuttosto che mantenere i decidui fino al momento della loro sostituzione implanto-protesica.
In un paziente di terza classe scheletrica tendente all’iperdivergenza, quest’ultima opzione terapeutica avrebbe comportato infatti un probabile aggravamento della malocclusione, nonchè una limitata possibilità di miglioramento dell’affollamento inferiore: la presenza del compenso incisale in linguo-inclinazione e la persistenza di radici mesiali dei molari decidui ben strutturate riducevano infatti le opportunità di distalizzazione degli elementi frontali mandibolari, pur ricorrendo a metodiche di IPR.
CONCLUSIONI
Lo sfruttamento della finestra metabolica favorevole garantita dal RAP, unita a una precisa programmazione del movimento dentale, a un’ attenta pianificazione degli ancoraggi e all’ausilio della bassa frizione, possono permettere di implementare efficientemente una terapia ortodontica di chiusura spazi, portando a una più rapida risoluzione dei casi di agenesia singola o multipla.
1. Thilander B, Myrberg N 1973 The prevalence of maloc- clusion in Swedish school children. Scandinavian Journal of Dental Research 81: 12-20
2. Celikoglu M, Kazanci F, Miloglu O, Oztek O, Kamak H, Ceylan I. Frequency and characteristics of tooth agenesis among an orthodontic patient population. Med Oral Pathol Oral Cir Bucal. 2010;15
3. Artun J, Brobakken BO: Prevalence of carious white spots after orthodontic treatment with multibonded appliances. Eur J Orthod 8:229-234, 1986
4. Ristic M, Vlahovic Svabic M, Sasic M, et al: Clinical and microbiological effects of fixed orthodontic appliances on periodontal tissues in adolescents. Orthod Craniofac Res 10:187-195, 2007
5. Lopatiene K, Dumbravaite A: Risk factors of root resorption after orthodontic treatment. Stomatologija 10:89- 95, 2008
6. Yamasaki K, Shibata Y, Fukuhuyra T: The effect of prostaglandins on experimental tooth movement in monkeys. J Dent Res 62:1444-1446, 1982
7. Collins MK, Sinclair PM: The local use of vitamin D to increase the rate of orthodontic tooth movement. Am J Orthod Dentofacial Orthop 94:278-284, 1988
8. Stark TM, Sinclair PM: Effect of pulsed electromagnetic fields on orthodontic tooth movement. Am J Orthod Dentofacial Orthop 91:91-104, 1987
9. Kantarci A, Will L, Yen S (eds): Tooth Movement. Front Oral Biol. Basel, Karger, 2016, vol 18, pp 28-35. doi: 10.1159/000351897
10. Wilcko WM, Wilcko T, Bouquot JE, Ferguson DJ (2001). Rapid orthodontics with alveolar reshaping: two case reports of decrowding. Int J Periodont Rest Dent 21:9-19.
11. Frost HM: The regional acceleratory phenomenon: A review. Henry Ford Hosp Med J 31:3-9, 1983
12. Alger DW: Appointment frequency vs. treatment time. Am J Orthod Dentofac Orthop 94:436-439, 1988
13. Frost HM (1989a). The biology of fracture healing. An overview for clinicians. Pt I. Clin Orthop Rel Res 248:283-293.