Lo scopo di questo studio è stato quello di valutare la resistenza della cementazione tra campioni di zirconia e la superficie dentinale di elementi dentari preparati con l’interposizione di cinque diverse tipologie di cemento sottoposti a una forza di taglio verticale, applicata tramite l’utilizzo di uno specifico macchinario.
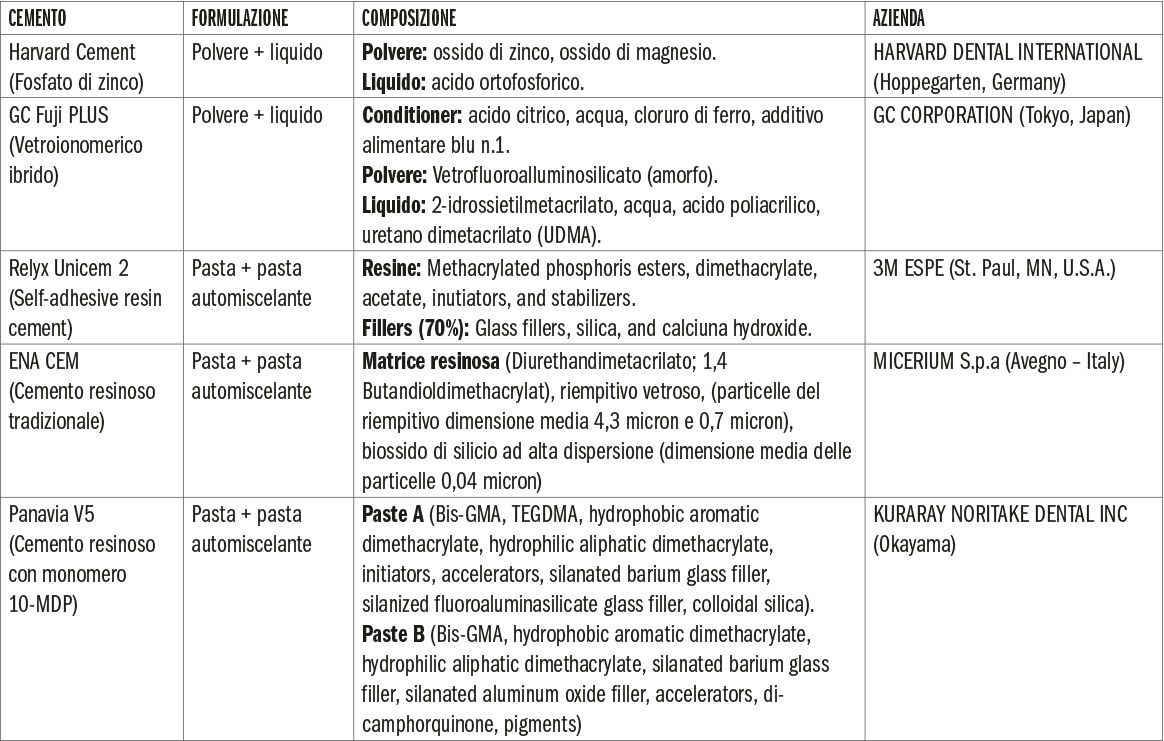
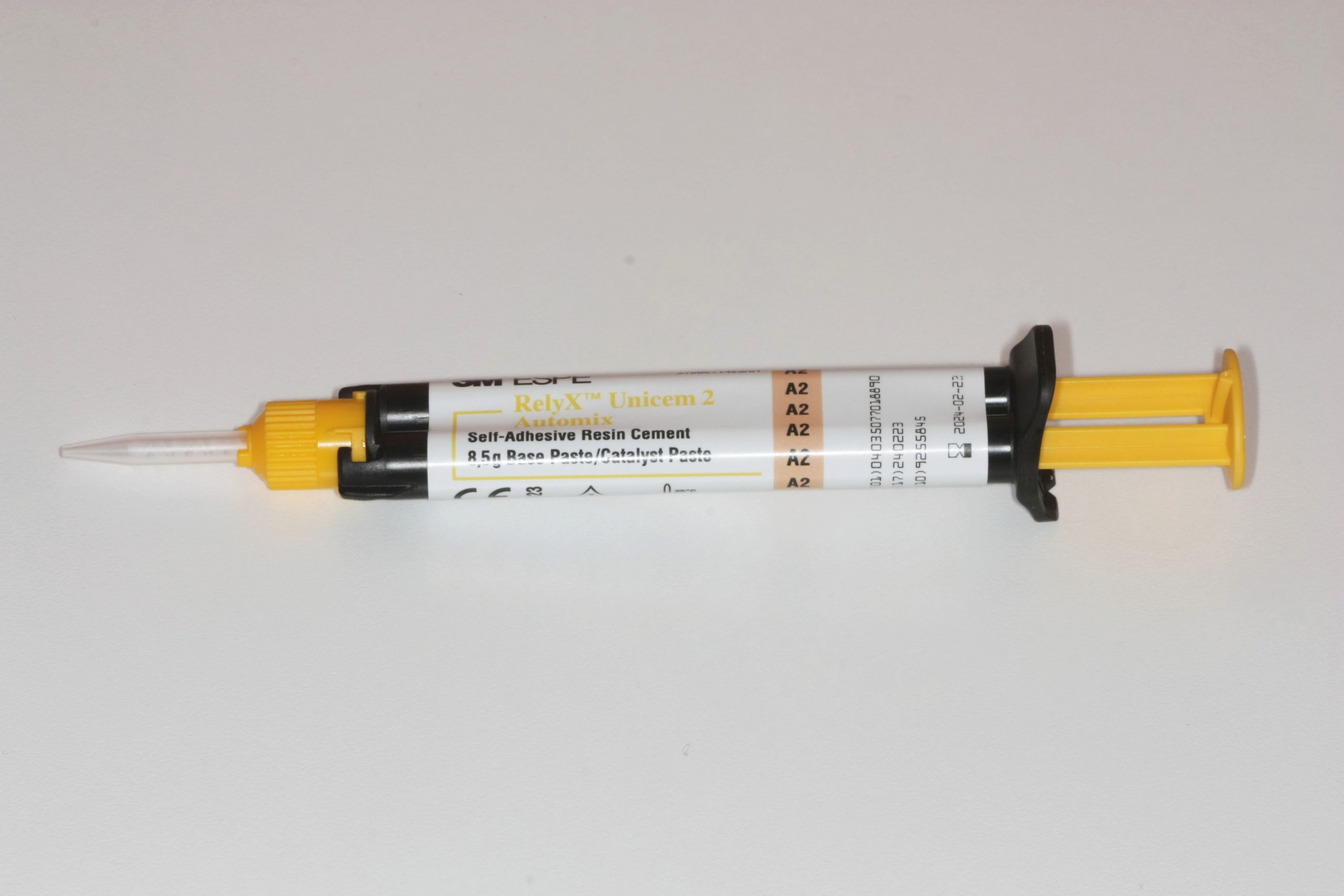
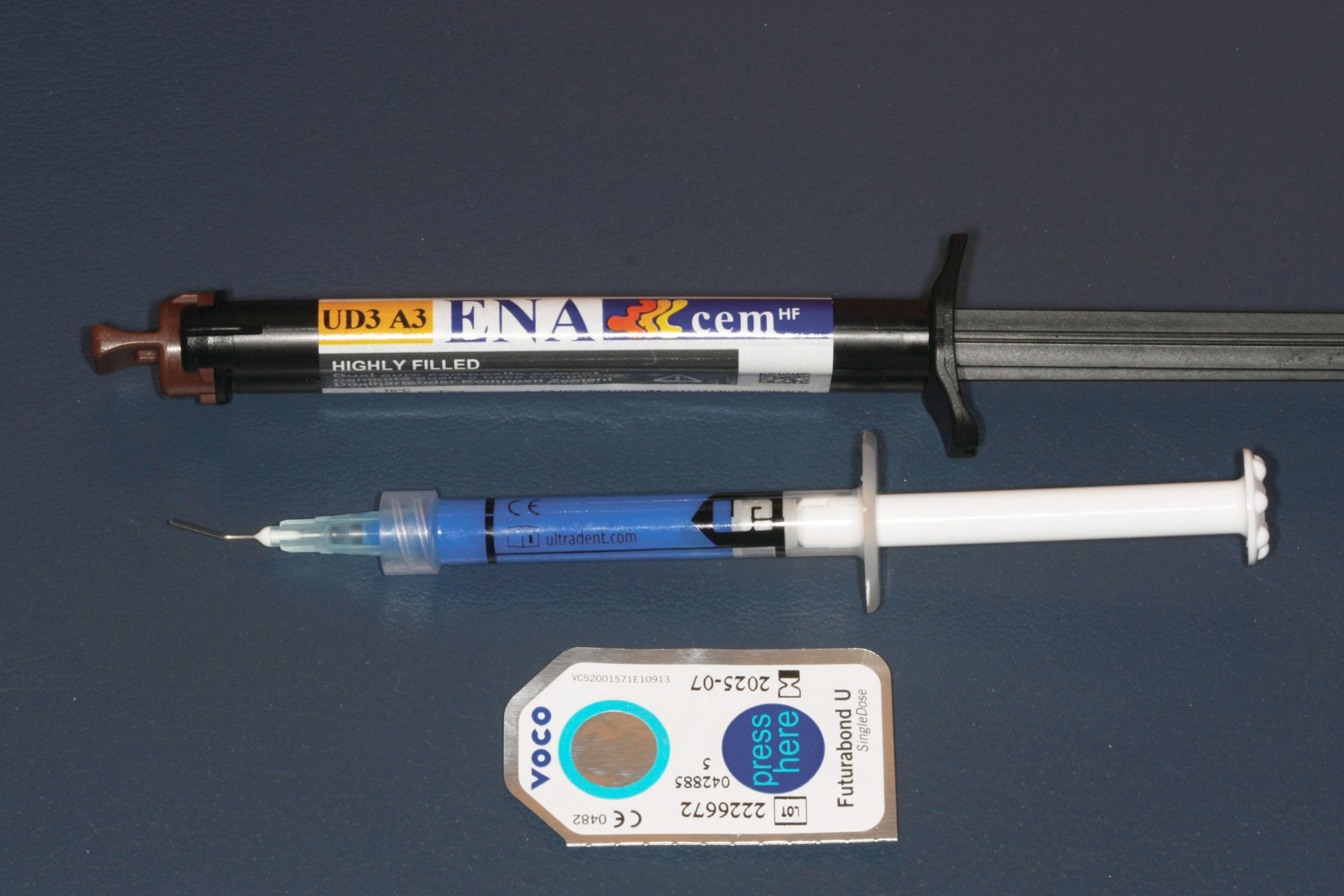
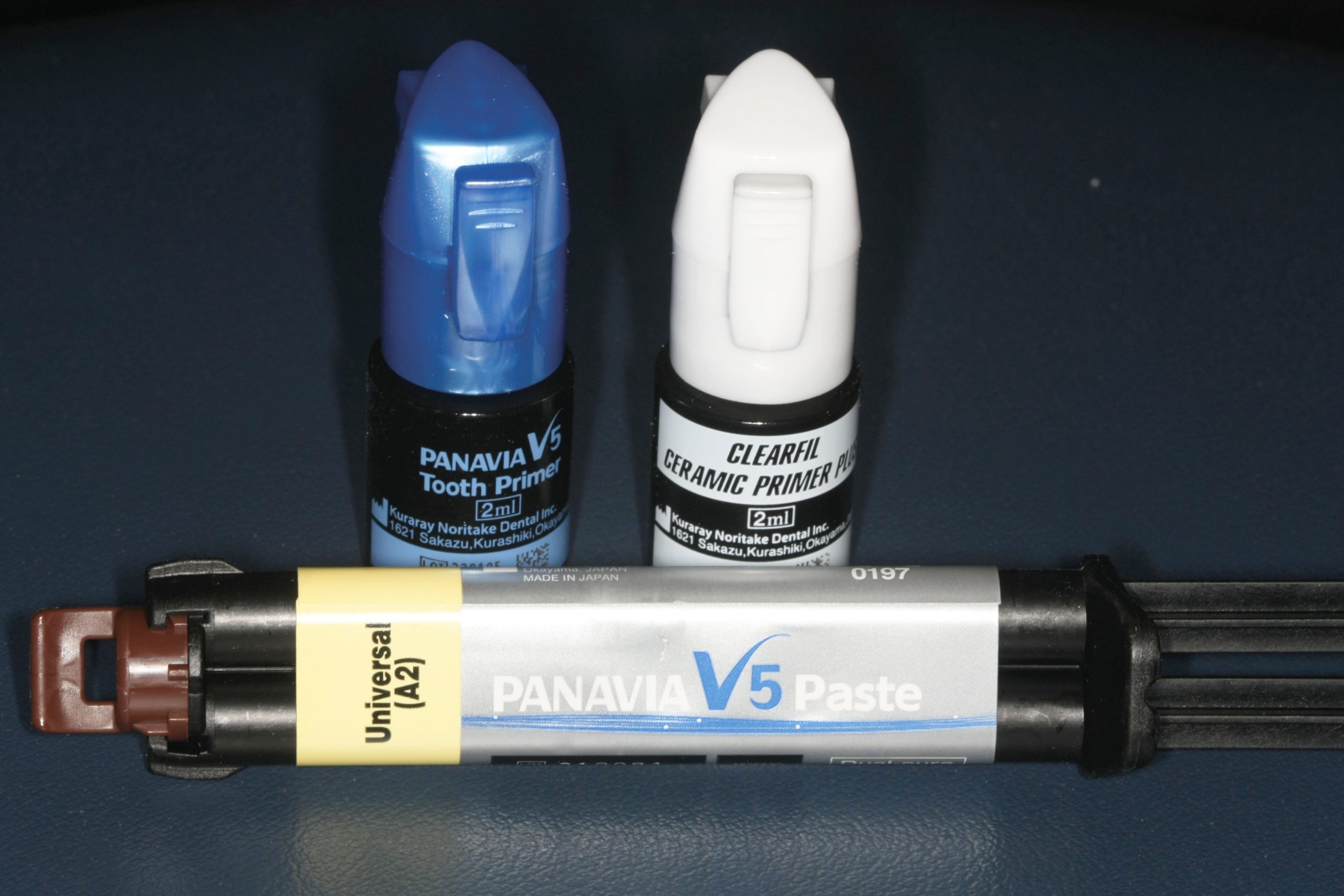
Sono stati selezionati 25 denti opportunamente mantenuti all’interno di una soluzione fisiologica che non dovevano presentare ricostruzioni in composito, carie dentali o incrinature dello smalto a livello della superficie. Ogni campione è stato preparato con una fresa da preparazione protesica e lucidato. Parallelamente, per ogni dente, è stato preparato un dischetto di zirconia sabbiato. Il dischetto di zirconia è stato fatto aderire ad ogni elemento dentario sotto pressione controllata e con l’interposizione di cinque diversi cementi: – Cemento al fosfato di zinco (Harvard Cement – Harvard Dental International GmbH) – Cemento vetroionomerico ibrido (GC Fuji Plus) – Cemento resinoso auto-adesivo (RelyX Unicem 2 Automix 3M ESPE) – Cemento resinoso tradizionale (Ena Cem HF – Micerium S.p.A.) – Cemento resinoso con monomero 10-MDP (PanaviaTM V5 – Kuraray Noritake).
Compatibilmente con i limiti di questo studio sperimentale in vitro con un numero ristretto di campioni esaminati, sono state osservate delle resistenze differenti alle forze di taglio applicate alla zirconia, in corrispondenza dei diversi cementi utilizzati. In particolare, il cemento resinoso con monomero 10-MDP è sembrato essere il più resistente. Differenze statisticamente significative sono state rilevate tra l’uso dei cementi resinosi e quello dei cementi tradizionali.
I cementi tradizionali possono essere tuttora utilizzati nella cementazione di manufatti in zirconia anche se i cementi resinosi hanno dimostrato comportamento significativamente migliore. Nell’ambito di questi ultimi è di fondamentale importanza osservare le corrette procedure di utilizzo. Nella oggettiva impossibilità di applicarle, i cementi resinosi self-adhesive possono rappresentare un valido compromesso in diverse situazioni cliniche.
INTRODUZIONE
Uno dei principali sviluppi della moderna odontoiatria è la tendenza sempre più marcata verso i restauri protesici metal-free (1). Le protesi in ceramica integrale si stanno ampiamente diffondendo come scelta d’elezione per pazienti, odontoiatri e odontotecnici non soltanto per le loro straordinarie caratteristiche in termini di estetica ma anche per la loro ottima biocompatibilità e resistenza meccanica. Le ceramiche policristalline a resistenza elevata consentono oggigiorno di realizzare anche ponti estesi nelle regioni dentali latero-posteriori, rappresentando un valido sostituto dei manufatti tradizionali in metallo-ceramica (2,3). L’ossido di zirconio – zirconia – è la ceramica dentale attualmente più resistente ed è utilizzata in odontoiatria con ottimi risultati da diversi anni grazie anche all’avvento e allo sviluppo delle tecniche digitali che hanno permesso lavorazioni odontotecniche computerizzate mediante moderni sistemi CAD/CAM. Questi sistemi consentono di progettare e realizzare con estrema precisione strutture in ossido di zirconio personalizzate sia per manufatti su denti naturali che su supporto implantare.
Per quanto le caratteristiche della zirconia siano ben conosciute e le modalità di produzione dei manufatti protesici possano disporre di prodotti con caratteristiche differenti – zirconia tetragonale, cubica, monolitica, stratificata – a seconda anche del tipo di applicazione clinica, ancor oggi un aspetto non completamente chiarito che si presta ad interpretazioni diverse è la cementazione intraorale di protesi in zirconia di qualsiasi fattura (4-6).
Negli ultimi anni si sta ponendo particolare attenzione ai protocolli di cementazione adesiva (7) delle ceramiche e alla valutazione della resistenza dell’interfaccia cemento-ceramica (8,9). Da una recente revisione della letteratura emerge che la cementazione più efficace e predicibile è rappresentata dall’adesione su disilicato di litio che prevede un protocollo operativo ben definito a differenza delle zirconia che, non contenendo silice, non possono essere trattate con i medesimi protocolli.
La zirconia, nell’ambito dei materiali ceramici metal-free, non rientra tra le ceramiche mordenzabili (10). L’ossido di zirconio non è suscettibile di modificazioni di superficie mediante trattamento con acidi in quanto questi non sono in grado di modificare le caratteristiche strutturali di superficie della zirconia. La conseguenza è che la cementazione adesiva propriamente detta con l’ausilio di acido fluoridrico, silano, bonding non è applicabile ai manufatti in Zirconia (11).
La cementazione di manufatti in zirconia può essere effettuata con cementi tradizionali o con cementi resinosi (12) ma senza le modalità della vera cementazione adesiva così come attuabile per le ceramiche feldspatiche o il disilicato di litio. Anche il pretrattamento della superficie della zirconia, ad es. con sabbiatura, è tutt’ora oggetto di pareri discordanti in funzione del tipo di zirconia e della possibilità di introdurre fattori di indebolimento nella struttura cristallina del materiale (13).
Lo scopo di questo studio in vitro è di valutare e confrontare la resistenza alle forze di distacco al taglio del legame tra dentina e campioni di zirconia prodotti con tecnologia CAD/CAM e cementati utilizzando tre differenti tecniche di cementazione: – Cemento tradizionale al fosfato di zinco; – Cemento vetroionomerico ibrido; – Cemento resinoso self-adhesive; – Cemento resinoso tradizionale; – Cemento resinoso con monomero 10 MDP.
L’ipotesi nulla testata è che non esista differenza significativa nelle forze di legame tra i campioni cementati alla dentina con differenti tipi di cementazione.
I valori di adesione sono stati registrati mediante un test di distacco basato su forze applicate di separazione (shear bond strength test) eseguito con una specifica macchina a colonna singola per prove meccaniche (14-16).
MATERIALI E METODI
Preparazione dei denti
In questo studio 25 denti permanenti umani, estratti per ragioni cliniche, sono stati selezionati per la sperimentazione in vitro. I campioni dovevano rispondere a tre caratteristiche principali per poter essere adeguati allo studio:
- integrità coronale tale da permettere l’adesione dei cilindri in zirconia senza l’alterazione dei risultati data da possibili fratture;
- non dovevano presentare lesioni cariose dentinali tali da inficiare l’adesione e l’integrità del dente;
- non dovevano presentare restauri conservativi nelle porzioni coronali selezionate per l’adesione in quanto la cementazione doveva avvenire solamente su dentina sana.
Dopo l’estrazione i denti sono stati ripuliti con l’utilizzo di curette dai residui dei tessuti parodontali e poi, opportunamente disinfettati, sono stati conservati in soluzione fisiologica.
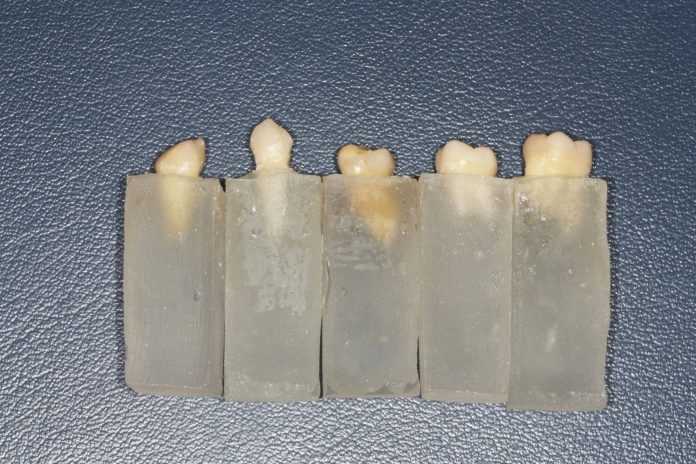
I denti sono stati successivamente immersi con le radici in blocchetti di resina acrilica auto-indurente Bosworth delle dimensioni di 10x10x30mm in modo da lasciare completamente esposta la porzione coronale e garantire un supporto radicolare solido per l’applicazione delle forze di taglio (fig. 1).
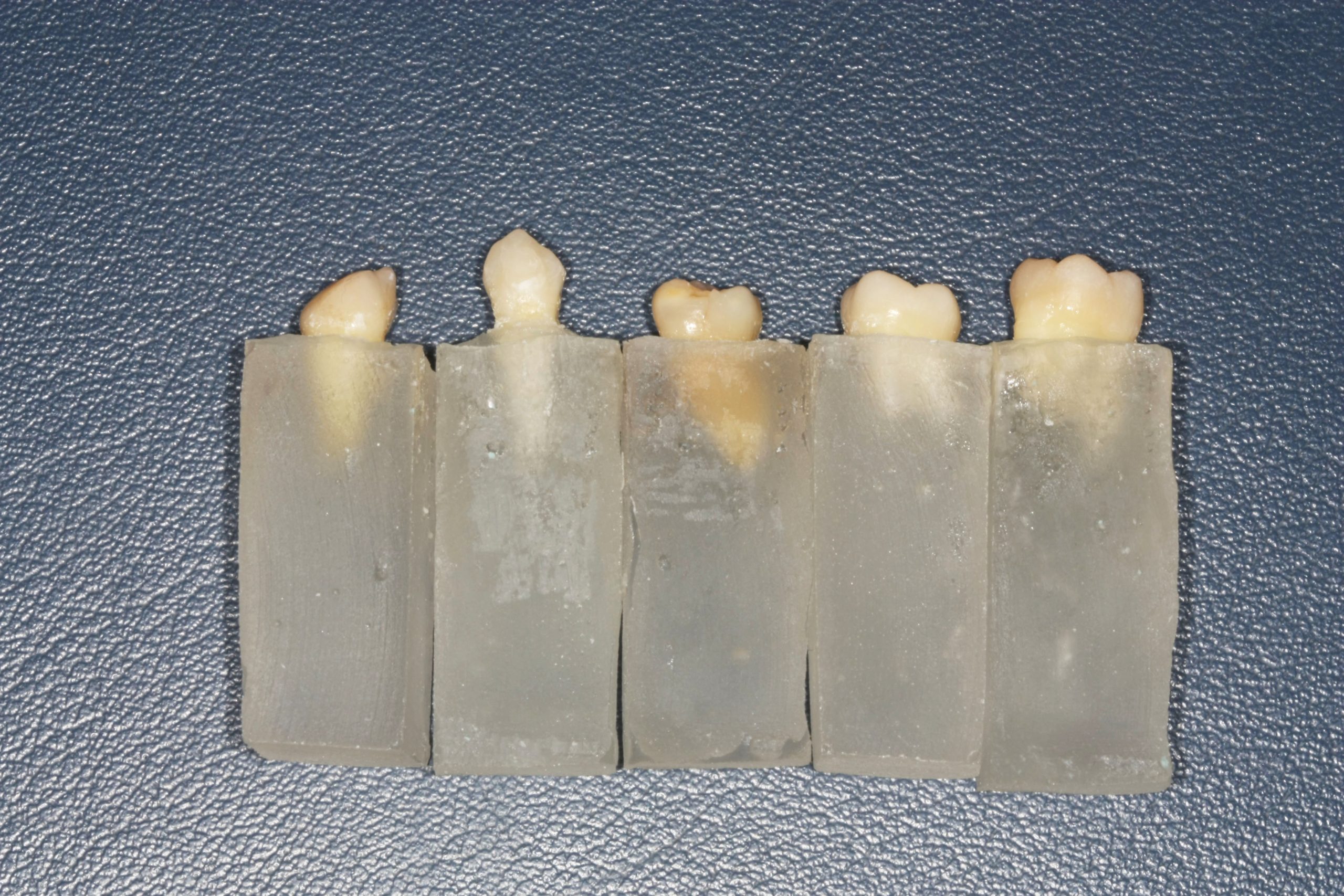
La conservazione dei campioni è stata fatta avvolgendoli in un panno di carta imbevuto con soluzione fisiologica per simulare l’ambiente umido del cavo orale.
Per lo studio in vitro i 25 campioni di denti sono stati suddivisi in modo randomizzato in 5 gruppi in rapporto al tipo di cemento utilizzato, denominati:
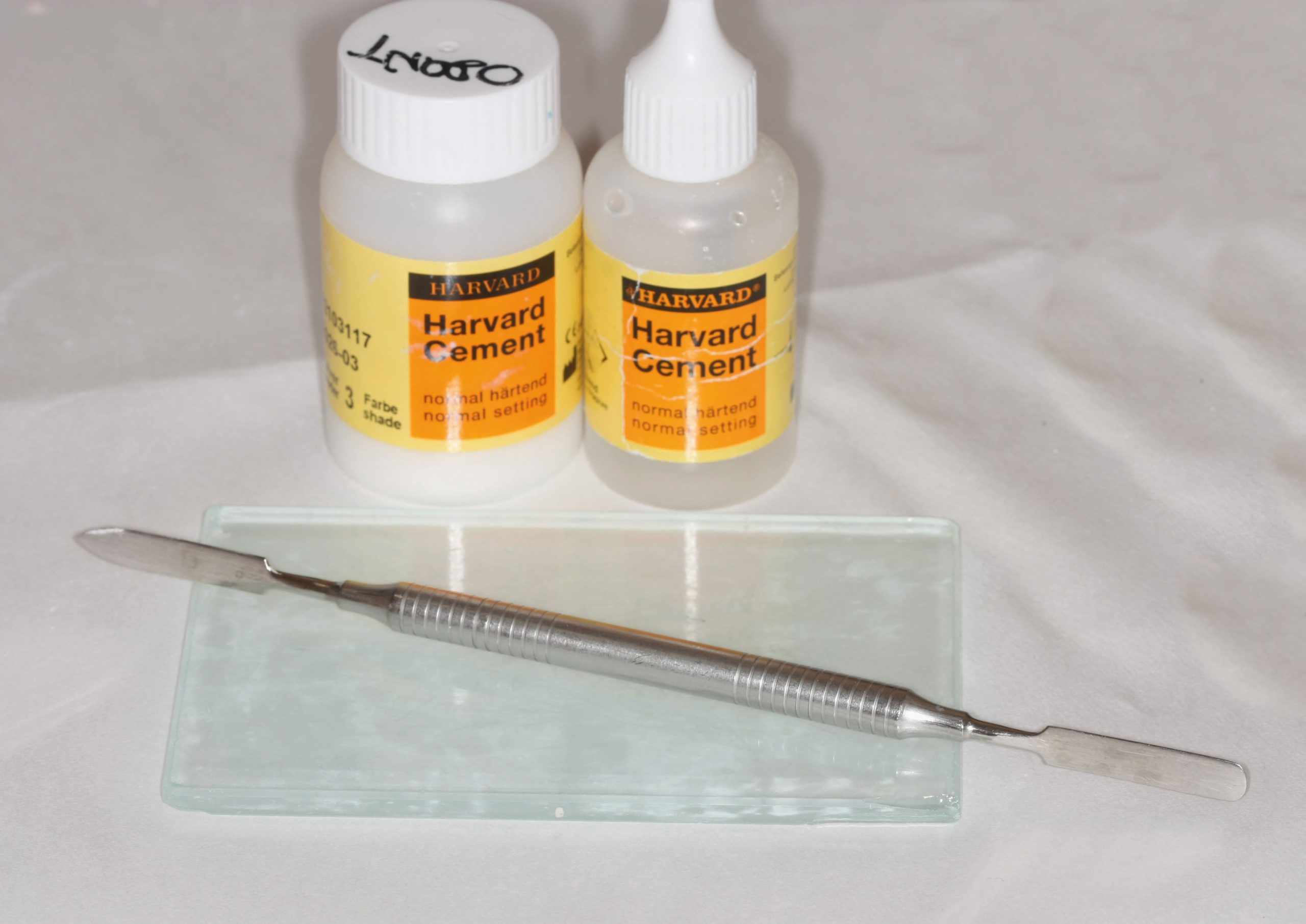
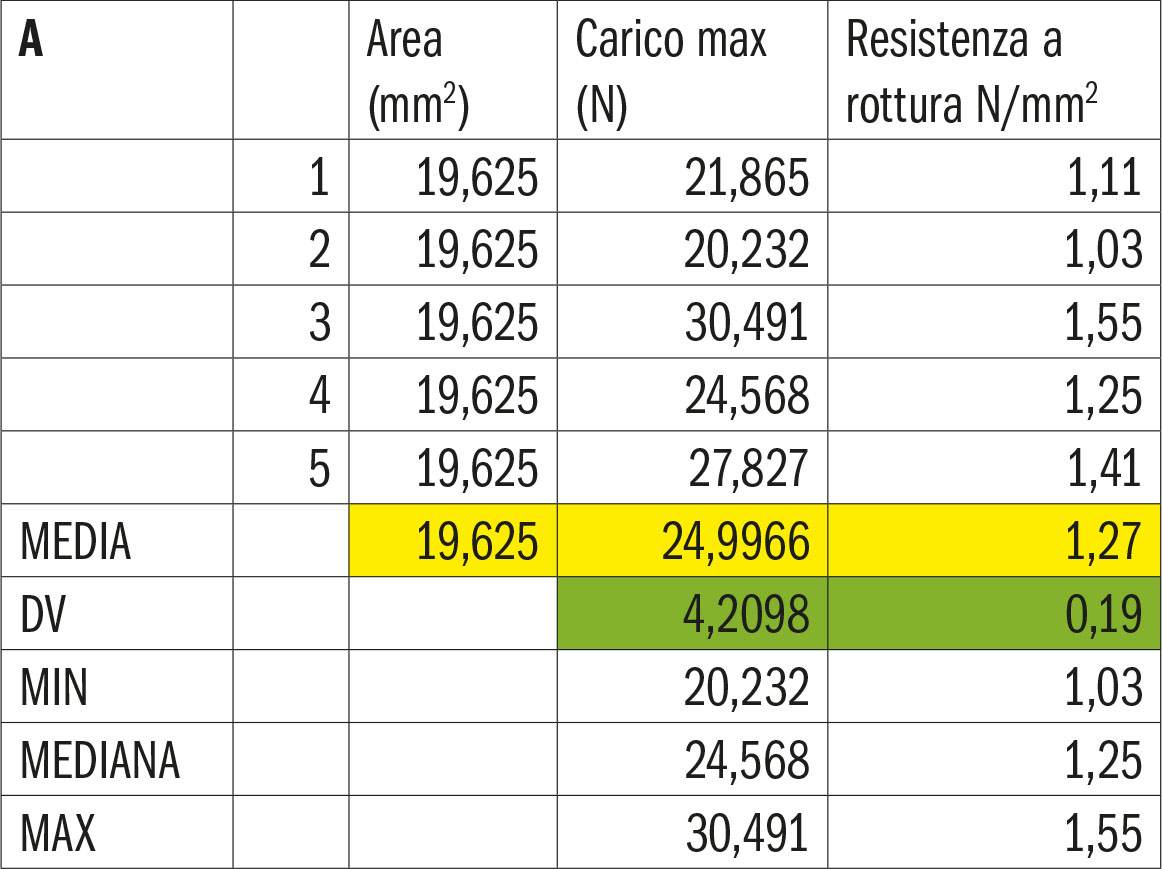
- Gruppo A. Cemento al fosfato di zinco.
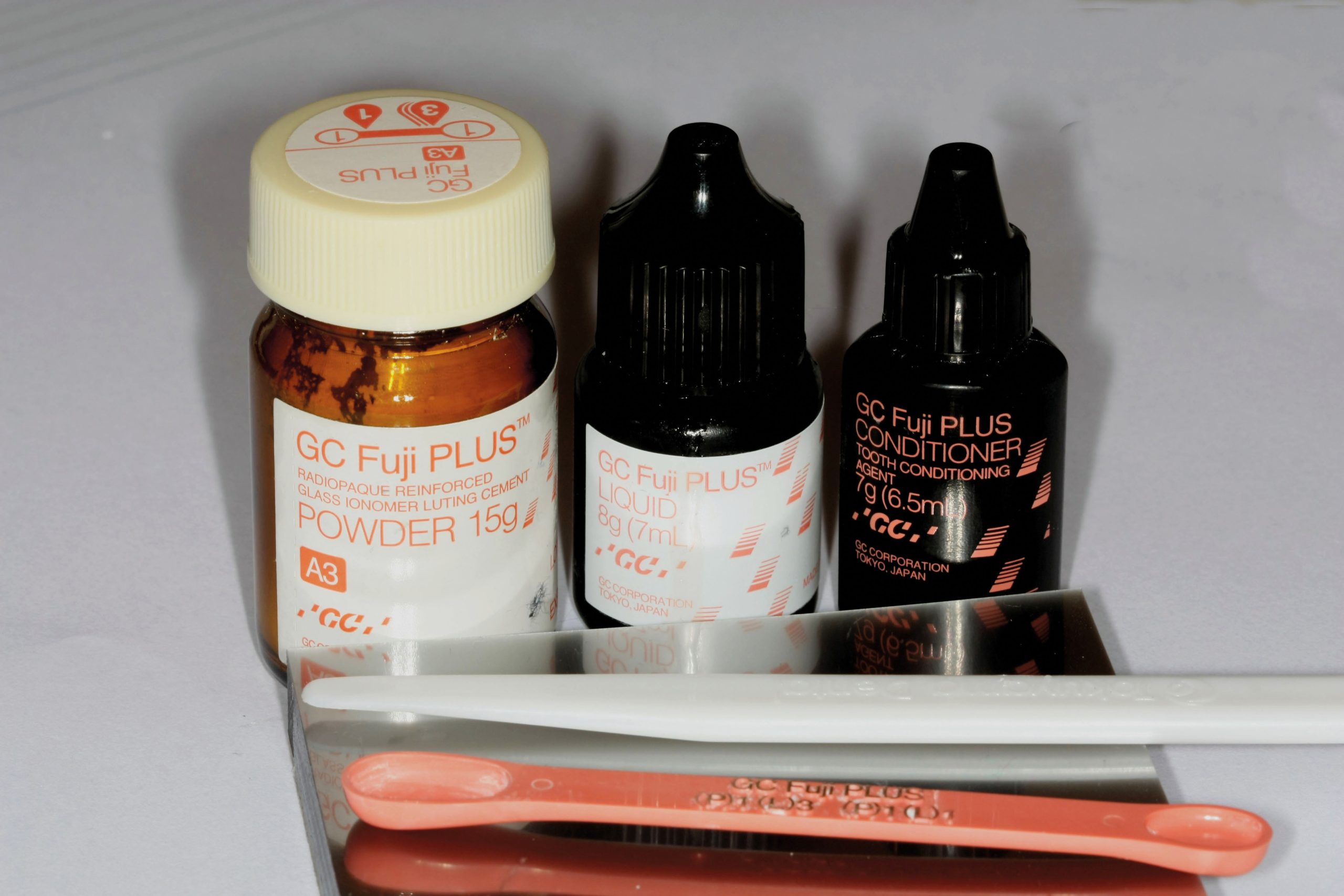
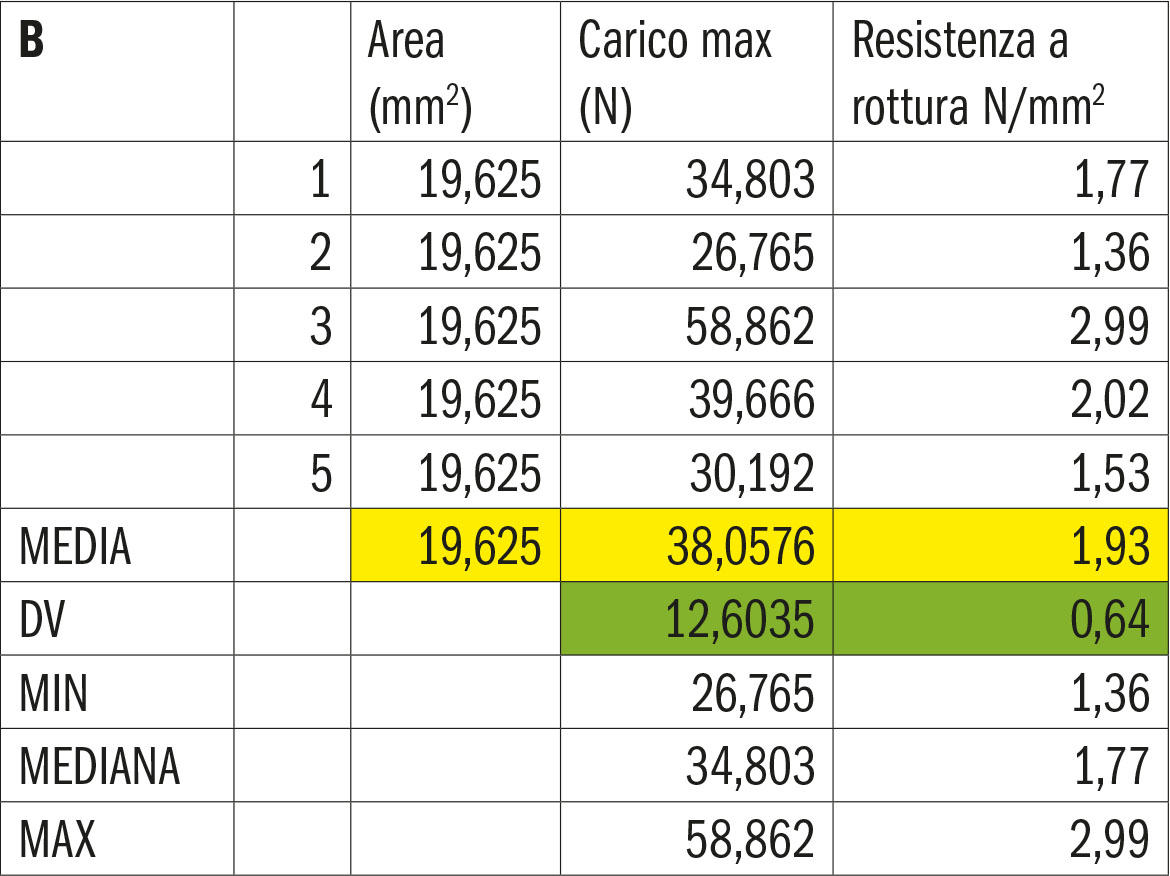
- Gruppo B. Cemento vetroionomerico ibrido
- Gruppo C. Cemento resinoso auto-adesivo
- Gruppo D. Cemento resinoso tradizionale
- Gruppo E. Cemento resinoso con monomero 10-MDP.
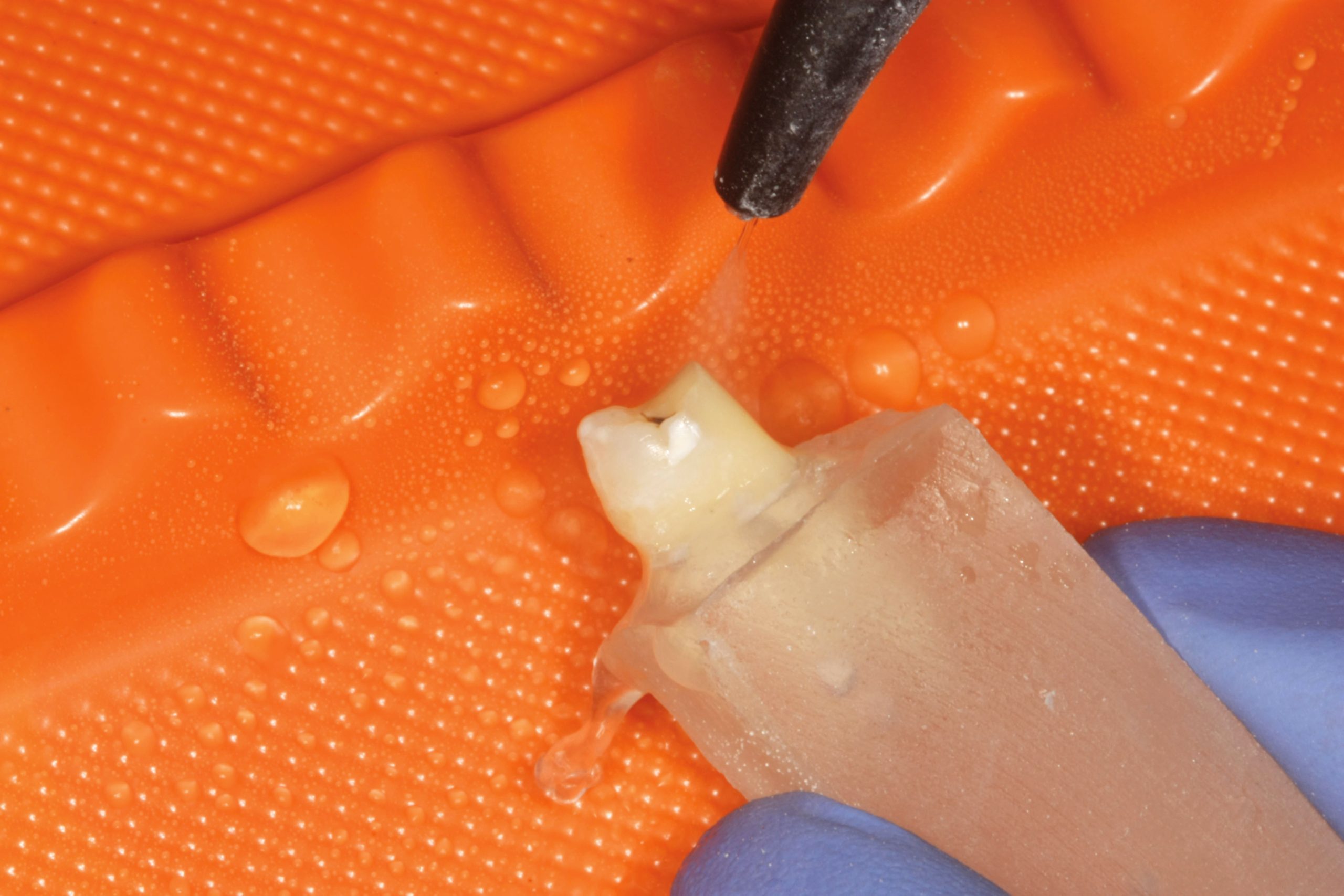
Ogni elemento dentario è stato sottoposto allo stesso identico procedimento standardizzato che prevedeva tre diversi passaggi. Il primo passaggio consisteva nella preparazione di una superficie non occlusale del dente (fig. 2, 3).
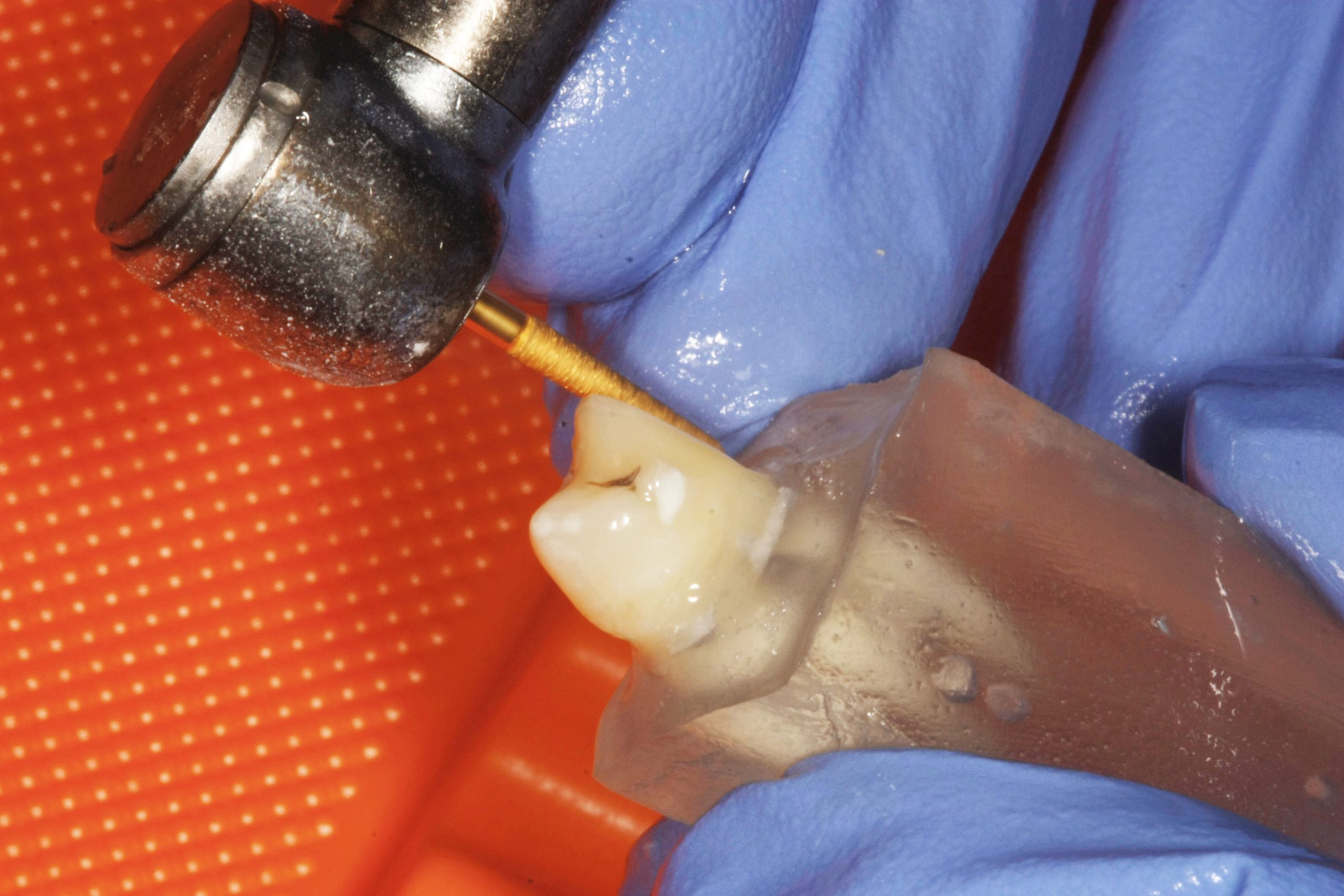

Per eseguirla ci si è serviti di una fresa diamantata ad alta velocità Diamond Cesoie Komet Dental Clinic 2879K.314.018, rimuovendo lo smalto di superficie e creando una parete dentinale verticale atta alla cementazione del campione di zirconia. Il secondo passaggio prevedeva una finitura della superficie preparata nel primo passaggio con una fresa a grana fine per predisporre in modo ottimale la superficie dentinale e favorire una migliore adesione tra il disco in zirconia e la superficie protesica con l’interposizione di cemento. Il terzo passaggio prevedeva la levigatura della superficie con un gommino azzurro (Gommini siliconici con particelle di ossido d‘alluminio, Henry Shein) da lucidatura a bassa velocità. (fig. 4, 5).
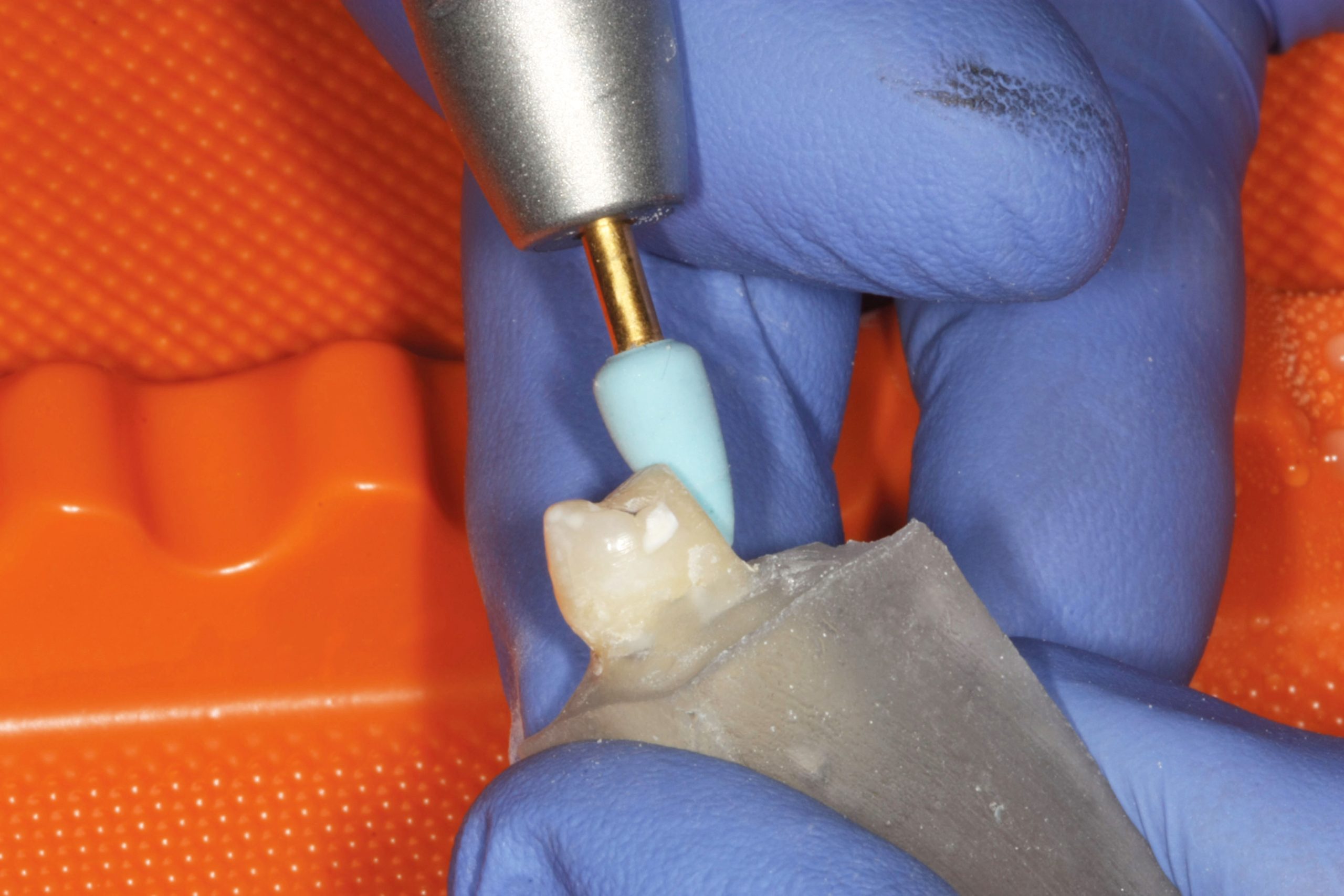
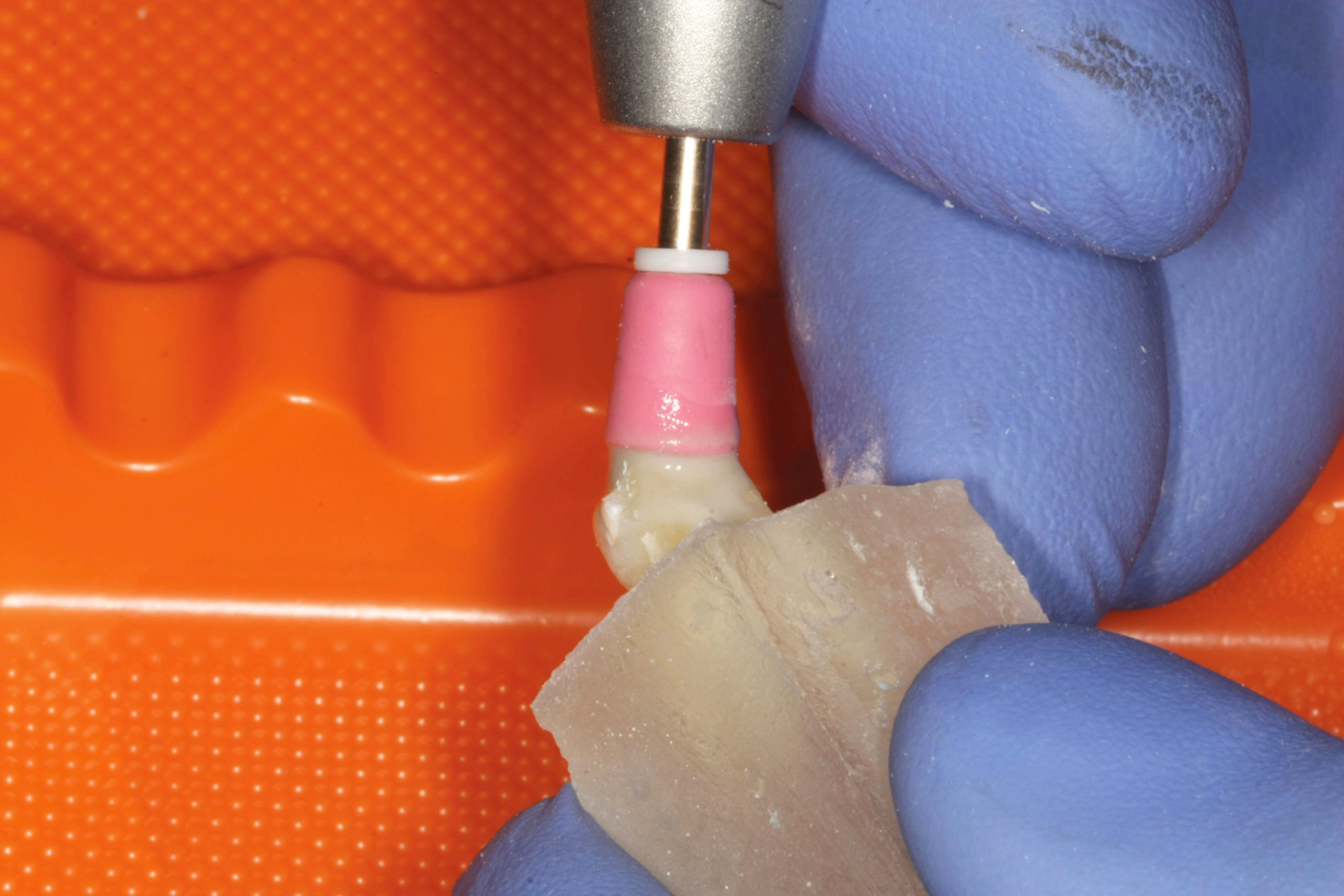
L’ultimo passaggio consisteva in una detersione della superficie con una coppetta da lucidatura (coppette per profilassi Henry Shein) e polvere di pomice con successivo risciacquo con aria/acqua (fig. 6).
Preparazione dei campioni di zirconia
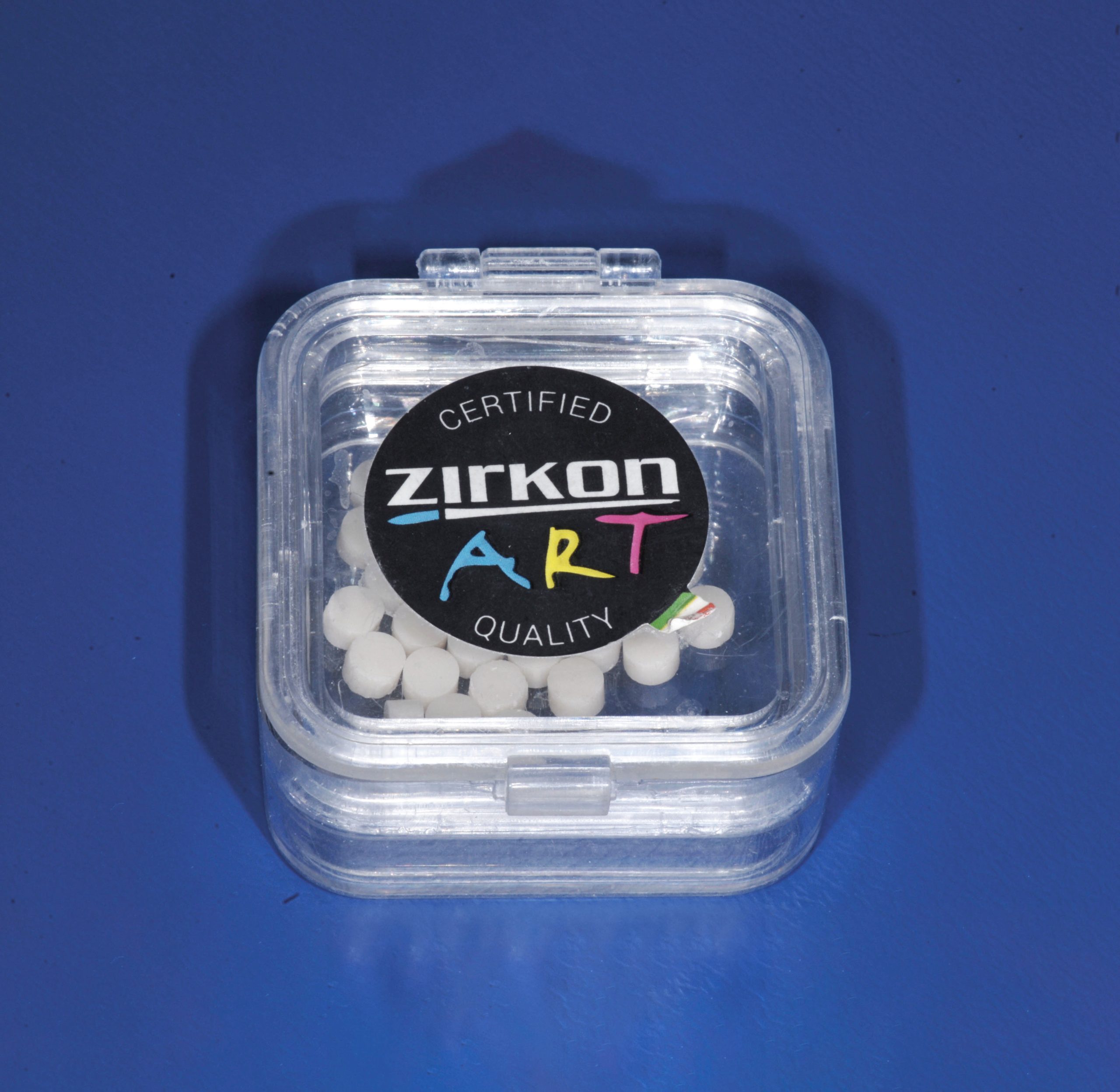
15 cilindri di 5 mm di diametro e 3 mm di spessore sono stati ottenuti tramite fresatura da blocchi di zirconia tetragonale Zirkonart Michelangelo – Aurodent Srl- (ossido di zirconio + ossido di ittrio, 1100 MPa, sinterizzazione 1450°C) YTZP- mediante procedura CAD-CAM e fresatore a controllo numerico (fig. 7).
I campioni di cilindri di zirconia sono stati sottoposti a sabbiatura mediante sabbiatrice a polvere con particelle di ossido di alluminio di 50 µm ad una pressione di 2,5 atm per 15” (15). È stata effettuata una detersione completa dei cilindri di zirconia mediante alcool con successivo lavaggio aria/acqua (fig. 8-10).

Lampada fotopolimerizzante
I processi di polimerizzazione sono stati tutti effettuati con l’utilizzo di una lampada di fotopolimerizzazione wireless LED B di Woodpecker. Questa presenta un’onda luce da 420nm a 480 nm e con intensità di 1200 mW/cm2. È possibile utilizzare quattro modalità di esposizione: 5, 10, 15 e 20 secondi, durante i quali viene erogata una potenza di 1200 mW/cm2.
Materiali utilizzati per la cementazione
Tabella 1.
Modalità di cementazione
Tabella 2-6 e figure 11-25.









Macchinario per i test
Trascorse 48 ore dalla cementazione, tutti i campioni sono stati sottoposti ad una prova di resistenza alle forze di distacco al taglio per verificare la forza di adesione tra i due substrati, dentina e zirconia. Il macchinario che è stato utilizzato per realizzare questi test di resistenza al distaccamento è composto da uno scheletro meccanico derivante da una Instron 4482, Universal Testing Machine 4482 (Instron Industrial Products, Grove City, Pensylvania,USA) con elettronica software StepLab (advanced test equipment). Le prove sono state condotte nell’azienda Mevis SPA (Rosà, VI) (fig. 26).

Il macchinario è stato tarato per tutte le prove secondo una scala specifica: esso imprimeva una forza costante pari a 1000N durante tutta la durata della compressione fino al momento della rottura con una velocità di discesa pari a 2mm/min del pistone. Per ogni test di compressione il singolo campione veniva posizionato all’interno di una morsa per stabilizzarlo e la sua distanza veniva controllata in modo tale che la testa del pistone imprimesse la forza al centro del dischetto di zirconia (fig. 27).

La forza necessaria (misurata in Newton) per ottenere il distacco tra la dentina e la zirconia è stata registrata tramite il programma CenterTest di StepLab, che, comunicando con il macchinario, elaborava i dati ottenuti sotto forma di grafico (20, 21).
Un unico operatore ha effettuato tutti i test.
Analisi statistica
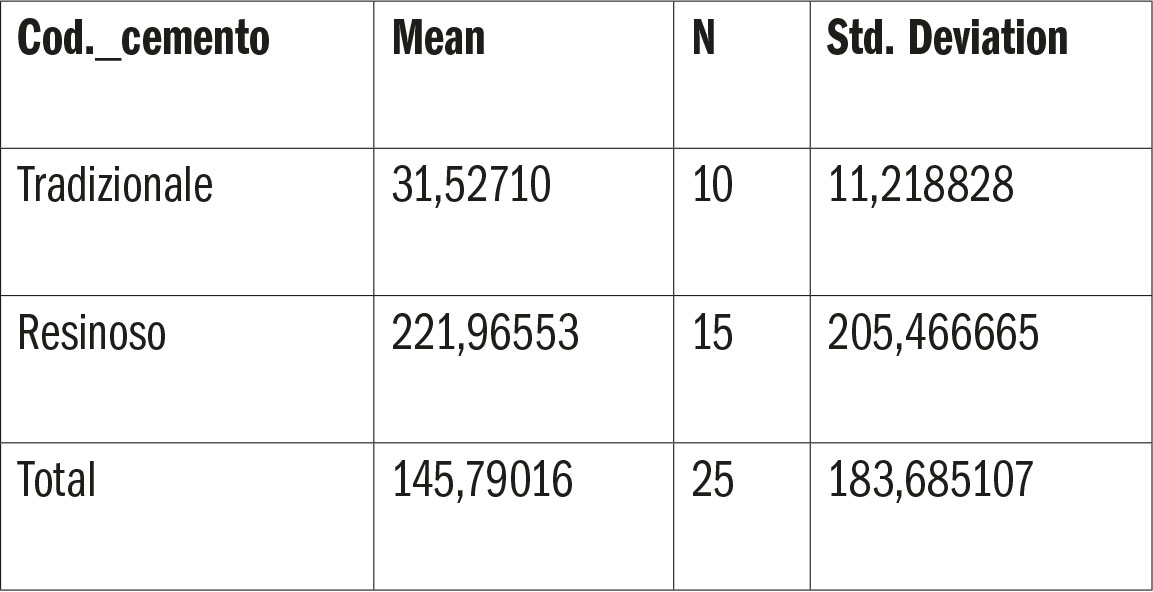
La statistica descrittiva delle forze di distacco al taglio, tra cui la media, la deviazione standard, la mediana e i valori minimo e massimo, è stata calcolata per tutti i gruppi A, B, C, D, E. Il confronto tra i gruppi A+B (cementi tradizionali) e C+D+E (cementi resinosi) è stato effettuato mediante il test non-parametrico di Mann-Whitney per campioni indipendenti.
RISULTATI
La figura 28 riassume in maniera esemplificativa i singoli valori registrati per le forze di resistenza al distacco nei campioni dei gruppi A, B, C, D, E.
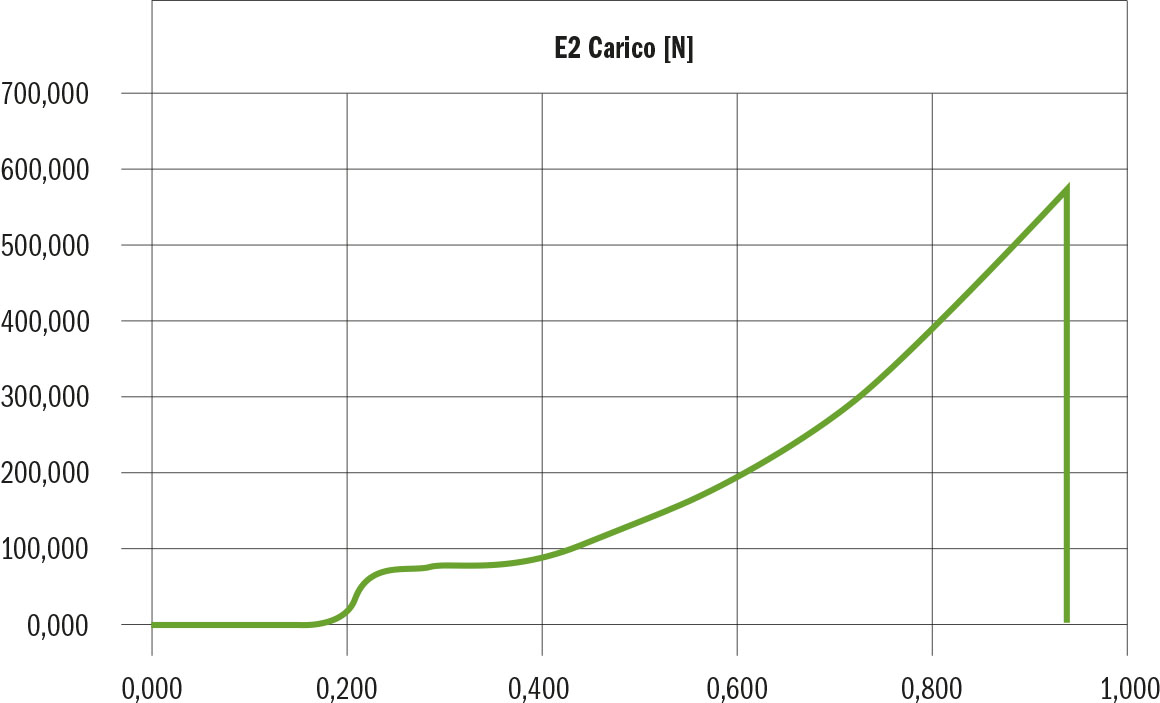
Le tabelle 7-11 riportano la statistica descrittiva del carico massimo (N) e del distacco al taglio per unità di superficie rispettivamente dei gruppi A, B, C, D, E relativamente ai valori di media, deviazione standard, minimo, mediana, massimo.
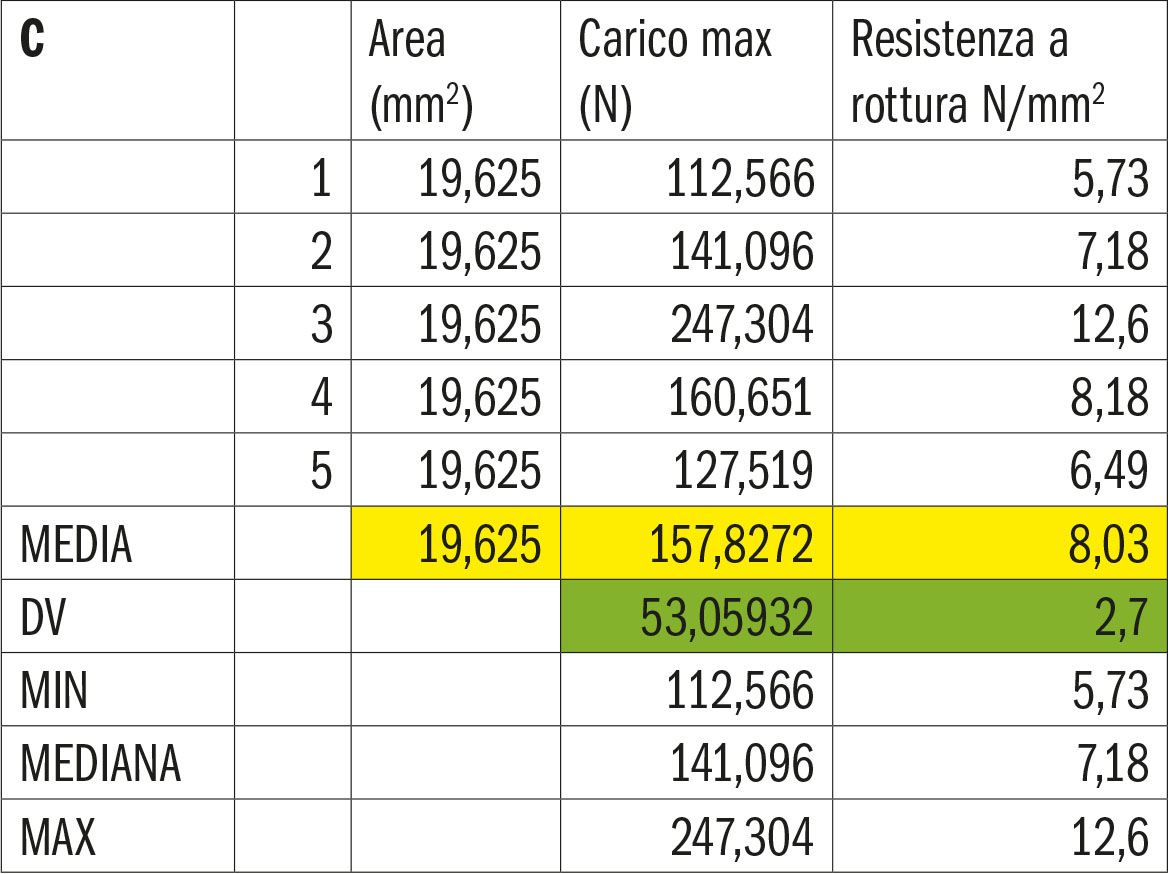
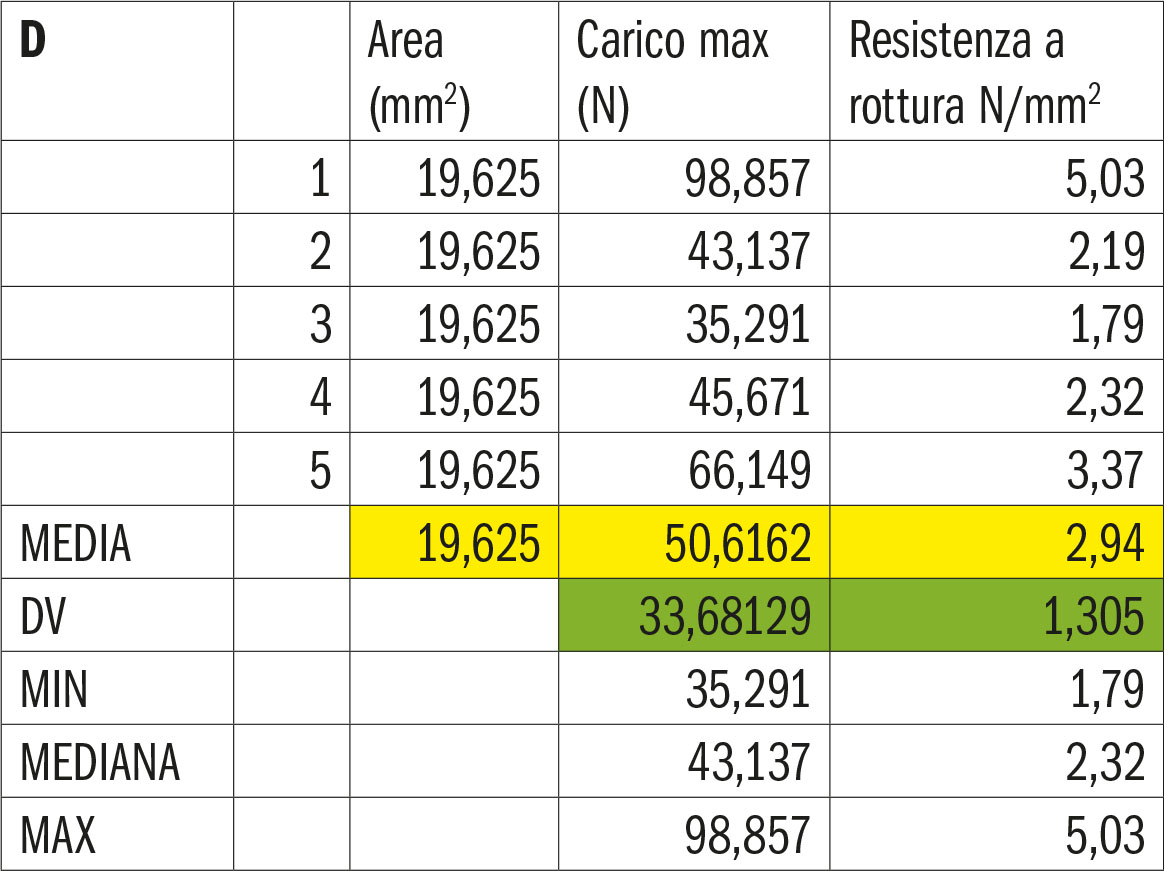
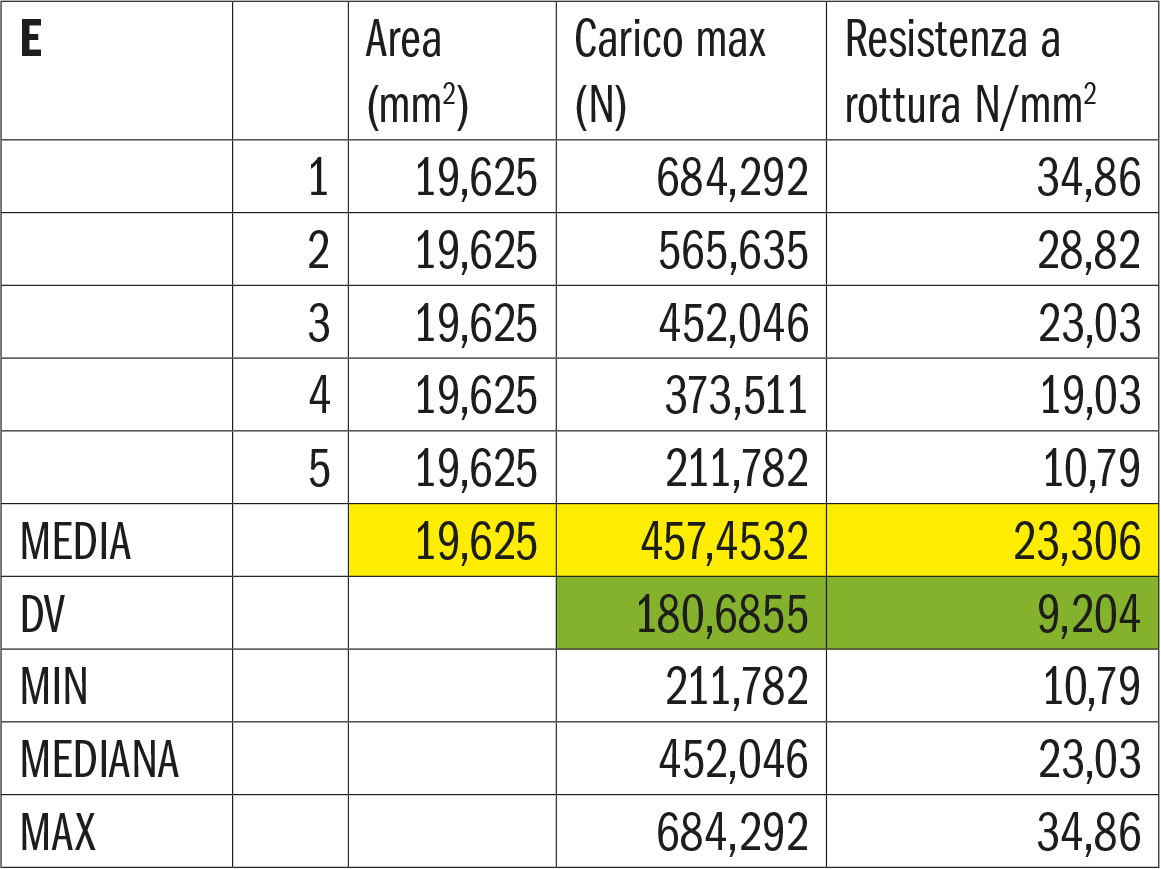
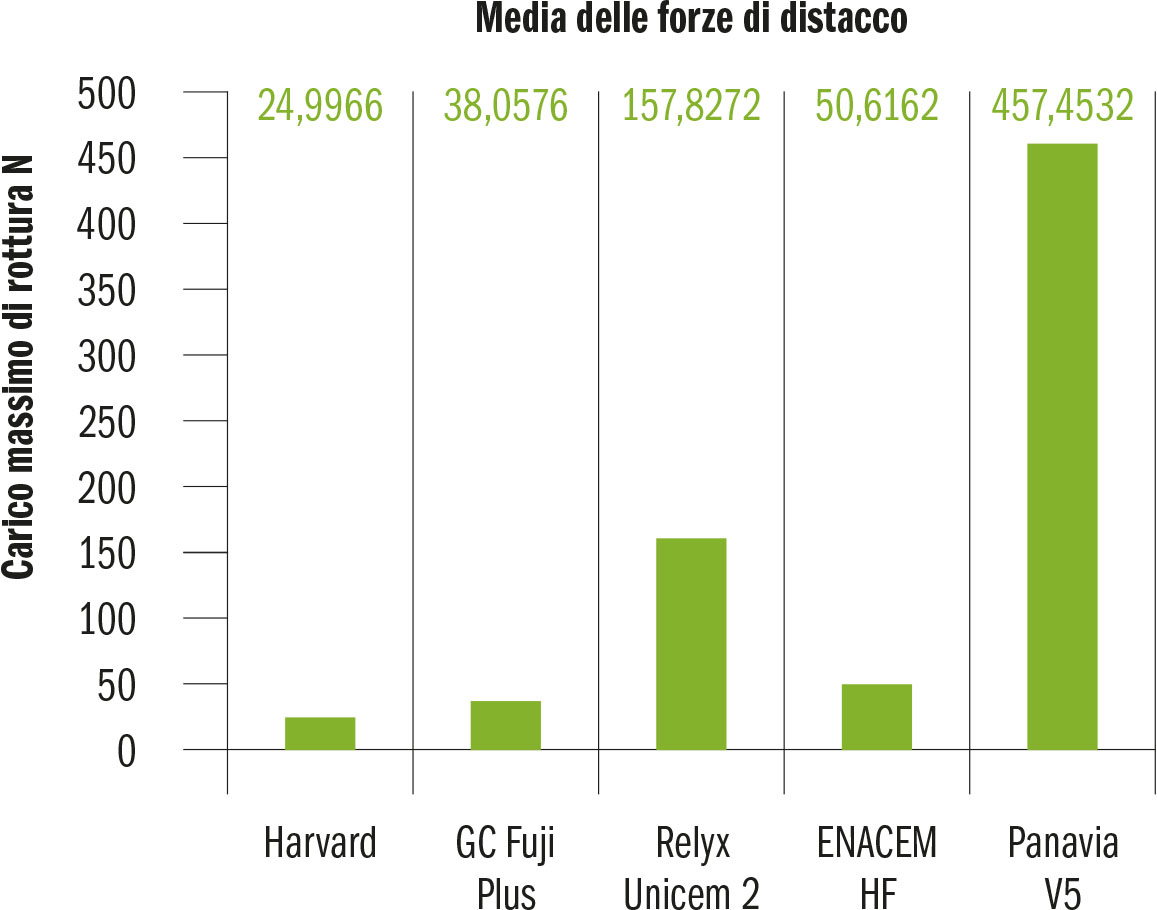
La figura 29 esemplifica quanto riportato nelle tabelle A, B, C, D, E relativamente alle medie registrate nei vari gruppi testati per il carico massimo di rottura del legame dente-zirconia.
La figura 30 esemplifica quanto riportato nelle tabelle A, B, C, D, E relativamente alle medie per unità di superficie (N/mm2 – Mpa) per le forze di distacco dei vari campioni.
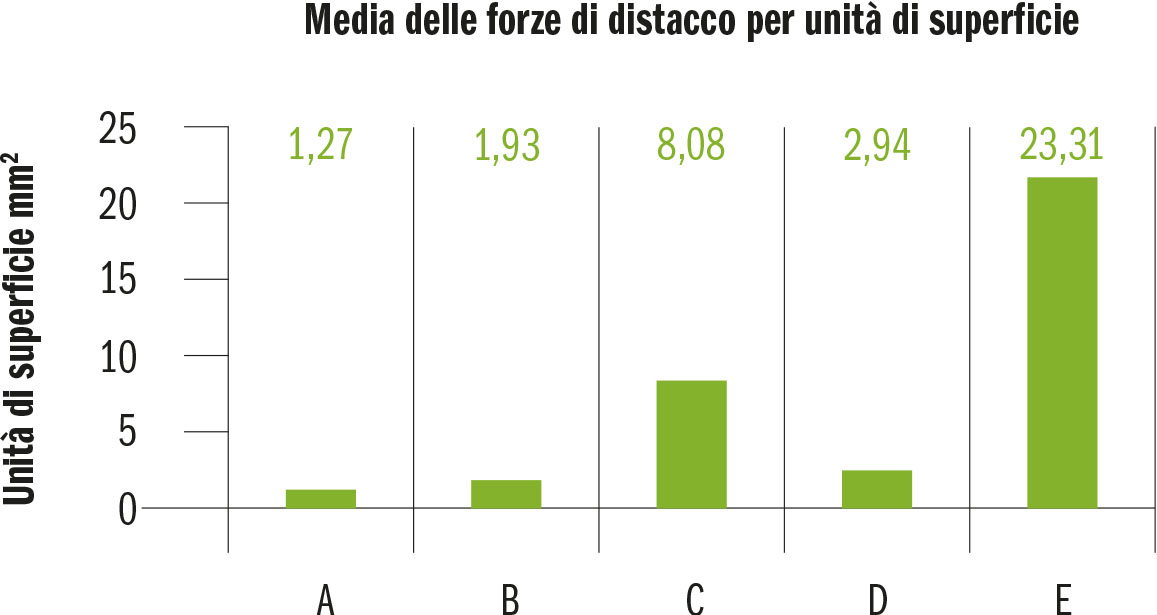
Di seguito nella tabella 12 e in figura 31 medie e deviazioni standard per cementi tradizionali (A, B) vs. resinosi (C, D, E) e relativo Boxplot.
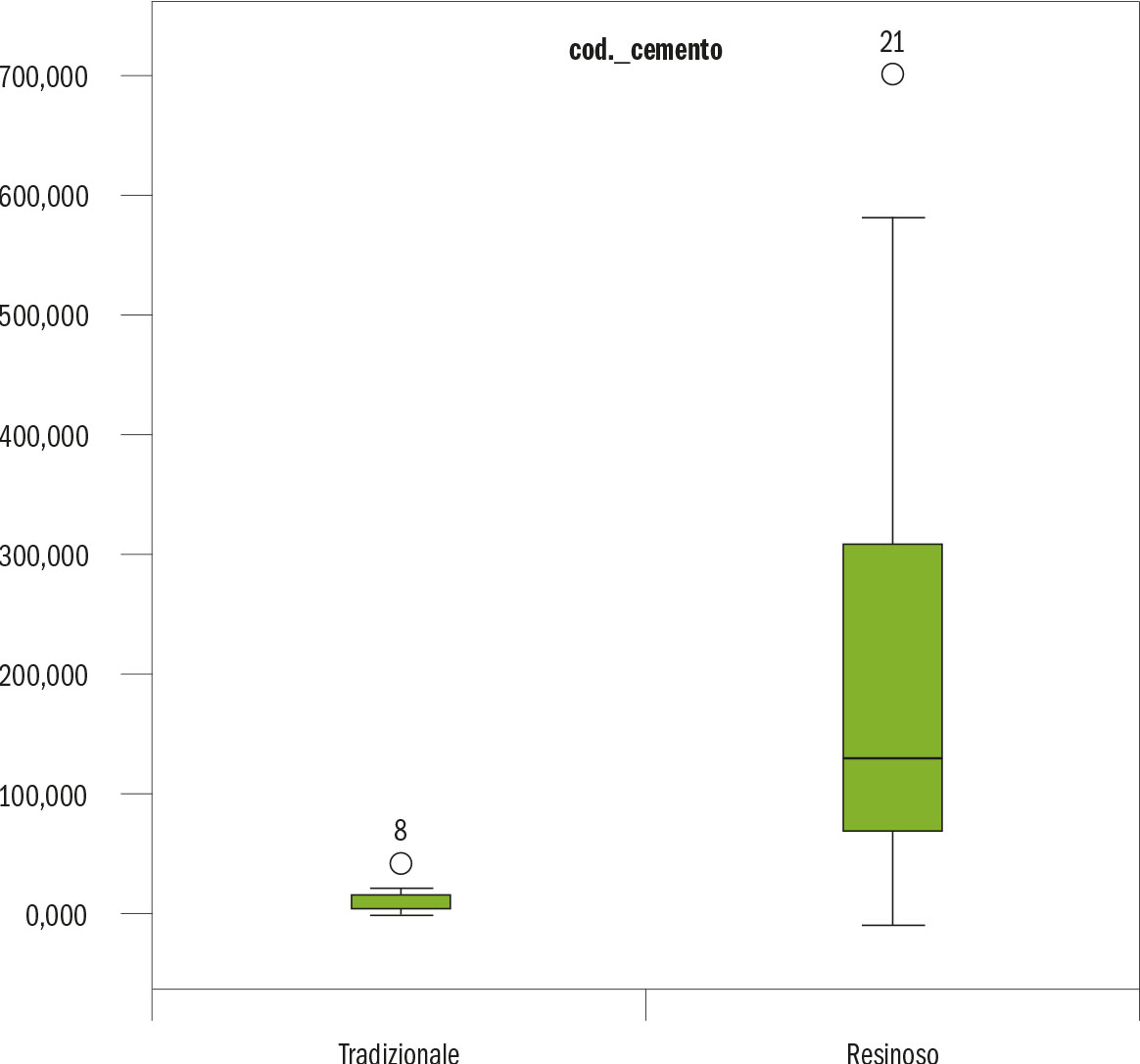
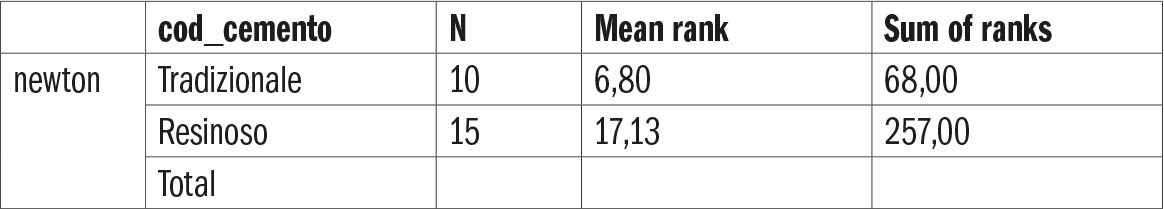
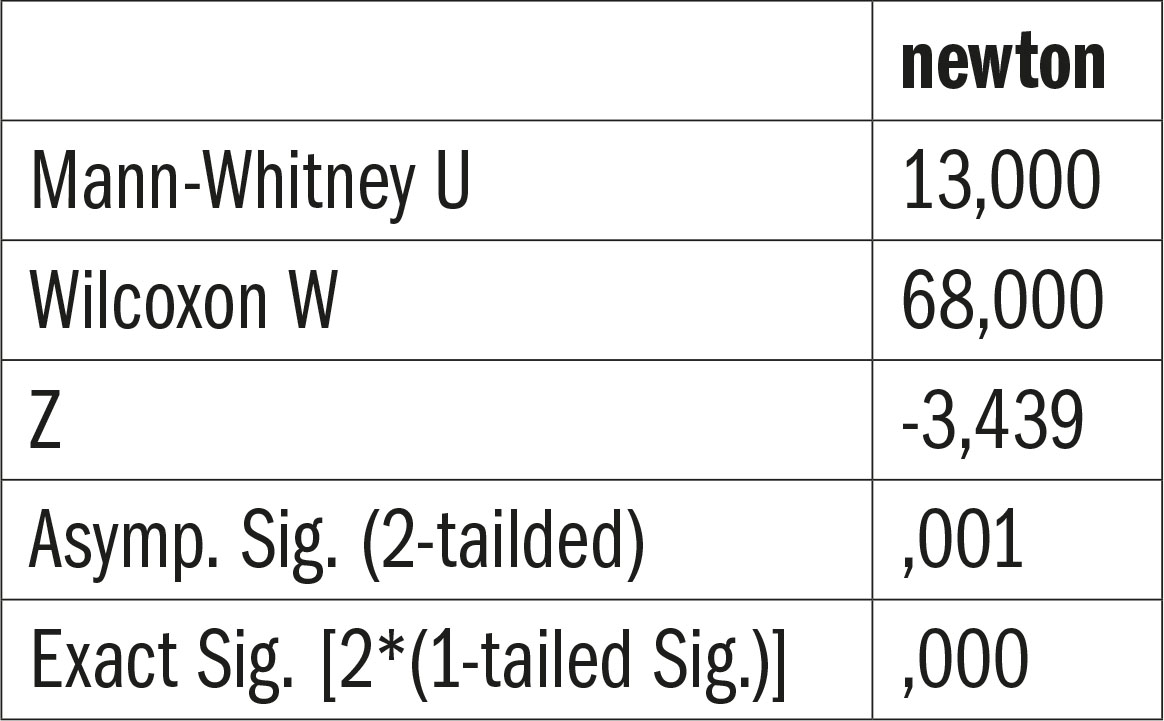
Al test non-parametrico di Mann-Whitney per campioni indipendenti la differenza fra i due gruppi risulta statisticamente significativa. Nello specifico, il rango medio dei campioni con cementi resinosi (N = 15, rango medio = 6.80) risulta più elevato del rango medio dei campioni con cementi tradizionali (N = 10, rango medio = 17.13), Mann-Whitney U = 13, Z = -3.44, p < .001. Di conseguenza, la forza necessaria al distacco dei cementi resinosi risulta significativamente maggiore della forza necessaria al distacco dei cementi tradizionali (tab. 13-14).
DISCUSSIONE
I materiali metal-free, in modo particolare la zirconia e le tecnologie CAD-CAM, sono diventati sempre più diffusi nell’allestimento di manufatti protesici inamovibili negli ultimi anni.
Il successo a lungo termine dei restauri CAD/CAM, tuttavia, dipende da una perfetta adesione tra materiale da restauro e substrato dentale: questo è il motivo per cui le case produttrici di materiali dentari sono sempre alla ricerca di protocolli adesivi più performanti e duraturi nel tempo.
Ultimamente si sta ponendo particolare attenzione ai protocolli di cementazione adesiva delle ceramiche e alla valutazione della resistenza dell’interfaccia cemento-ceramica. Dalla revisione della letteratura emerge che la cementazione più efficace e predicibile è rappresentata dall’adesione su disilicato di litio che prevede un protocollo operativo ben definito a differenza delle zirconie che, non contenendo silice, non possono essere trattate con i medesimi protocolli. È ormai consolidato il forte aumento dell’utilizzo della zirconia in odontoiatria per svariati motivi, quali la facilità di produzione con metodiche digitali, l’elevata resistenza del materiale stesso, l’estetica continuamente migliorata in particolare per quello che riguarda la zirconia cubica di terza generazione (22).
Queste vantaggiose caratteristiche hanno portato il clinico ad utilizzare sempre più frequentemente la zirconia rispetto ad altri materiali anche se i dubbi in merito al suo potere adesivo ne impediscono un uso ancora più ampio in situazioni di restauri non ritentivi.
La scarsità di dati relativi alla cementazione adesiva della zirconia ci ha indotto a voler intraprendere questo studio in vitro il cui obiettivo è di comparare i valori di tensile bond strength dell’interfaccia cemento-ceramica mettendo a confronto tre diversi cementi resinosi con le relative tecniche di utilizzo (23).
I cementi resinosi si distinguono dagli altri cementi per le loro proprietà meccaniche e di adesione: sono caratterizzati da buona integrità e scarsa infiltrazione marginale, permettono una buona distribuzione degli stress occlusali e aumentano la resistenza alla frattura dei restauri monolitici che sostengono. Le tecniche di cementazione più usate e documentate sono quelle che sfruttano i cementi resinosi adesivi in unione a un sistema adesivo total-etch o self-etch; (24) (25) negli ultimi anni, tuttavia, si è molto diffuso anche il protocollo di cementazione self-adhesive (26) che si avvale dei cementi resinosi autoadesivi. Lo sviluppo di questi sistemi semplificati deriva dall’esigenza di ridurre il numero dei passaggi clinici necessari per l’adesione e le variabili dipendenti all’abilità tecnica dell’operatore.
Nel presente studio in vitro sono stati comparati cinque protocolli di cementazione di cui due tradizionali e tre di cementazione resinosa (27).
Alcuni limiti di questa ricerca possono essere rappresentati dal numero ridotto di campioni, dal fatto che in vitro è difficile ricreare esattamente le condizioni intra-orali e dal breve intervallo di tempo tra le procedure di cementazione e il test di distacco eseguito solo 48 ore più tardi. Un controllo a più lungo termine o dopo cicli di invecchiamento avrebbe prodotto risultati più significativi anche dal punto di vista clinico. Infine, non esiste un solo tipo di zirconia ma esistono zirconie diverse con differenti caratteristiche strutturali (21).
Relativamente al limitato numero di campioni per ciascuno dei gruppi testati, in sede di analisi dei risultati ottenuti, è stato possibile effettuare una valutazione statistica di tipo descrittivo. Osservando le medie registrate nei singoli gruppi relative alle forze di distacco è possibile osservare un valore nettamente maggiore nel gruppo della cementazione con cemento resinoso con monomero 10-MDP, (28) (29) rispetto a quello del cemento resinoso auto-adesivo a sua volta con valori circa tre volte superiori a quello del cemento resinoso tradizionale.
In base a queste risultanze sembrerebbe emergere un ruolo determinante per la resistenza alla decementazione svolto dal condizionatore superficiale Ceramic Primer contenente il monomero 10MDP (19,30), capace di favorire l’adesione del cemento alla superficie della zirconia (31). Questo è l’unico elemento presente che differenzia in modo sostanziale le diverse metodiche di cementazione laddove in nessuna delle altre due è stato effettuato alcun condizionamento della superficie della zirconia.
Per quanto riguarda il confronto tra campioni sottoposti a cementazione tradizionale e quelli a cementazione resinosa adesiva, avendo a disposizione un numero congruo di campioni da confrontare (A+B= 10 campioni; C+D+E= 15 campioni), è stato possibile effettuare uno studio statistico completo che ha evidenziato una differenza statisticamente significativa (p < .001) tra i due gruppi testati con una performance migliore dei cementi resinosi adesivi (32).
CONCLUSIONI
Entro i limiti di questo studio in vitro, che necessita sicuramente di ulteriori conferme, soprattutto con un più alto numero di campioni esaminati, è possibile trarre le seguenti conclusioni:
- I cementi fosfato di zinco e vetroionomero ibrido, in base ai dati registrati, sembrerebbero avere un comportamento similare in termini di resistenza alla forza di distacco al taglio tra dentina e zirconia, ma inferiore rispetto ai cementi resinosi.
- Il cemento resinoso autoadesivo, in termini di resistenza alla forza di distacco al taglio tra dentina e zirconia, ha mostrato una performance apparentemente migliore rispetto ai cementi tradizionali.
- L’adesione apparentemente più efficace, in termini di resistenza alla forza di distacco al taglio, tra dentina e zirconia è stata ottenuta utilizzando protocolli di cementazione con prodotti contenenti il monomero 10-MDP.
La possibilità di estrapolare questi risultati e di applicarli alle tecniche di cementazione in vivo nel cavo orale, al di là della limitatezza dei test effettuati, è anche fortemente condizionata dal fatto che qualsiasi tecnica di cementazione adesiva necessita, come prerequisito fondamentale, l’isolamento del campo operatorio essendo i composti resinosi estremamente sensibili alle contaminazioni, all’umidità ambientale, alla presenza di saliva o di sangue. L’utilizzo della diga di gomma è imperativo in tutte queste procedure ed è irrinunciabile. In protesi, la possibilità di utilizzare la diga dipende fondamentalmente dall’isolabilità degli elementi dentari ossia dal collocamento del margine della preparazione dei monconi dentari rispetto ai tessuti gengivali. Se questo è sopra-gengivale o equi-gengivale non ci sono problemi, tanto più è intra-crevicolare, quanto più risulta problematico o impossibile isolare il dente.
Partendo da queste considerazioni e dai risultati del nostro studio l’uso di un cemento resinoso self-adhesive sembrerebbe rappresentare un buon compromesso in molti casi.
1. McLean J-W. Evolution of dental ceramics in the twentieth century. J Prosthet Dent 2001; 85:61-6.
2. Vadachkoria D. Cementing porcelain-fused-to-metal crowns. Georgian Med News 2009 Dec;(177):15-9.
3. Zhang Y, Lawn BR. Evaluating dental zirconia. Dent Mater. 2001 Jan; 35(1): 15–23.
4. Bindl A, Lüthy H, Mörmann WH. Strength and fracture pattern of monolithic CAD/CAM generated posterior crowns. Dent Mater 2006; 22:29-36.
5. Carey C M, Spencer M, Gove R J, Eichmiller F C. Fluoride release from a resin-modified glass-ionomer cement in a continuous-flow system. Effect of pH. J Dent Res 2003 Oct;82(10):829-32.
6. Sidhu S, Nicholson J. A Review of Glass-Ionomer Cements for Clinical Dentistry. J Funct Biomater 2016 Jun 28;7(3):16.
7. Cheylan M, Gonthier S Degrange, M. In vitro push-out strength of seven luting agents to dentin Int J Prosthodont. 2002 Jul-Aug;15(4):365-70.
8. Attar N, Tam LE, McComb D. Mechanical and physical properties of contemporary dental luting agents. J Prosthet Dent 2009;89:127-34.
9. Dérand P, Dérand T. Bond strength of luting cements to zirconium oxide cera- mics. Int J Prosthodont 2000;13(2):131- 5.
10. Aboushelib M N, Matinlinna J P, Salameh Z, Ounsi H. Innovations in bonding to zirconia-based materials: Part I. Dent Mater 2008;24(9):1268-72.
11. Rosentritt M, Behr M, Lang R, Handel G. Influence of cement type on the marginal adaptation of all-ceramic MOD inlays. Dent Mater 2004;20:463-9.
12. Hitz L, Stawarczyk B, Fisher J, Hämmerle C H, Sailer I. Are self-adhesive resin cements a valid alternative to conventional resin cements? A laboratory study of the long-term bond strength. Dent Mater 2012; 28:1183-90.
13. Kitasako Y, Burrow M F, Katahira N. Shear bond strengths of three resin cements to dentine over 3 years in vitro. J Dent 2001;29:139-44.
14. Poggio C, Pigozzo M, Ceci M, Scribante A, Beltrami R, Chiesa M. Influence of different luting protocols on shear bond strength of computer aided design/computer aided manufacturing resin nanoceramic material to dentin. J Dent Res 2016 Mar-Apr;13(2):91-7.
15. Yi Y, Park J, Lee I-B, Cho, Son H-H, Seo D-G. The effect of sandblasting and different primers on shear bond strength between yttria-tetragonal zirconia polycrystal ceramic and a self-adhesive resin cement. Open Dent 2015 Jan-Feb;40(1):63-71.
16. Sismanoglu S. Efficiency of self-adhering flowable resin composite and different surface treatments in composite repair using a universal adhesive. Niger J Clin Pract. 2019 Dec;22(12):1675-1679.
17. Kremeier K, Fasen L, Klaiber, Hofmann N. Influence of endodontic post type (glass fiber, quartz fiber or gold) and luting material on push-out bond strength to dentin in vitro. Dent Mater 2008 May;24(5):660-6.
18. D’Arcangelo C, De Angelis F, D’Amario M, Zazzeroni S, Ciampoli C, Caputi S. The influence of luting systems on the microtensile bond strength of dentin to indirect resin-based composite and ceramic restorations. Open Dent 2009 May-Jun;34(3):328-36.
19. Nagaoka N, Yoshihara K, Nagaoka N, Yoshida Y, Hayakawa S. Chemical interaction mechanism of 10-MDP with zirconia. Sci Rep. 2017 Mar; 30(7):45563.
20. Watzke R, Frankenberger R, Naumann M. Probability of interface imperfections within SEM cross-sections of adhesively luted GFP. DentMater. 2009 Oct; 25(10): 1256-63.
21. Gundogdu M, Aladag I. Effect of adhesive resin cements on bond strength of ceramic core materials to dentin. Niger J Clin Pract. 2018 Mar;21(3):367-374.
22. Comino-Garayoa R, Peláez J, Tobar C, Rodríguez V, Suárez J. Adhesion to Zirconia: A Systematic Review of Surface Pretreatments and Resin Cements. Materials (Basel). 2021 May 22;14(11):2751.
23. Casucci A, Osorio E, Osorio R, Monticelli F, Toledano M, Mazzitelli C. Influence of different surface treatments on surface zirconia frameworks. J Dent 2009;37(11):891-7.
24. Yoshihara K, Hayakawa S, Nagaoka N, Okihara T, Yoshida Y, Van Meerbeek B. Etching Efficacy of Self-Etching Functional Monomers. J Dent Res 2018 Aug;97(9):1010-1016.
25. Monteiro RV. Effect of surface treatment on the retention of zirconia crowns to tooth structure after aging. J Esthet Restor Dent. 2020 Oct;32(7):699-706.
26. Manso AP, Carvalho RM. Dental Cements for Luting and Bonding Restorations: Self-Adhesive Resin Cements. Dent Clin North Am. 2017 Oct;61(4):821-834.
27. Yoshida Y, Nagaoka N, Fukuda R, Nakayama Y, Okazaki M, Shintani H, Inoue S, Tagawa Y, Suzuki K, Van Meerbeek B. Comparative study on adhesive performance of functional monomers. J Dent Res 2004 Jun;83(6):454-8.
28. Fehrenbach J, Isolan CP, Münchow EA. Is the presence of 10-MDP associated to higher bonding performance for self-etching adhesive systems? A meta-analysis of in vitro studies. Dent Mater. 2021 Oct;37(10):1463-1485.
29. Shu Y, Shu-Fen C, Sheng-Shu H, Jui-Che L, Li-Li K, Yung-Chung C. Interaction of silane with 10-MDP on affecting surface chemistry and resin bonding of zirconia. Dent Mater. 2022 Apr;38(4):715-724.
30. António HS, Delgado L, Nazanin O, Young M. Varying 10-methacryloyloxydecyl dihydrogen phosphate (10-MDP) level improves polymerisation kinetics and flexural strength in self-adhesive, remineralising composites. Dent Mater. 2021 Sep;37(9):1366-1376.
31. Carrilho E, Cardoso M, Ferreira MM, Marto CM, Coelho AS. 10-MDP Based Dental Adhesives: Adhesive Interface Characterization and Adhesive Stability-A Systematic Review. Materials(Basel) 2019 Mar7;12(5):790.
32. Heboyan A, Vardanyan A, Karobari MI, Marya A, Avagyan T, Tebyaniyan H, Mustafa M, Rokaya D, Avetisyan A. Dental Luting Cements: An Updated Comprehensive Review. Molecules. 2023 Feb 8;28(4):1619.
A total of 25 teeth were selected, which were properly maintained in a physiological solution and without composite restorations, dental caries, or cracks on the surface. Each sample was prepared with a prosthetic preparation bur and polished. Simultaneously, for each tooth, a sandblasted zirconia disc was prepared. The zirconia disc was bonded to each tooth element under controlled pressure using five different resin cements: Traditional zinc phosphate cement (Harvard Cement – Harvard Dental International GmbH) – Resin-modified glass ionomer cement (GC Fuji Plus) – Self-adhesive resin cement (Relyx Unicem 2 Automix 3M ESPE) – Traditional resin cement (Ena Cem HF – Micerium S.p.A.) – Resin cement with 10-MDP monomer (Panavia TM V5 – Kuraray Noritake).
The aim of this study was to evaluate the bonding strength between zirconia discs and the dentinal surface of prepared teeth using five different dental cements, under vertical shear force applied using a specific machine.
With the limits of this in vitro experimental study with a limited number of samples examined, different strengths were observed when applying shear forces to the zirconia surface using the five different cements. In particular, the resin cement with 10-MDP monomer appeared to be the most resistant. Statistically significant differences were found between the use of resin cements and traditional cements.
Traditional cements can still be used in the cementation of zirconia prostheses even if resin cements have demonstrated significantly better behavior. In the context of the latter, it is of fundamental importance to observe the correct procedures for use. In the objective impossibility of applying them, self-adhesive resin cements can represent a valid compromise in various clinical situations.