Questo studio si pone l’obiettivo di condurre una ricerca bibliografica approfondita sul trattamento di pazienti con diagnosi di osteogenesi imperfetta, utilizzando fonti provenienti da siti e riviste scientifiche come PubMed, European Journal of Orthodontics e American Journal of Orthodontics.
La ricerca bibliografica è stata condotta attraverso piattaforme scientifiche come PubMed, European Journal of Orthodontics e American Journal of Orthodontics. Sono stati selezionati 11 articoli in ambito odontoiatrico, includendo solo quelli pubblicati negli ultimi 20 anni, poiché la ricerca scientifica è andata avanti negli ultimi anni, subendo numerosi aggiornamenti. La letteratura con valenza scientifica scelta doveva avere come parole chiave: osteogenesi imperfetta, terapia ortodontica e ortognatica e bifosfonati. In questi studi sono stati selezionati pazienti con un range di età compreso tra i 7 e i 29 anni, affetti da osteogenesi imperfetta di tipo I-III-IV.
L’esecuzione di indagini genetiche su questi pazienti ha rivelato che la maggioranza era affetta dalla patologia in esame a causa di mutazioni nei geni COL1A1 e COL1A2.
L’impostazione del trattamento ortodontico deve essere personalizzata in base all’età del paziente. Nei pazienti in dentizione mista, è consigliabile un trattamento ortodontico mirato a favorire l’eruzione dei denti con sviluppo più lento, come canini, premolari e secondi molari.
Nel paziente adulto, invece, è fondamentale la collaborazione con il medico ortopedico per elaborare un piano di trattamento multidisciplinare che includa interventi ortodontici, chirurgici e protesici.
È ormai noto che il trattamento ortodontico presenti i suoi benefici non solo sul cavo orale, ma anche sulle strutture adiacenti, e questo riveste un’importanza anche in caso di patologie come l’osteogenesi imperfetta. Pazienti affetti da questa patologia possono, infatti, essere sottoposti a un trattamento ortodontico, in quanto i medicinali utilizzati per curare tale malattia non incidono sulla probabilità di osteonecrosi, in particolar modo nei bambini e negli adolescenti. Nonostante ciò, in pazienti affetti da osteogenesi imperfetta che assumono bifosfonati, i trattamenti risultano essere più lunghi e indaginosi, con periodi di guarigione molto lenti rispetto a soggetti sani.
INTRODUZIONE
L’osteogenesi imperfetta è una malattia genetica rara a trasmissione autosomica. È caratterizzata da un’alterazione del tessuto connettivo per cui si riduce la formazione, la forza e la resistenza sia dell’osso che di altre strutture tissutali. Per questo motivo, viene anche definita come “malattia delle ossa di vetro”, in quanto i pazienti affetti da questa patologia mostrano una probabilità elevata di fratture data proprio dalla minore densità ossea.
Dal 1969, per rendere più semplice la comunicazione tra professionisti del settore medico-scientifico, per poter dare una diagnosi e un trattamento più precisi, si è deciso di creare una classificazione delle patologie riguardanti le ossa che, a intervalli regolari, viene aggiornata. L’ultima revisione riconosce 5 tipi di osteogenesi imperfetta inseriti nel gruppo “Osteogenesi imperfetta e diminuzione della densità ossea” (1):
- Osteogenesi imperfetta tipo 1, forma non deformante con una persistenza della sclera blu, o sindrome di Van der Hoeve
- Osteogenesi imperfetta tipo 2, forma perinatale letale
- Osteogenesi imperfetta tipo 3, forma progressivamente deformante
- Osteogenesi imperfetta tipo 4, forma moderata
- Osteogenesi imperfetta tipo 5, forma calcificata della membrana intraossea e/o ipertrofia del callo osseo.
Questa patologia può essere autosomica dominante, autosomica recessiva o relazionata al cromosoma X. Si fa riferimento principalmente alla mutazione dei geni COL1A1 sul cromosoma 17q21.33 e COL1A2 sul cromosoma 7q21.3, che codificano rispettivamente il collagene tipo 1 alfa 1 e il collagene tipo 1 alfa 2, responsabili del collagene maggiormente presente nel corpo umano.
Il collagene fa parte della famiglia delle proteine che costituiscono le cartilagini, le ossa, i tendini, la pelle e la parte bianca dell’occhio denominata anche sclera.
Il collagene di tipo 1 è formato da due catene di collagene alfa 1 e una catena di collagene alfa 2 intrecciate che compongono una struttura a tripla elica. Per garantire una comunicazione corretta all’interno della struttura, è presente un residuo di glicina ogni tre aminoacidi. L’osteogenesi imperfetta è associata a una mutazione della glicina che viene sostituita con un altro aminoacido.
Nel caso di osteogenesi imperfetta tipo 1, è presente un allele nullo, quindi privo di informazioni e funzionalità, in corrispondenza del gene COL1A1. Questo errore nella trasmissione genetica produce ciò che si definisce aploinsufficienza genetica e cioè quella condizione per cui l’allele rimanente non è adeguatamente sufficiente per preservare la normale funzione genetica. Nel tipo 2, 3 e 4 avviene una mutazione missenso, quando viene codificato un aminoacido differente, solitamente la glicina, da quello originale che produce una proteina diversa, o una mutazione nel sito di giunzione, in cui vengono inseriti, modificati o eliminati parti di nucleotidi a livello della giunzione durante la maturazione dell’RNA messaggero. Queste mutazioni risultano in una forma lieve, moderata o letale di osteogenesi imperfetta (2).
Tali mutazioni portano a una produzione di collagene errata, influenzando negativamente la corretta formazione di ossa, tendini e muscoli. Ne consegue che i pazienti affetti da questa patologia presentano una maggiore tendenza a fratture, le quali tendono a diminuire in età giovanile per poi aumentare in tarda età e nell’adolescenza prepuberale. Inoltre, mostrano una sclera grigia-blu dovuta al deficit durante la formazione del tessuto connettivo, il che consente di intravedere in trasparenza i vasi sanguigni sottostanti. Questi pazienti manifestano anche dentinogenesi imperfetta tipo 1 e possono sviluppare una ipoacusia neurosensoriale con una probabilità del 50% sopra i 50 anni di età, oltre a un’ipermobilità articolare nell’età adulta (2,3).
La diagnosi si basa su un esame clinico, confermato successivamente mediante esame istologico. Inizialmente, la ricerca si concentra sulla familiarità della patologia, seguita da un’ispezione orale per rilevare eventuali segni di dentinogenesi imperfetta, la cui conferma può essere ottenuta mediante radiografie, e sulla presenza di sclere bluastre.
A comprovare questa ipotesi, successivamente, si deve ricorrere a una conferma istologica. Tramite la cultura dei fibroblasti presenti nella pelle del paziente, si studia la quantità e la struttura delle molecole di procollagene di tipo 1, precursore del collagene di tipo 1. Un altro tipo di esame è dettato dall’estrazione del genoma DNA dai globuli bianchi per valutare mutazioni nei geni COL1A1 e COL1A2 (3).
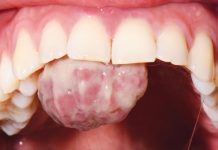
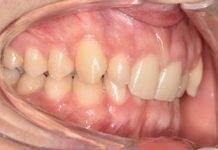
La dentinogenesi imperfetta di tipo 1, quando associata all’osteogenesi imperfetta, determina una debolezza strutturale della dentina. Questa condizione è caratterizzata da una proporzione non corretta di minerali, obliterazione della polpa, formazione di masse ectopiche calcificate, tubuli sparsi, disorientamento dei filamenti di collagene e una superficie dentale ruvida e piena di lacune (4).
La dentinogenesi imperfetta di tipo 1 non influisce solo sulla dentina, ma coinvolge anche lo smalto dei denti. Riguardo alla composizione minerale, la dentina mostra un aumento dei livelli di carbonio e una diminuzione dei livelli di calcio e fosfato, mentre lo smalto presenta un significativo aumento di carbonio e una diminuzione di ossigeno, fosforo e calcio (4).
Ulteriori segni clinici correlati al campo odontoiatrico includono l’agenesia di alcuni elementi dentari e malocclusioni. Vari studi asseriscono che la malocclusione più diffusa nei pazienti con osteogenesi imperfetta è di III classe, seguita da I classe e II classe. Inoltre, la percentuale di diastema interincisale è identica a quella riscontrata in una popolazione sana, e la patologia non influisce sulla simmetria facciale. La crescita facciale della mascella è rallentata, aumentando la possibilità di formazione di un overjet inverso, di un crossbite posteriore e un openbite anteriore. Inoltre, la probabilità di perdere elementi dentari è aumentata (5,6).
DISCUSSIONE
È ormai noto tra i medici, specialmente nel campo dell’odontoiatria, che un’occlusione stabile e corretta influisce positivamente sulle strutture adiacenti al cavo orale. Il trattamento ortodontico, infatti, non ha solo uno scopo estetico, ma anche funzionale. I pazienti affetti da osteogenesi imperfetta assumono agenti antiriassorbitivi, come i bifosfonati, al fine di ridurre il rischio di fratture, aumentando la densità ossea. Ciò comporta un trattamento più complesso dal punto di vista ortodontico-chirurgico, poiché influisce sul movimento dentale e ortodontico, così come sul processo di guarigione di entrambe le mascelle dopo il trattamento di chirurgia ortognatica. Nonostante ciò, è stato dimostrato che la terapia con questi tipi di farmaci non influenza l’incidenza di osteonecrosi delle mascelle nei bambini e negli adolescenti (7,8). I bifosfonati agiscono sul metabolismo osseo inibendo la differenziazione e la funzione delle cellule osteoclastiche.
I pazienti affetti da questa condizione richiedono trattamenti ortodontici più lunghi e con l’applicazione di forze maggiori rispetto ai pazienti sani. Tuttavia, il raggiungimento dell’obiettivo ortodontico prefissato può risultare complicato, poiché in alcuni soggetti è difficile, se non impossibile, chiudere il morso aperto con la sola ortodonzia.
Quando il paziente affetto da osteogenesi imperfetta è ancora in fase evolutiva, bisogna tenere conto del ritardo generale di crescita ossea, specialmente per quanto riguarda la mascella. In dentizione mista, il clinico deve monitorare l’eruzione dentale degli elementi permanenti, e quando necessario, agevolare questo movimento con terapie ortodontiche. Gli elementi dentari più comuni ad avere questo tipo di difficoltà sono i canini, i premolari e i secondi molari, con un’incidenza maggiore per l’arcata inferiore, fatta eccezione per i secondi molari. Un’altra caratteristica che si può riscontrare è la mancanza del germe permanente. Le agenesie più comuni sono: i secondi premolari, i primi molari e i canini (9).
I soggetti in crescita vengono trattanti con un dispositivo ortopedico esterno, denominato Frankel, che mira a migliorare il profilo facciale limitando il crossbite anteriore. Il trattamento utilizzato dai pazienti modera la velocità di eruzione dentale, con l’obiettivo di accompagnare questi elementi al piano occlusale, durante l’eruzione. Nel caso in cui si dovesse fare diagnosi di un palato ogivale, si procede con un espansore palatale, prestando particolare attenzione durante la fase attiva, che prevede la sospensione del trattamento con i bifosfonati. La sutura palatale risulta ossificata ad un anno dalla fine della terapia.
Per quanto riguarda i pazienti adulti, la procedura è seguita da un lavoro di simbiosi tra varie branche dell’odontoiatria tra cui ortodonzia, chirurgia e protesica. Si consiglia di confrontarsi con il medico ortopedico del paziente per la sospensione della terapia farmacologica, per poter procedere con lo step chirurgico. Si inizia con una preparazione ortodontica per poi proseguire con la chirurgia Le Fort I o II a seconda del caso, col fine di ottenere un avanzamento sagitale della mascella. La maggior parte dei trattamenti chirurgici non presenta grandi complicazioni, in alcuni casi, tuttavia, si nota un aumento di perdita di sangue. Infatti, sono stati creati protocolli in 2 step per la chirurgia bimascellare per minimizzare il rischio di emorragia. Si deve anche tenere presente che, data la rallentata guarigione ossea, la fase di fissazione intermascellare deve essere di circa 5-6 settimane. La stabilità del risultato ortodontico è appurata nel tempo e non si evince necrosi dell’osso o del legamento paradontale (7,8,10,11).
È noto come il periodo postoperatorio di un soggetto affetto da osteogenesi imperfetta sia più lungo, con complicazioni come edema ed ecchimosi data dalla fragilità delle pareti dei vasi sanguigni più estese e durature.
CONCLUSIONI
I pazienti affetti da osteogenesi imperfetta sono spesso sottoposti a protocolli clinici farmacologici che prevedono l’uso di bifosfonati. Da un punto di vista biologico, questi farmaci inibiscono la differenziazione e quindi la funzione delle cellule osteoclastiche, riducendo così il rischio di fratture ossee e aumentando la densità delle strutture stesse. Tuttavia, ciò comporta una maggiore difficoltà e complessità nei trattamenti ortodontici e chirurgici nell’ambito ortognatodontico, risultando essere più lunghi e indaginosi. È importante capire come impostare il trattamento dei pazienti affetti da osteogenesi imperfetta, in quanto dipende dall’età evolutiva del soggetto stesso. Infatti, nel periodo evolutivo, quindi nel momento in cui il paziente si trova in una fase di dentizione mista, è importate sapere che si potranno riscontrare in maggior percentuale agenesie (soprattutto di premolari, primi molari e canini), così come bisognerà agevolare l’eruzione di elementi più lenti nello sviluppo (canini, premolari e secondi molari). Nei pazienti adulti, è importante prima interfacciarsi con il medico ortopedico che segue il paziente, per poter programmare la sospensione della terapia farmacologica. A seguire sarà importante andare ad elaborare un piano di cura che preveda trattamenti ortodontici, chirurgici e protesici. Negli ultimi due casi è fondamentale tener conto dei periodi di guarigione più lenti.
1. Mortier GR, Cohn DH, Cormier-Daire V, Hall C, Krakow D, Mundlos S, et al. Nosology and classification of genetic skeletal disorders: 2019 revision. Am J Med Genet A. 2019 dic 1;179(12):2393–419.
2. Marom R, Rabenhorst BM, Morello R. Osteogenesis imperfecta: An update on clinical features and therapies. Vol. 183, European Journal of Endocrinology. BioScientifica Ltd.; 2020. pag. R95–106.
3. Rauch F, Glorieux FH. Osteogenesis imperfecta. Lancet. 2004;363(9418):1377–85.
4. Nutchoey O, Intarak N, Theerapanon T, Thaweesapphithak S, Boonprakong L, Srijunbarl A, et al. Phenotypic features of dentinogenesis imperfecta associated with osteogenesis imperfecta and COL1A2 mutations. Oral Surg Oral Med Oral Pathol Oral Radiol. 2021 giu 1;131(6):694–701.
5. Nguyen MS, Binh HD, Nguyen KM, Maasalu K, Kõks S, Märtson A, et al. Occlusal features and need for orthodontic treatment in persons with osteogenesis imperfecta. Clin Exp Dent Res. 2017 feb 1;3(1):19–24.
6. Chang PC, Lin SY, Hsu KH. The craniofacial characteristics of osteogenesis imperfecta patients. Eur J Orthod. 2007 giu;29(3):232–7.
7. Reinhrd EF, Scheuer HA, Wolf H. The effect of bisphosphonate medication on orthodontics and orthognathic surgery in patients with osteogenesis imperfecta Der Einfluss der Medikation mit Bisphosphonaten auf orthodontische und orthognath-chirurgische Maßnahmen bei Patienten mit Osteogenesis imperfecta.
8. Rosén A, Modig M, Larson O. Orthognathic bimaxillary surgery in two patients with osteogenesis imperfecta and a review of the literature. Int J Oral Maxillofac Surg. 2011;40(8):866–73.
9. Taqi D, Moussa H, Schwinghamer T, Vieira AR, Dagdeviren D, Retrouvey JM, et al. Missing and unerupted teeth in osteogenesis imperfecta. Bone. 2021 set 1;150.
10. Kim DY, Baik U, Jeon JH. Osteogenesis imperfecta and combined orthodontics and orthognathic surgery: A case report on two siblings. J Korean Assoc Oral Maxillofac Surg. 2020 feb 1;46(1):70–7.
11. Tashima H, Wattanawong K, Ho CT, Wen-Ching-Ko E, Nguyen A, Lo LJ. Orthognathic surgery considerations for patients with undiagnosed type I osteogenesis imperfecta. Journal of Oral and Maxillofacial Surgery. 2011 ago;69(8):2233–41.
The bibliographic search was conducted through scientific platforms such as PubMed, European Journal of Orthodontics and American Journal of Orthodontics. 11 articles in the dental field were selected, including only those published in the last 20 years, since scientific research has progressed in recent years, undergoing numerous updates. The literature with scientific value chosen had to have as keywords: osteogenesis imperfecta, orthodontic and orthognathic therapy and bisphosphonates. In these studies, patients with an age range between 7 and 29 years were selected, affected by osteogenesis imperfecta type I-III-IV.
This study aims to conduct an in-depth bibliographic research on the treatment of patients diagnosed with osteogenesis imperfecta, using sources from websites and scientific journals such as PubMed, European Journal of Orthodontics and American Journal of Orthodontics.
Genetic investigations in these patients revealed that the majority were affected by the condition due to mutations in the COL1A1 and COL1A2 genes.
Orthodontic treatment planning should be tailored according to the patient’s age. In patients with mixed dentition, orthodontic interventions are recommended to facilitate the eruption of teeth that are slower to develop, such as canines, premolars, and second molars.
In adult patients, interdisciplinary collaboration with an orthopedic specialist is essential to design a comprehensive treatment plan that includes orthodontic, surgical, and prosthetic components.