Lo scopo di questo case report è di descrivere l’escissione di due fibromi orali mediante chirurgia laser Nd-YAG.
Il fibroma è una delle neoformazioni benigne più comuni del cavo orale. Si tratta di una iperplasia reattiva del tessuto connettivo in risposta a una irritazione locale o a un trauma. La localizzazione intraorale può essere ubiquitaria ma la sede più comune è la mucosa vestibolare, seguita dalla lingua, dalla gengiva e, per ultimo, dal palato. La lesione ha una superficie liscia, il colorito è analogo alla mucosa circostante o biancastro e le dimensioni sono variabili da alcuni millimetri a diversi centimetri. L’età più colpita è la sesta decade e il rapporto maschi:femmine è di 1:2. Istologicamente si tratta di una massa nodulare di tessuto connettivo denso rivestito da un epitelio squamoso spesso atrofico, altre volte ipercheratosico.
Riportiamo un caso di escissione di due fibromi traumatici localizzati sulla mucosa geniena sinistra e sul dorso della lingua. È stata eseguita una biopsia escissionale per la rimozione in toto della neoformazione, mediante laser a neodimio (Nd:YAG) con potenza di 1,5 W e frequenza di 25.0 Hz, e per accertare la natura della stessa.
Il risultato delle biopsie ha accertato la natura di fibroma per quanto concerne la neoformazione localizzata sulla mucosa geniena sinistra, e di fibropapilloma con flogosi cronica per la neoformazione situata sul dorso della lingua.
Introduzione
I fibromi sono le neoplasie benigne più frequenti della mucosa orale e possono riconoscere una crescita autonoma o costituire iperplasie reattive a un trauma cronico. Si osserva con maggiore frequenza tra i 40 e i 60 anni ed il rapporto maschi:femmine è di 1:2. La localizzazione è ubiquitaria ma la sede più comune è la mucosa vestibolare (lungo la linea occlusale) seguita dalla lingua, dalla gengiva e dal palato (1). Clinicamente si presenta come un nodulo di dimensioni variabili, di superficie liscia e colorito roseo o bianco; la superficie biancastra è il risultato di un’ipercheratosi dovuta al traumatismo. Si presenta generalmente come un nodulo isolato di forma rotondeggiante, sessile o peduncolato, di consistenza elastica o duro-elastica. Le dimensioni delle lesioni possono variare da pochi millimetri fino a diversi centimetri di diametro. Istologicamente si tratta di una massa nodulare di tessuto connettivo denso rivestito da un epitelio pavimentoso composto spesso atrofico, altre volte ipercheratosico. Il tessuto connettivo è molto denso per la ricca quantità di fibre collagene. Talvolta si osserva un infiltrato infiammatorio formato da linfociti e plasmacellule. Nella maggioranza dei casi le lesioni sono asintomatiche, se non per la possibile interferenza con i movimenti e le funzioni orali. Il fibroma gengivale deriva dalla proliferazione del tessuto connettivale gengivale.
I fibromi possono essere correlati a diversi fattori e cause come, ad esempio, per il fibroma da protesi: l’iperplasia fibromatosa reattiva è solitamente localizzata nel fornice vestibolare in corrispondenza del margine di una protesi tagliente o sovra estesa del quale ricalca la forma. Il quadro clinico si presenta come uno o più noduli peduncolati, talvolta come estesa fibromatosi disposta in più file con superficie lobulata, di colorito roseo-pallido, consistenza fibrosa e mobile. La lesione consiste in una proliferazione reattiva iperplastica di tessuto fibroso causata dal trauma meccanico cronico costituito dalla eccessiva mobilità di una protesi mobile spesso non più funzionale.
In alcuni casi l’anamnesi evidenzia una patologia cronica (compare nel bambino) di cui sono affetti altri membri della famiglia, delineando il quadro di fibromatosi gengivale familiare idiopatica (gene autosomico dominante). La terapia consiste in gengivectomie periodiche. Altra tipologia può essere il fibroma simmetrico dei mascellari, si tratta di una proliferazione benigna di tessuto fibroso bilaterale, simmetrico, asintomatico, di consistenza solida alla palpazione e coperto da mucosa normale. La sede tipica è la regione della tuberosità alveolare mascellare. Spesso si riscontra anche il fibroma da pressione negativa, si rispecchia come un’iperplasia fibrosa del palato, che è una lesione a stampo che ricalca la nicchia eseguita sulla superficie mucosa della protesi mascellare (camera di suzione) per aumentarne la ritenzione. A volte l’applicazione di ventose per aumentare la ritenzione della protesi può causare iperplasia fibrosa a stampo sul palato con atrofia da compressione periferica che nel tempo può giungere alla perforazione del palato con comunicazione bucco-nasale.
Molto frequente è il fibroma traumatico da parafunzione, come nel caso delle lesioni qui trattate. La morsicatura può produrre ulcerazioni o ipercheratosi. Il traumatismo continuo causa una reazione iperplastica dell’epitelio con conseguente formazione di piccole escrescenze epiteliali (2). Il nodulo di consistenza molle della mucosa geniena è un reperto tipico definito anche con il termine di proptosis buccalis. La patogenesi è da ricollegare ad una evaginazione fibromatosa per l’aspirazione della mucosa nella breccia interdentale contigua. Con caratteristiche analoghe si possono presentare sulla guancia anche le ernie della bolla del Bichat; in questi casi il tessuto adiposo che le costituisce si presenta giallo e lobulato durante l’asportazione chirurgica; intervento che deve comprendere la chiusura della diastasi del muscolo buccinatore (porta erniaria). Nel caso in esame, trattandosi di fibromi, la terapia di elezione consiste nell’escissione chirurgica e nell’eliminazione della potenziale causa irritante/traumatica (3).
CASO CLINICO
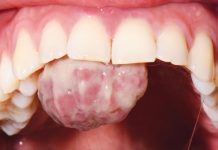
Un paziente di 82 anni giungeva all’osservazione dell’Unità Clinica di Patologia Orale (Direttore Prof. Silvio Abati), presso il Dipartimento di Odontoiatria, IRCCS Ospedale San Raffaele, Milano (Direttore Prof. E. Gherlone), riferendo la presenza di escrescenze a livello del dorso della lingua ed a livello della mucosa geniena sinistra. Con l’esame clinico si riscontrava un quadro di lingua fissurata con sospetta sovrainfezione micotica e la presenza di un fibroma localizzato sulla lingua (fig.1 a), oltre che l’esistenza di un fibroma sulla mucosa geniena sinistra all’altezza della linea occlusale (fig. 1 b).
Dall’anamnesi si rilevava che il paziente in esame era affetto da parkinsonismo, ipertensione e che era stato, in passato, sottoposto ad un intervento di sostituzione valvolare con protesi biologica. La terapia che il paziente dichiarava di assumere era: pantoprazolo, pramipexolo, bisoprololo, furosemide, acido acetilsalicilico a basso dosaggio, lercanidipina cloridato, rosuvastatina + ezetimibe e levodopa + benserazide. In prima visita si prescriveva nistatina (Mycostatin®) 3 volte al giorno per tre settimane e dentifricio a formulazione ozonizzata (Curasept Prevent ®), inoltre si rendeva edotto il paziente sull’importanza dell’igiene domiciliare e si programmava l’exeresi dei fibromi mediante laser Nd:YAG (DMT S.r.l. – Lissone – MB).
Le lesioni, all’esame clinico, apparivano come neoformazioni nodulari, solitarie, di forma ovoidale, con una superficie liscia di color roseo ed una consistenza aumentata duro-elastica. Entrambe le lesioni non erano dolenti alla palpazione.
Nella seduta successiva, in fase preoperatoria, al paziente si faceva eseguire collutorio preoperatorio alla clorexidina 0,20 %. Si procedeva quindi eseguiva un’anestesia locale per infiltrazione circonferenzialmente alla lesione con anestetico privo di vasocostrittore (mepivacaina cloridrato) tramite ago 30 G – 21 mm. Tramite garze sterili si provvedeva a mantenere asciutti i siti operatori.

Per eseguire la biopsia escissionale, atta alla rimozione in toto delle neoformazioni e per accertare la natura istopatologica delle stesse, si utilizzava il laser a Nd:YAG. Questo veniva utilizzato in modalità “escissioni/incisioni” con potenza di 1,5 W e frequenza 25.0 Hz in modo da limitare al minimo l’effetto di carbonizzazione del tessuto. La modalità di funzionamento adottata prevedeva l’erogazione continua con un’ampiezza di 3 ns ed un picco di potenza di 25KW. Il diametro della fibra ottica utilizzata era di 320 µm, la fibra veniva attivata antecedentemente alla fase di taglio. L’exeresi avveniva incidendo con il laser circonferenzialmente al nodulo, oltre i margini di questo, in tessuto sano e sostenendo il fibroma tramite una pinzetta chirurgica (fig. 2).

Una volta asportate le lesioni apparivano non infiltranti, indipendenti dai tessuti sottomucosi sottostanti. La neoformazione, dopo essere stata accuratamente orientata su carta bibula per il corretto orientamento durante la processazione nel laboratorio di patologia, veniva immersa nel flaconcino contenente formalina al 10% neutra tamponata (4% formaldeide) e inviata al Dipartimento di anatomia patologica del IRCCS Ospedale San Raffaele di Milano (fig. 3 a, b). I siti operatori immediatamente dopo l’escissione delle lesioni apparivano senza segni di carbonizzazione, non presentavano sanguinamento e, al termine della procedura chirurgica, non venivano utilizzati punti di sutura (fig. 4).

Si provvedeva quindi, tramite fresa da finitura e gommini montati su strumenti rotanti, alla smussatura e levigatura delle cuspidi acuminate e taglienti degli elementi dentali contigui ai siti di lesione, potenziali cause dello sviluppo del fibroma. Questa fase era fondamentale per evitare una potenziale recidiva.
I referti istologici hanno evidenziato che la neoformazione localizzata sulla mucosa geniena sinistra, lesione nodulare di 0,6 cm, aveva le caratteristiche istopatologiche classiche di un fibroma traumatico, mentre la neoformazione localizzata sul dorso della lingua, lesione nodulare di 0,5 cm, mostrava, anche per le caratteristiche della mucosa di origine, la struttura di un cosiddetto “fibropapilloma” con flogosi cronica riacutizzata.
Nel controllo eseguito a 7 giorni dall’intervento si riscontrava l’ottima guarigione dei tessuti molli di entrambi i siti operati ed un’ampia soddisfazione, oltre che l’assenza di dolore, da parte del paziente riguardo la metodica chirurgica utilizzata (fig. 5 a, b).

DISCUSSIONE
Il fibroma della mucosa orale, denominato anche “fibroma post-traumatico” o “pseudofibroma traumatico” è una delle lesioni più comuni del cavo orale ed è un’iperplasia reattiva del tessuto connettivo causata dalla persistenza cronica di un trauma. La lesione generalmente è asintomatica, formata da una massa di tessuto connettivo rivestito da epitelio. Si presenta di un colore roseo/rosso o biancastro e le dimensioni possono essere variabili. La terapia di elezione consiste nell’escissione chirurgica.
Il nodulo sulla mucosa geniena, qui descritto, localizzato a livello della linea occlusale, costituisce una iperplasia fibromatosa reattiva al trauma meccanico cronico rappresentato dalla interposizione della mucosa nell’occlusione degli elementi dentali. Il nodulo di consistenza molle della mucosa buccale è un reperto tipico definito anche con il termine di proptosis buccalis. Quindi la patogenesi è da ricollegare ad una evaginazione fibromatosa per l’aspirazione della mucosa nella breccia interdentale contigua. Con caratteristiche analoghe si possono presentare sulla guancia anche le ernie della bolla del Bichat; in questi casi il tessuto adiposo che le costituisce si presenta giallo e lobulato durante l’asportazione chirurgica, in questo caso l’intervento che deve comprendere la chiusura della diastasi del muscolo buccinatore (porta erniaria).
Il nodulo sulla lingua, anche lui, rappresenta un’iperplasia fibromatosa reattiva per il trauma di tipo meccanico e cronico dato dalla spinta della lingua nell’occlusione degli elementi dentari. Il nodulo di consistenza molle, all’inizio, può aumentare di consistenza nel tempo divenendo fibroso; la morsicatura può produrre ulcerazioni o ipercheratosi.
Quindi le iperplasie reattive dei tessuti molli sono dovute agli insulti traumatici e irritativi a cui sono continuamente sottoposti i tessuti mucosi orali. A volte la formazione di lesioni reattive dei tessuti molli può essere dovuta all’utilizzo di alcuni farmaci come ciclosporina, calcioantagonisti, antiepilettici. Nel caso in esame per l’escissione dei noduli abbiamo utilizzato un laser a neodimio.
In questo tipo di patologie il laser deve essere utilizzato come con il bisturi a lama fredda, asportando in toto la lesione e garantendo sempre, con l’escissione, l’estensione oltre i margini per non provocare artefatti all’esame istopatologico.
Ci sono molti vantaggi del laser rispetto alle procedure chirurgiche tradizionali col bisturi a freddo come il minimo edema postoperatorio e l’assenza di cicatrici. Riduce inoltre la contaminazione batterica attraverso la sterilizzazione del sito chirurgico e consente un ridotto danno meccanico e termico con minimo dolore postoperatorio. Ultimamente è al centro dell’attenzione anche per i suoi effetti antinfiammatori, biostimolanti e rigenerativi, che consentono un’eccellente guarigione e una bassa morbilità (4, 5).
Come descritto in uno studio presente in letteratura l’asportazione del fibroma post-traumatico rappresenta nel campo della patologia orale una delle procedure chirurgiche in cui il laser ha il maggior tasso di applicazione (6).
Il laser dai noi utilizzato è stato impostato in modalità “escissioni/incisioni” ad una potenza di 1,5 W ed una frequenza di 25.0 Hz, erogando l’impulso superpulsato, con ampiezza di 3 ns e picco di potenza di 25KW. Il diametro della fibra ottica da noi utilizzata per la chirurgia è stato di 320 µm. Grazie all’emissione superpulsata in nanosecondi è possibile la chirurgia dei tessuti molli orali, senza effetti di carbonizzazione e utilizzando poco anestetico locale, anche senza vasocostrittore.
In campo odontoiatrico sono utilizzati più tipi di laser, ognuno con lunghezza d’onda diversa, impiegati nel trattamento sia di tessuti duri (denti e osso), che di tessuti molli. I principali tipi di laser sono: laser a stato solido (Nd:YAG; ErCr:YSGG; Er:YAG); laser a gas (CO2 ); laser a semiconduttore (diodi).
Per quanto riguardo il punto critico, circa il danno termico che il laser potrebbe causare sui margini peri-incisionali durante una biopsia, influenzando le caratteristiche istopatologiche e creando dubbi sulla diagnosi, molti studi si sono concentrati su questo argomento e non hanno mostrato differenze significative nell’istologia tra i margini peri-incisionali di campioni asportati con laser e bisturi. Uno studio ha mostrato come, anche se i laser hanno causato lievi alterazioni nei margini dei tessuti prelevati, nessuno di Er:YAG, Nd:YAG, Er-Cr:YSGG e laser a diodi ha compromesso la valutazione istologica (7, 8).
Nel laser a stato solido Nd:YAG il materiale attivo è una barretta di granato (silicato) d’ittrio e alluminio drogato al neodimio, che emana una luce della lunghezza d’onda di 1064 nm. È utilizzato con frequenze d’emissione fino a 200 Hz impiegando per la conduzione fibre ottiche al quarzo di diametri differenti (200-600 μ), con lunghezza di qualche metro. Risulta particolarmente adatto nella piccola chirurgia orale, specificatamente usato nella cura delle malattie parodontali (9), nella terapia endodontica (primo laser usato in endodonzia), soprattutto nella desensibilizzazione dei monconi e delle radici esposte (10). È il tipo di laser più diffuso in campo odontoiatrico ed è il primo che ha sfruttato le fibre ottiche per veicolare la luce emessa costituendo in tal modo uno strumento chirurgico che svolge contemporaneamente le funzioni di taglio, come il bisturi tradizionale, di controllo dell’emostasi e di decontaminazione dell’area trattata, fenomeni tipici dell’elettrobisturi. Il laser in oggetto richiede una certa cautela nell’utilizzo, nel rispetto di parametri codificati da protocolli d’uso internazionali, al fine di evitare il rischio di danni irreparabili ai tessuti. Il suo potere di penetrazione nelle mucose orali può arrivare a 4 mm di profondità e, quindi, se utilizzato da inesperti la sua potenziale pericolosità può vanificarne i grandi vantaggi. Infatti, come descritto in letteratura, l’aumento della temperatura in profondità è più consistente per il laser Nd:YAG e per quello a diodo, con un aumento tra 8°C e 16°C e meno importante per CO2 e Er:YAG, con un aumento tra 2°C e 8°C (11).
Il laser Nd:YAG per le sue caratteristiche di funzionamento, capacità di emettere luce laser pulsata in periodi di tempo brevissimi, che vanno dal sub al nano secondo, può essere utilizzato senza anestesia locale perché il compimento dell’azione avviene in tempi inferiori a quelli necessari per la trasmissione dello stimolo nervoso. Di conseguenza può essere impiegato con successo in bambini e soggetti odontofobici. È indicato nella quasi totalità degli interventi della chirurgia orale, in particolare in quelli concernenti le malattie parodontali: gengivectomie, sterilizzazione delle tasche, trattamento delle ipertrofie gengivali e delle iperplasie. Grazie all’elevata affinità per l’emoglobina, consente un’efficace emostasi anche in situazioni operative particolarmente critiche.
CONCLUSIONI
I fibromi rappresentano le neoplasie benigne più frequenti della mucosa orale e possono essere dovute ad una crescita autonoma o costituire iperplasie reattive a un trauma cronico, come nel caso del paziente qui presentato. La sede più comune è la mucosa vestibolare, lungo la linea occlusale, seguita dalla lingua, dalla gengiva e dal palato. All’esame clinico si presentano come noduli di dimensioni variabili, di superficie liscia e colorito roseo o bianco. La superficie biancastra è il risultato di un’ipercheratosi dovuta al traumatismo. Nella gran parte dei casi le lesioni sono asintomatiche. L’escissione chirurgica rappresenta la terapia d’elezione, attuabile sia mediante tecniche a freddo, bisturi, e sia mediante laser. Nel caso in esame si è utilizzato un laser Nd:YAG che ha permesso un’asportazione completa delle lesioni oltre i loro margini, un’assenza di sanguinamento e di dolore. La prognosi è buona e, come descritto, una volta asportate le neoformazioni i tessuti molli rivelano un’ottima guarigione clinica.
S. Bakhtiari, J. B. Taheri, M. Sehhatpour, M. Asnaashari, and S. Attarbashi Moghadam, “Removal of an Extra-large Irritation Fibroma With a Combination of Diode Laser and Scalpel,” J. lasers Med. Sci., vol. 6, no. 4, pp. 182–184, 2015, doi: 10.15171/jlms.2015.16.
G. Ficarra, Manuale di patologia e medicina orale. McGraw-Hill Education.
J. Esmeili, T Lozada-Nur, F Epstein, “Common benign oral soft tissue masses,” Dent Clin N Am 49 223–240, 2005.
Asnaashari M, Zadsirjan S. Application of laser in oral surgery. J Lasers Med Sci 2014;5(03):97–107
Asnaashari M, Mohebi S, Paymanpour P. Pain reduction using low level laser irradiation in single-visit endodontic treatment. J Lasers Med Sci 2011;2(04):139–143
Saibene AM, Rosso C, Castellarin P, Vultaggio F, Pipolo C, Maccari A, Ferrari D, Abati S, Felisati G. Managing Benign and Malignant Oral Lesions with Carbon Dioxide Laser: Indications, Techniques, and Outcomes for Outpatient Surgery. Surg J (N Y). 2019 Aug 5;5(3):e69-e75.
Romeo U, Russo C, Palaia G, et al. Biopsy of different oral soft tissues lesions by KTP and diode laser: histological evaluation. ScientificWorldJournal 2014;2014:761704
Rizoiu IM, Eversole LR, Kimmel AI. Effects of an erbium, chromium: yttrium, scandium, gallium, garnet laser on mucocutanous soft tissues. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1996;82(04):386–395
Chen YJ, Jeng JH, Lee BS, Chang HF, Chen KC, Lan Wh. Effects of Nd:YAG laser irradiation on cultured human gingival fibroblasts. Laser Surg Med 2000;27(5):471-8.
Bradley PF. A review of the use of the neodymium YAG laser in oral and maxillofacial surgery. Br J Oral Maxillofac Surg 1997;35:26-35.
Merigo E, Clini F, Fornaini C, Oppici A, Paties C, Zangrandi A, Fontana M, Rocca JP, Meleti M, Manfredi M, Cella L, Vescovi P. Laser-assisted surgery with different wavelengths: a preliminary ex vivo study on thermal increase and histological evaluation. Lasers Med Sci. 2013 Feb;28(2):497-504.
Fibroma is one of the most common benign neoplasms in the oral cavity. It is a reactive hyperplasia of the connective tissue in response to local irritation or trauma. The intraoral localization can be ubiquitous, but the most common site is the vestibular mucosa, followed by the tongue, the gum and the palate. The lesion has a smooth surface, the color is similar to the surrounding mucosa or whitish and the dimensions vary from a few millimeters to several centimeters. The most affected age is the sixth decade and the male: female ratio is 1:2. Histologically it is a nodular mass of dense connective tissue covered by a squamous epithelium that is often atrophic, sometimes hyperkeratotic.
The purpose of this case report is to describe the excision of two oral fibroids by Nd-YAG laser surgery.
We report a case of excision of two traumatic fibromas located on the left buccal mucosa and on the back of the tongue. An excisional biopsy was performed for the total removal of the neoformation, using a neodymium laser (Nd: YAG) with a power of 1.5 W and a frequency of 25.0 Hz, and to ascertain the nature of the same
The result of the biopsies ascertained the nature of fibroma as regards the neoformation localized on the left buccal mucosa, and of fibropapilloma with chronic inflammation due to the neoformation located on the back of the tongue. At the follow-up, excellent clinical recovery was found in both sites treated and from the interview with the patient under examination, it was found that there was no discomfort due to the surgical method used.