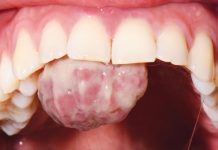
Si riporta il caso di una eritroleucoplachia di 3 cm x 2,5 cm localizzata a livello della mucosa geniena di sinistra in un paziente maschio di 68 anni precedentemente trattato per un carcinoma squamocellulare, insorto nella medesima regione.

La presenza della lesione è associata a lievi sintomi di fastidio e bruciore alla palpazione. Il paziente, affetto da ipertensione arteriosa (gestita farmacologicamente), afferma di aver smesso di fumare da circa 10 anni.

A seguito dell’esecuzione di una biopsia incisionale, è stata posta diagnosi di displasia lichenoide di grado moderato/severo. L’ecografia ha permesso, inoltre, di escludere il coinvolgimento linfonodale della malattia.

MATERIALE E METODI
Dopo anestesia loco-regionale, è stato eseguito il disegno del profilo dell’area da asportare, seguito dall’escissione della lesione con margini di sicurezza di 1 cm in estensione e spessore. L’intervento chirurgico è stato eseguito mediante l’utilizzo di laser Nd:YAG (65Hz;3,5W), il quale fornisce numerosi vantaggi:

- garantisce un ottimale controllo dell’emostasi;
- assicura un’estrema precisione di taglio;
- la diffusione del raggio in profondità permette di ottenere un effetto biostimolante a livello del sito chirurgico.

Successivamente, è stato applicato un gel a base di acido ialuronico reticolato (composizione: 1.6% acido ialuronico cross-linked e 0.2% acido ialuronico nativo), protetto mediante il posizionamento di una membrana in pericardio suino riassorbibile, fissata ai margini della ferita chirurgica con dei punti di sutura riassorbibili (Vicryl 5/0).

I vantaggi dell’utilizzo dell’acido ialuronico sono dovuti alla sua natura igroscopica, viscoelastica, batteriostatica, antinfiammatoria e anti edematosa. Inoltre, l’acido ialuronico favorisce la formazione del coagulo e induce l’angiogenesi.

La membrana riassorbibile in pericardio suino favorisce l’adesione, la proliferazione e la differenziazione delle cellule staminali e promuove una rapida riparazione dei tessuti.

Al termine dell’intervento chirurgico, è stata eseguita fotobiostimolazione laser (LLLT) mediante laser a diodi (lunghezze d’onda 660 nm, 800 nm, 905 nm 970 nm): l’applicazione laser è stata ripetuta a cadenza settimanale per le 4 settimane successive. La LLLT accelera il metabolismo cellulare, favorendo una rapida guarigione dei tessuti, riducendo l’infiammazione e la sintomatologia postoperatoria.

RISULTATI
Durante le fasi di guarigione il paziente ha riferito di dover assumere farmaci antidolorifici per gestire il dolore provocato dal continuo traumatismo locale dovuto a un elemento dentale. Per ovviare questo disagio, è stata suggerita la realizzazione di un bite termostampato.

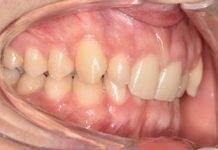
A una settimana dall’intervento è stato possibile osservare una buona riepitelizzazione del sito chirurgico con totale assenza di segni di infezione e infiammazione.



A due mesi si evidenzia una completa guarigione del sito, con una lieve retrazione cicatriziale, la quale si è progressivamente ridotta (come visibile nel controllo a quattro mesi).