Lo scopo del presente lavoro è quello di presentare un caso clinico di parodontite generalizzata stadio III/grado C, descrivendo gli step diagnostici, terapeutici e di mantenimento parodontale.
Un paziente di 41 anni, forte fumatore affetto da parodontite generalizzata stadio III/grado C, è stato trattato con terapia parodontale non chirurgica (step 1 e step 2). Alla rivalutazione, si registra un miglioramento di tutti i parametri parodontali e si decide di inserire il paziente in un programma di mantenimento personalizzato (step IV).
I risultati della terapia parodontale non chirurgica mostrano come la stabilità dei risultati può essere mantenuta nel lungo termine. Tuttavia, una recidiva della malattia parodontale si è verificata dopo 10 anni di follow-up ed è stata intercettata e trattata con successo.
Il presente caso clinico mostra come una appropriata terapia parodontale possa garantire la stabilità dei risultati a lungo termine. Eventuali recidive parodontali devono essere intercettate e precocemente trattate.
Introduzione
Lo sviluppo e la progressione della parodontite dipendono dalla presenza di microrganismi patogeni organizzati in un biofilm sopra e sottogengivali aderenti alle superfici degli elementi dentali (1). Dopo aver eseguito un’accurata diagnosi e disegnato un corretto piano di trattamento, l’obiettivo principale della terapia parodontale è quello di arrestare la progressione della malattia eliminando l’infiammazione e trattando gli esiti della parodontite. Negli ultimi anni si è assistito ad un sostanziale cambiamento nello scenario della parodontologia con l’avvento della nuova classificazione delle malattie e delle condizioni parodontali e perimplantari, e successivamente con la formulazione delle nuove linee guida per il trattamento della parodontite. La parodontite, come riportato dal World Workshop di parodontologia tenutosi a Chicago nel 2017, è classificata in base alla severità, alla complessità, all’estensione (staging) e alla rapidità di progressione (grading). Attualmente, la classificazione prevede 4 stadi (stadio I: parodontite lieve; stadio II: parodontite moderata; stadio III: parodontite severa; stadio IV: parodontite severa che ha determinato una disfunzione masticatoria e prevede per il suo trattamento un approccio multidisciplinare) e 3 gradi (grado A: progressione lenta; grado B: progressione moderata e grado C: progressione rapida). L’estensione della malattia sarà generalizzata o localizzata se colpisce più o meno il 30% dei siti, oppure molari/incisivi se solo questi elementi sono coinvolti (2). Successivamente, la Federazione Europea di Parodontologia ha proposto delle nuove Linee Guida per il trattamento della parodontite con lo scopo di evidenziare la necessità e l’importanza di avere uno schema ben definito, supportato dalle evidenze scientifiche, nella terapia della parodontite dallo stadio I allo stadio III (3). In breve, le linee guida prevedono 4 step di trattamento comprendenti la terapia causale (step 1 e step 2), dopo la rivalutazione, una eventuale ristrumentazione oppure una terapia chirurgica di correzione degli esiti della parodontite (step III) e infine la terapia di mantenimento (step IV). Recentemente, sono state formulate le linee guida per il trattamento dei pazienti con parodontite di stadio IV, cioè di tutti quei casi in cui la malattia parodontale ha comportato una disfunzione masticatoria a causa della perdita dei denti (<20 denti antagonisti in occlusione) o legata a problematiche occlusali (trauma occlusale secondario, collasso del morso, migrazione, sventagliamento) che necessitano di una riabilitazione complessa con un approccio multidisciplinare (4). Quindi una corretta diagnosi e un appropriato trattamento rivestono un ruolo fondamentale nel raggiungimento del successo della terapia. Tuttavia, è importante sottolineare che un paziente parodontale, anche se correttamente trattato e con una condizione parodontale stabile, resta comunque un paziente suscettibile e che nel corso della vita potrebbe andare incontro a delle recidive. In altre parole, un paziente con una pregressa storia di parodontite va monitorato e seguito nel tempo, e in caso di riattivazione di alcuni siti questi dovranno essere precocemente trattati. Appare evidente che la terapia di supporto parodontale (step IV) riveste un ruolo fondamentale per il mantenimento dei risultati nel tempo. Quindi, l’obiettivo del presente lavoro è quello di presentare un caso clinico di un paziente affetto da parodontite, descrivendo gli step diagnostici, terapeutici e di mantenimento parodontale.
MATERIALI E METODI
Prima visita
Nel gennaio 2009 un paziente maschio di 41 anni giunge alla nostra osservazione presso il Reparto di Parodontologia ed Implantologia dell’Università degli Studi di Napoli Federico II per sottoporsi a una visita di controllo e a una eventuale seduta di igiene orale professionale. Non riferisce alcun problema odontoiatrico e la sua aspettativa è quella di mantenere la sua dentatura naturale e di evitare trattamenti odontoiatrici invasivi essendo pavido.
Anamnesi
Dall’anamnesi patologica prossima e remota non si evidenziano patologie pregresse o in atto, ma il paziente viene classificato come forte fumatore (circa 40 sigarette/die). Dall’anamnesi odontostomatologica si evince che il paziente non è mai stato sottoposto ad alcuna terapia odontoiatrica, fatta eccezione per le sedute di igiene orale professionale sopragengivale, con cadenza casuale (ultima seduta circa un anno prima). Dall’anamnesi parodontale non si riscontra familiarità con la malattia parodontale e il paziente riferisce di spazzolare i denti una volta al giorno con uno spazzolino manuale senza utilizzare presidi interdentali e collutori.
Esame clinico extraorale
Dall’esame clinico extraorale non si notano asimmetrie, linfoadenopatie, disturbi dell’ATM, deglutizione atipica.
Esame clinico intraorale
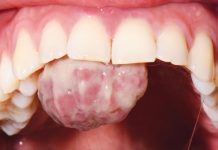
All’esame clinico intraorale non sono presenti elementi dentari mancanti, cariati o curati e nessuna malposizione dentaria. Il paziente presenta una I classe molare e canina di destra e una I classe molare e canina di sinistra (classe di Angle). Non sono presenti pre-contatti in occlusione centrica né trauma occlusale. Non si registrano faccette di usura, fatta eccezione per delle lievi abrasioni a carico degli elementi 3.3 e 4.3 (figura 1).
Esame radiografico
Lo status radiografico mostra un riassorbimento osseo prevalentemente di tipo orizzontale. Sono presenti difetti verticali < 3 mm a carico dell’elemento 4.4, mentre gli elementi 1.5, 2.5, 2.7, 3.3, 4.5 mostrano difetti verticali ≥ 3 mm. La lamina dura appare assente o discontinua a carico di tutti gli elementi dentari. Non sono presenti né lesioni periapicali né un allargamento dello spazio parodontale. Sono presenti due elementi dentari inclusi (3.8 e 4.8) e un difetto inter-radicolare (forcazione) a carico dell’elemento 4.6 (figura 2)

Esame parodontale
Dopo la rilevazione dei parametri clinici, le percentuali di placca (FMPS) e di sanguinamento (FMBS) sono rispettivamente del 77% e del 63%. Su un totale di 30 denti, 18 elementi dentari hanno un PD ≥ 5 mm e sono stati registrati 22 siti con un PD≥ 6 mm. Non è presente ipermobilità, ma è stata rilevata una lesione della forcazione di III classe a carico 4.6 e di una di I classe a carico del 4.7 (figura 3).

Profilo di rischio (PRA)
Dopo aver eseguito il PRA (periodontal risk assessment) (5), il paziente viene classificato come un paziente parodontale ad alto rischio. Su 180 siti, 114 presentano sanguinamento al sondaggio (BOP+) e 43 con un PD ≥ 5 mm. La percentuale di perdita ossea è del 50% e il rapporto della perdita ossea rispetto all’età (BL/Age) è di 1.22. Per di più, il paziente è un forte fumatore (figura 4).
Diagnosi
In base alla classificazione di Armitage del 1999 (6), viene diagnosticata una parodontite cronica generalizzata. Volendo applicare lo schema della nuova classificazione della malattia parodontale (2), viene diagnosticata una parodontite generalizzata di stadio III/grado C. Infatti, per quanto riguarda la severità, si evidenzia dallo staging che il paziente presenta un CAL (perdita di attacco clinico) ≥ 5 mm, un riassorbimento osseo radiografico del terzo medio delle radici e oltre. Anche i parametri clinici e radiografici della complessità proiettano il caso verso uno stadio III, dal momento che la profondità di sondaggio è ≥ 6 mm, è presente un riassorbimento osseo radiografico ≥ 3 mm e sono presenti due lesioni delle forcazioni a carico del 4.6 (III classe) e 4.7 (I classe). L’estensione è generalizzata perché sono colpiti più del 30% dei siti. Inoltre, viene diagnosticata una progressione rapida poiché i criteri primari del grading (evidenze indirette di progressione) rilevano una percentuale di perdita ossea in rapporto all’età di 1.2 e una distruzione parodontale commisurata ai depositi di placca. Per quanto riguarda i modificatori di grado (fattori di rischio), il paziente è normoglicemico, ma è classificato come un forte fumatore.
Piano di trattamento non chirurgico
Dopo aver effettuato la diagnosi e informato il paziente, viene proposto il piano di trattamento non chirurgico. Gli obiettivi del piano di trattamento non chirurgico prevedevano l’eliminazione dell’infiammazione parodontale e l’arresto della progressione della patologia eliminando i fattori eziologici sopra e sottogengivali e modificando i fattori di rischio. Per questi motivi, il piano di trattamento non chirurgico prevedeva motivazione, istruzioni di igiene orale e scaling sopragengivale (step 1). Successivamente, dopo una prima rivalutazione, è stato effettuato un debridement sottogengivale a quadranti con utilizzo prevalentemente di strumenti ultrasonici (step 2). È stato prescritto un collutorio a base di clorexidina digluconato due volte al giorno per 7 giorni. In questa prima fase del trattamento sono stati estratti gli elementi 1.8 e 2.8. I risultati attesi, dopo questa fase, erano la riduzione del FMPS e del FMBS (7,8), la riduzione del numero e della profondità delle tasche patologiche (9), eliminazione/mantenimento (10) della forcazione di classe I dell’elemento 4.7, e mantenimento della forcazione di classe III a carico dell’elemento 4.6.
Rivalutazione
La rivalutazione del paziente è stata effettuata dopo 6 mesi circa dalla fine della terapia non chirurgica. In questa fase sono stati nuovamente registrati i parametri clinici, è stato stilato un nuovo profilo di rischio per il paziente ed è stata assegnata la prognosi ai singoli elementi dentari. Dopo 6 mesi, il FMPS ed il FMBS erano dell’8% e 4%, erano presenti solo 2 denti con un PD ≥ 5 mm e si registrava la completa risoluzione della lesione della forcazione di I classe a carico del 4.7. L’elemento dentario 4.6 presentava sempre una lesione della forcazione di classe III. Nonostante la drastica riduzione del numero di tasche con un PD ≥ 5 mm e del numero dei siti un BOP+, il profilo di rischio del paziente resta alto a causa del rapporto della perdita ossea rispetto all’età e a causa del fattore di rischio fumo che non si è riusciti a modificare (40 sigarette/die). Da un punto di vista prognostico è stata assegnata una prognosi (11) favorevole a tutti gli elementi dentari, fatta eccezione per gli elementi 1.5 e 3.1 (presentavano rispettivamente una profondità di tasca residua di 6 mm) e per l’elemento 4.6 (forcazione di III classe) la cui prognosi è stata ritenuta dubbia (figure 5-8).


Fig. 6 Charting parodontale alla rivalutazione.


Piano di trattamento alla rivalutazione
Considerata l’elevata compliance del paziente, il miglioramento complessivo dei parametri clinici e degli indici parodontali, il limitato numero di siti con tasche ≥ 5 mm associate a BOP- e la richiesta del paziente di non volersi sottoporre a terapie chirurgiche, si è ritenuto opportuno inserire il paziente in un piano di trattamento di supporto personalizzato (step IV). La terapia di supporto personalizzata, basata sul profilo di rischio del paziente, prevedeva richiami periodici trimestrali. Ad ogni richiamo veniva effettuato un rinforzo delle istruzioni di igiene orale domiciliare, il paziente veniva costantemente motivato a ridurre il consumo di sigarette e veniva eseguita una strumentazione chirurgica sopragengivale e sottogengivale nei siti con PD= 4mm con BOP+ o nei siti con PD >4 mm e nella forca di classe III a carico dell’elemento 4.6. La registrazione dei parametri biometrici e degli indici parodontali è stata prevista annualmente.
Esami clinici e radiografici durante il follow-up
Durante i primi 5 anni di follow-up tutti i parametri clinici e radiografici sono mantenuti stabili. Il FMPS e il FMBS risultavano del 6% e dell’8%. Non erano presenti denti con PD≥ 5 mm e la lesione della forcazione di III classe si manteneva stabile (figure 9-10).


Dopo 10 anni di follow-up (gennaio 2019) si assiste a un peggioramento delle condizioni cliniche. Sebbene gli indici di placca continuino a rimanere bassi (FMPS=21% e FMBS= 9%), si riscontrano 7 denti con un PD≥ 5 mm, tre siti con PD≥ 6 mm, due lesioni di forcazione di I classe a carico degli elementi 2.5 e 2.6, una lesione della forcazione di II classe a carico dell’elemento 3.6 e di prima classe a carico dell’elemento 3.7 (figure 11-13).



Nuovo piano di trattamento non chirurgico
Si propone al paziente un nuovo piano di trattamento non chirurgico, speculare a quello già proposto 10 anni prima e si rimanda il paziente a 6 mesi per la rivalutazione dei risultati ottenuti.
Dopo 10 anni e 6 mesi si riscontra un miglioramento di tutti i parametri e indici parodontali. Il FMPS ed il FMBS sono rispettivamente del 3% e dell’1 %, non ci sono tasche con PD ≥ 5 mm e si assiste alla chiusura delle lesioni delle forcazioni a carico degli elementi 2.6, 2.7 e 3.7, mentre la forcazione di II classe del 3.6 si riduce a una forcazione di I classe. Resta stabile la forcazione di III classe a carico dell’elemento 4.6 (figure 14-15).
 Fig. 14 Rivalutazione dopo 10 anni e 6 mesi di follow-up.
Fig. 14 Rivalutazione dopo 10 anni e 6 mesi di follow-up.

Esame clinico e radiografico dopo 11 anni di follow-up
Dopo 11 anni di follow-up la condizione clinica e radiografica resta stabile, residua un sito con un PD = 5 mm, una forcazione di I classe a carico del 3.6 e la forcazione di III classe a carico del 4.6 (figure 16-18).


CONCLUSIONI
Il presente caso clinico mostra come la terapia parodontale non chirurgica (step 1 e step 2), disegnata in maniera appropriata e personalizzata per il paziente, sia stata efficace ed efficiente, nonostante le caratteristiche comportamentali legate al fumo. La terapia di supporto parodontale (step 4) è stata determinante per il raggiungimento dei risultati a lungo termine. Tuttavia, recidive parodontali possono verificarsi durante la vita del paziente parodontopatico e devono essere intercettate e trattate precocemente.

Sanz M, Beighton D, Curtis MA et al. Role of microbial biofilms in the maintenance of oral health and in the development of dental caries and periodontal diseases. Consensus report of group 1 of the Joint EFP/ORCA workshop on the boundaries between caries and periodontal disease. J Clin Periodontol 2017; 44 (suppl 18):s5-s11. https://doi.org/10.1111/jcpe.12682.
Tonetti MS, Greenwell H, Kornman KS (2018) Staging and grading of periodontitis: Framework and proposal of a new classification and case definition. J Periodontol 89(Suppl 1): S159-S172 https://doi.org/10.1002/JPER.18-0006
Sanz M, Herrera D, Kebschull M, Chapple I, Jepsen S,Berglundh T,Scuelan A, Tonetti MS. Treatment of stage I-III-The EFP S3 level clinical practice. J Clin Periodontol 2020;47:4-60. doi: 10.1111/jcpe.13290.
Herrera D, Sanz M, Kebschull M,Jepsen S, Scuelan A, Berglundh T, Papapanou PN, Chapple I, Tonetti M. Treatment of stage IV periodontitis: The EFP S3 level clinical practice guideline. J Clin Periodontol 2022;49 (suppl.24) 4-71. doi: 10.1111/jcpe.13639.
Lang NP & Tonetti MS. Periodontal Risk Assessment (PRA) for patients in supportive periodontal therapy. Oral Health Prev Dent 2003;1:7-16.
Armitage GC. Development of a classification system for periodontal disease and conditions. Ann Periodontol 1999;4:1-6.
Axelsson P & Lindhe J. Effect of controlled oral hygiene procedures on caries and periodontal disease in adult. J Clin Periodontol 1981;8:239-248.
Joss A, Adler R, Lang NP. Bleeding on probing. A parameter for monitoring periodontal conditions in clinical practice. J Clin Periodontol 1994;21:402-408.
Badersten A, Nilveus R,Egelberg J. Scores of plaque, bleeding,suppuration and probing depth to predict probing attachment loss 5 years of observation following non-surgical periodontal therapy. J Clin Periodontol 1990;17:102-107.
Huynh-Ba G, Kuonen P, Hofer D, Schmid J, Lang NP, Salvi GE. The effect of periodontal therapy on the survival rate and incidence of complications of multirooted teeth with furcation involvement after an observation period of at least 5 years: a systematic review. J Clin Periodontol 2009:36;164-176.
Kwok V & Caton JG. Commentary: prognosis revisited: a system for assigning periodontal prognosis. J Periodontol 2007;78:2063-207.
A 41-year-old male, smokers suffering from generalized periodontitis stage III/grade C, was treated by means of non-surgical periodontal therapy (step1 and step II). After 6-months an improvement of periodontal parameters was recorded. For these reasons the patient was assigned to a personalized supportive periodontal program (step IV).
The aim of this case report was to present the diagnosis, treatment plain and long-term prognosis of a patient with generalized periodontitis stage III/grade C.
The present clinical case shows the effectiveness of supportive periodontal therapy and clinical and radiographic results after 11 years follow-up. However, after 10-years observation time, a recurrence of periodontal disease was diagnosed and treated.
An appropriate diagnosis, treatment plan and supportive periodontal therapy determine long-term success. Any recurrence of periodontitis must be diagnosed and treated early.