Verrà presentato un case report di una riabilitazione totale fissa su impianti a carico immediato nell’arcata inferiore in una paziente parzialmente edentula con perdita ossea orizzontale dei mascellari ed elementi non mantenibili. Saranno illustrate le fasi operative e i vantaggi della chirurgia computer-guidata in particolare nell’esecuzione di un intervento senza lembo, indicato per la situazione sistemica della paziente.
La pianificazione digitale del caso è stata effettuata tramite l’accoppiamento dei dati DICOM con i dati STL acquisiti rispettivamente per mezzo di tomografia computerizzata a fascio conico e scansione del modello in gesso dell’arcata da riabilitare. Sono state realizzate due dime chirurgiche per ottenere il più stabile livello di ancoraggio possibile e garantire il corretto trasferimento della progettazione virtuale allo scenario clinico.
Le indicazioni per la chirurgia guidata possono includere la necessità di un intervento chirurgico mininvasivo con un approccio senza lembo, utile nei pazienti con condizioni mediche compromesse.
È necessario però eseguire una corretta progettazione preoperatoria, considerando i possibili errori derivati da un’inesattezza radiografica o da un’inappropriata gestione della dima chirurgica in fase operatoria.
INTRODUZIONE
L’aumento della richiesta di riabilitazioni implanto-protesiche ha condotto alla ricerca di semplificazione delle procedure chirurgiche al fine di aumentare la predicibilità del caso pianificato, anche in quelle situazioni che si presentano complesse. Questo aumento di domanda ha portato la riabilitazione su impianti ad esser considerata una procedura di routine, con un’alta percentuale di successo, che viene eseguita sempre di più in pazienti in età avanzata e con patologie associate (1).
Prima del posizionamento implantare è fondamentale eseguire una raccolta dati preoperatoria completa del paziente, che ci permetterà di intercettare le possibili criticità intraoperatorie al fine di ottenere un buon risultato nel tempo (2). Il corretto posizionamento dell’impianto presenta infatti evidenti vantaggi, come esiti estetici e protesici favorevoli oltre ad una stabilità a lungo termine dei tessuti perimplantari, grazie a un carico ottimale dello stesso (3).
Con la progettazione digitale basata sull’analisi di esami radiografici tridimensionali come la cone beam computed tomography (CBCT) si ottiene una più accurata diagnosi e attraverso una dima chirurgica, realizzata sulla base della panificazione tramite software dedicati eseguita in fase preoperatoria, è possibile trasferire il progetto direttamente nella bocca del paziente (4). La tecnologia fornisce quindi un supporto al clinico nella ricerca della minima invasività dell’atto chirurgico attraverso la diminuzione del tempo operatorio e del numero d’interventi, della morbilità, del disagio post-chirurgico e allo stesso tempo aumentando la predicibilità della riabilitazione (5).
L’utilizzo di dime chirurgiche per il posizionamento degli impianti con tecnica flapless ha infatti ridotto notevolmente la durata dell’intervento, l’intensità del dolore, il consumo di analgesici e la maggior parte delle altre sequele tipiche del periodo post-chirurgico (5).
Presentazione del caso
Una paziente di 66 anni di sesso femminile si è presentata alla nostra attenzione richiedendo una valutazione specialistica odontoiatrica, ponendoci le sue problematiche estetiche e funzionali del cavo orale. Nell’ anamnesi generale la paziente presenta terapia in atto con dabigatran 75 mg per fibrillazione atriale, atorvastatina 20mg per ipercolesterolemia, metoprololo 100mg per ipertensione arteriosa, colecalciferolo per integrazione di vitamina D e citalopram 20mg per sindrome depressiva endogena.
All’esame clinico si rivelava un’edentulia bilaterale coincidente con la classe 1 di Kennedy (6), e mobilità aumentata degli elementi rimanenti del quinto sestante alcuni giudicati non mantenibili da un punto di vista parodontale e altri dal punto di vista strategico, alla luce delle richieste di una riabilitazione fissa da parte della paziente (fig. 1, 3).



All’esame radiografico di primo livello (fig. 2) si evidenziavano inoltre residui radicolari nell’arcata superiore e una grave perdita ossea orizzontale dei mascellari.
È stata quindi proposta alla paziente una riabilitazione protesica totale di tipo mobile nell’arcata superiore e totale fissa su impianti in arcata inferiore. Per contenere i tempi, le sedute chirurgiche e avere un migliore controllo del sanguinamento si è deciso di procedere con il posizionamento implantare in chirurgia guidata contestualmente all’avulsione degli elementi dentari residui.
MATERIALI E METODI
Dopo aver eseguito una bonifica dell’arcata superiore e aver confezionato una protesi provvisoria totale post-chirurgica, sono state rilevate le impronte di entrambe le arcate. Sul modello inferiore, interessato per la riabilitazione implantare, è stato eseguito un masticone in cera con base in resina radiopaca, determinando così la dimensione verticale e la centrica del paziente in relazione alla protesi totale superiore secondo il protocollo per la chirurgia implantare guidata R2 GATE (Megagen IMPLANT, Daegu, South Korea)
Per l’acquisizione dell’immagine radiologica tridimensionale tramite CBCT (cone beam computed tomography) è stata quindi riposizionata la base in resina in bocca del paziente assicurandoci la chiusura del morso per mantenere la posizione sulle selle edentule.
In seguito è stata eseguita una scansione ottica del modello, in gesso classe IV, dell’arcata da riabilitare, producendo un file STL. Con l’acquisizione dei dati DICOM e STL è stato possibile effettuare un “matching” di tutte le immagini tridimensionali ottenute e procedere con la progettazione virtuale del caso, tramite software dedicato (fig. 4).
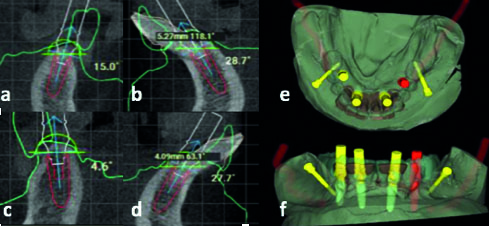
Terminata la pianificazione digitale si è deciso sfruttare la presenza degli elementi nel quinto sestante per avere un ancoraggio stabile, procedendo quindi con la richiesta del confezionamento di due differenti dime chirurgiche e suddividendo la chirurgia implantare in più fasi. Nella prima fase si è previsto di sfruttare l’edentulia parziale della paziente, utilizzando la dima chirurgica a supporto dentale per l’inserimento degli impianti in zona 35 e 45.
Data la mobilità aumentata di alcuni elementi dentari rimanenti, sono stati previsti anche degli ulteriori ancoraggi ossei distali per una migliore stabilizzazione.
Nella seconda fase è stata prevista la rimozione della prima dima, l’estrazione di tutti gli elementi presenti e il posizionamento della seconda dima chirurgica con supporto mucoso ma fissata sia agli impianti appena posizionati che a livello dei primi fori ossei distali con i pin.
In previsione dell’intervento, è stata prescritta alla paziente una profilassi antibiotica con 2 compresse di amoxicillina + acido clavulanico 875 mg + 125 mg un’ora prima della procedura e, in accordo con il medico curante, è stata sospesa la sera prima dell’intervento la terapia con dabigatran.
Previa anestesia plessica con articaina 4% e adrenalina 1:100.000 si è proceduto al posizionamento della prima dima chirurgica, con supporto dentale, e l’inserimento di due pin laterali, prevenendo così il possibile movimento della dima (fig. 5, 6). Terminata la sequenza della preparazione del sito ricevente, si è proceduto con il posizionamento degli impianti nelle zone edentule in sede 45 e 35 (Anyridge, Megagen IMPLANT, Daegu, South Korea) (fig. 7).



Successivamente al completamento della prima fase chirurgica, è stata effettuata l’estrazione degli elementi rimanenti e il posizionamento della seconda dima con appoggio mucoso (fig. 8).

Servendoci di due anchor pin posizionati nel precedente alloggiamento oltre ai due appoggi avvitati direttamente sugli impianti, precedentemente inseriti, si è proceduto quindi con la preparazione dei siti post-estrattivi e l’inserimento degli impianti in sede 32 e 42 (Anyridge, Megagen IMPLANT, Daegu, South Korea) (fig. 9).

visione occlusale.
Data la buona stabilità primaria degli impianti inseriti (>35N) sono stati serrati dei Multi-unit Abutment (MUA), anche questi precedentemente programmati in modo tale da poter procedere con il confezionamento di una protesi a carico immediato (fig. 10, 11).


visione frontale.
A distanza di 3 mesi si è proceduto con la finalizzazione e con la consegna della protesi definitiva inferiore in titanio-resina (fig. 12-14).



DISCUSSIONE E CONCLUSIONI
Le indicazioni per la chirurgia guidata possono includere la necessità di un intervento chirurgico mininvasivo con un approccio senza lembo e l’ottimizzazione del posizionamento dell’impianto, evitando se possibile le procedure di aumento osseo (4).
Questo approccio flapless potrebbe essere utile anche per pazienti geriatrici o con condizioni mediche compromesse, come pazienti in terapia con anticoagulanti.

Istologicamente, non c’è differenza nell’osteointegrazione degli impianti dentali posizionati con tecniche convenzionali tramite lembo (7), rispetto a impianti posizionati con tecniche flapless e nei suoi vantaggi troviamo il minor sanguinamento in fase operatoria, la riduzione del tempo chirurgico, una guarigione post-chirurgica accelerata, un riassorbimento minore a livello dell’osso crestale e un maggior comfort per il paziente (8). Sebbene con la chirurgia guidata si cerchi di creare un trattamento meno invasivo e di ottenere allo stesso tempo un aumento della predicibilità sul posizionamento dell’impianto, le sue prestazioni devono essere valutate criticamente.


La quinta consensus conference dell’International team for implantology sulla chirurgia computer guidata riporta una discrepanza al punto di entrata dell’impianto (tra la posizione pianificata e quella a cui è stato clinicamente posizionato) di, in media 1.12 mm (massimo 4.5 mm) e di 1.39 mm all’apice dell’impianto (massimo 7.1) (9).
Le complicanze più frequenti sono rappresentate dalla rottura della dima chirurgica, l’alterazione del piano chirurgico, la perdita implantare precoce dovuta ad una scarsa stabilità primaria e la rottura della protesi (4).
L’inesattezza riportata in letteratura è stata contemplata in fase di progettazione digitale del nostro caso clinico, soprattutto nell’ipotesi della preparazione di siti in prossimità di strutture anatomiche importanti. L’imprecisione riscontrata nell’inserimento della dima, seppur minimale, diminuisce con la presenza di elementi dentari, utilizzandoli come supporto della stessa, e attraverso l’utilizzo di pin ossei possiamo garantire la stabilità della stessa in tutte le fasi chirurgiche. (10)
Nella seconda fase, visto la necessaria bonifica dell’arcata si è deciso di sfruttare gli impianti inseriti precedentemente, avendo così simultaneamente più accuratezza nel posizionamento della dima e un aumento della sua stabilità, mantenendo comunque la fissazione tramite anchor pin ossei.
1.
Kotsakis GA, Ioannou AL, Hinrichs JE, Romanos GE. A systematic review of observational studies evaluating implant placement in the maxillary jaws of medically compromised patients. Clin Implant Dent Relat Res. 2015 Jun;17(3):598-609. doi: 10.1111/cid.12240. Epub 2014 May 30. PMID: 24889264.
2.
Vercruyssen M, Laleman I, Jacobs R, Quirynen M. Computer- supported implant planning and guided surgery: a narrative review. Clin. Oral Impl. Res. 26 (Suppl. 11), 2015, 69–76
3.
Testori T, Weinstein T, Scutellà F, Wang H-L, Zucchelli G. Implant placement in the esthetic area: criteria for positioning single and multiple implants. Periodontol 2000. Wiley/Blackwell (10.1111); 2018 Feb 27;77(1):176–96.
4.
D’Haese J, Ackhurst J, Wismeijer D, De Bruyn H, Tahmaseb A. Current state of the art of computer-guided implant surgery. Periodontology 2000, Vol. 73, 2017, 121–133
5.
Arısan V, Karabuda CZ, Ozdemir T. Implant surgery using bone- and mucosa-supported stereolithographic guides in totally edentulous jaws: surgical and post- operative outcomes of computer-aided vs. standard techniques. Clin. Oral Impl. Res. 21, 2010; 980–988.
6.
Al-Johany, S. S., & Andres, C. (2008). ICK Classification System for Partially Edentulous Arches. Journal of Prosthodontics, 17(6), 502–507.
7.
Becker W, Wikesjo UM, Sennerby L, et al. Histologic evaluation of implants following flapless and flapped surgery: a study in canines. J Periodontol. 2006; 77:1717–1722.
8.
Lin GH, Chan HL, Bashutski JD, Oh TJ, Wang HL. The effect of flapless surgery on implant survival and marginal bone level: a systematic review and meta-analysis. J Periodontol 2014: 8: 91–103.
9.
Tahmaseb A, Wismeijer D, Coucke W, Derksen W. Com- puter technology applications in surgical implant dentistry: a systematic review. Int J Oral Maxillofac Implants 2014: 29: 25–42.
10.
Schneider D, Marquardt P, Zwahlen M, Jung RE. A systematic review on the accuracy and the clinical outcome of computer-guided template-based implant dentistry. Clin. Oral Impl. Res. 20 (Suppl. 4), 2009; 73–86.
Digital planning of the surgical case was made through the coupling of DICOM with STL data. These were acquired through cone beam computed tomography and scans of the plaster model of the arch that needed rehabilitation. Two surgical stents were fabricated in order to obtain a high level of anchorage to fully transpose the digital plan in clinical reality.
This is a case report of a full fixed rehabilitation in the lower arch on immediate loaded implants in a partially edentulous patient with horizontal maxillary bone loss and non-maintainable teeth. The operational phases and advantages of computer-guided surgery will be explained. In particular there will be a deep dive into the execution of a flapless surgery, indicated for the patient’s systemic situation.
Indications for guided surgery may include the need for minimally invasive surgery with a flapless approach, which is useful in patients with compromised medical conditions.
It is however necessary to carry out a correct pre-operation plan, considering possible errors resulting from radiographic inaccuracy or inappropriate management of the surgical guide during the intervention.