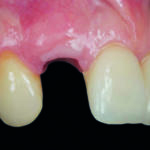
Si riscontra in una paziente di 46 anni, non fumatrice e in buone condizioni di salute, la presenza di un riassorbimento esterno a carico dell’elemento 1.2. In seguito all’assenza di sufficiente spazio occlusale per la realizzazione di un Maryland bridge, si pianifica un impianto post-estrattivo a carico immediato. Si realizza un lembo vestibolare a spessore variato, l’estrazione dell’elemento, ed il posizionamento dell’impianto nell’aspetto palatale dell’alveolo. Previo posizionamento del provvisorio, si colloca uno xenoinnesto osseo nel gap fra superficie implantare e corticale vestibolare, e sull’aspetto esterno della stessa. Segue il posizionamento di una membrana riassorbibile e di un innesto di tessuto connettivo prelevato dalla tuberosità mascellare, e l’avanzamento coronale del lembo.
A sei mesi dall’intervento è stato rimosso il provvisorio avvitato e sono state realizzate le fasi protesiche per la finalizzazione del caso. A tre anni, si riscontra una soddisfacente integrazione estetica e funzionale della riabilitazione.
Il protocollo adottato è risultato efficace nel ripristino dello status quo ante la perdita dell’elemento dentario.
Scopo del lavoro
Si presentano i risultati a 3 anni di un caso clinico di impianto post-estrattivo immediato, con provvisorizzazione immediata, a livello di un incisivo laterale superiore affetto da riassorbimento radicolare esterno, in cui la presenza di condizioni anatomiche sub-ottimali all’inserimento di un impianto immediato (corticale vestibolare di spessore <1mm e fenestrata apicalmente) è stata compensata attraverso una procedura simultanea di rigenerazione ossea guidata ed innesto di tessuto connettivo autologo.
Materiali e Metodi
Una paziente di 46 anni, non fumatrice, ed in buone condizioni sistemiche, si presenta lamentando la comparsa di una discromia gengivale a livello dell’aspetto vestibolare dell’elemento 1.2 ed una sensibilità alterata dello stesso a stimoli termici.


All’esame obiettivo, si evidenzia la trasparenza di una radice discromica dell’elemento attraverso la gengiva aderente, a cui si associa il riscontro alla radiografia periapicale, di un’immagine compatibile con un riassorbimento esterno dell’elemento.

Tale quadro viene confermato dall’esame CBCT, che evidenza inoltre la presenza di una corticale vestibolare di spessore < 1mm, fenestrata a livello dell’apice radicolare dell’elemento, ma che identifica la presenza di osso residuo apicalmente e palatalmente alla radice dell’elemento 1.2, rientrando pertanto in una classe alveolare di tipo 1 secondo Kan et al. (Kan et al. 2011).
A livello dei tessuti molli, si riscontra la presenza di una recessione di classe RT3 (Cortellini et al. 2018) di 1mm di profondità in sede 1.2, con parziale perdita delle papille interdentali, associata ad una altezza di tessuto cheratinizzato di 2 mm e a uno spessore della gengiva libera di 0,5mm. L’analisi funzionale della paziente evidenzia inoltre la presenza di un morso profondo, con presenza di uno spazio occlusale minimo nella zona di interesse.
Sulla base di tali premesse, è stata pertanto esclusa la possibilità di realizzare l’estrazione dell’elemento abbinata ad una provvisorizzazione della zona con un Maryland bridge adesivo, in quanto avrebbe richiesto una preparazione palatale degli elementi 1.1 e/o 1.3, e si è proceduto alla collocazione di un impianto immediato a supporto di un provvisorio immediato.
La preparazione preoperatoria è consistita in: a) una seduta di igiene orale circa 2 settimane prima dell’intervento; b) profilassi antisettica mediante sciacqui con collutorio a base di clorexidina 0,12% da iniziarsi 3 giorni prima dell’intervento; c) profilassi antibiotica mediante somministrazione orale di 2 grammi di amoxicillina + acido clavulanico un’ora prima dell’intervento. L’intervento chirurgico ha previsto il disegno di un lembo trapezoidale in sede 1.2, a spessore misto (parziale – totale – parziale), seguito dall’estrazione atraumatica dell’elemento e dall’identificazione della fenestrazione apicale.
Si è proceduto quindi con la collocazione dell’impianto immediato in posizione palatale all’interno dell’alveolo, guidato attraverso l’uso di una mascherina termostampata, e al confezionamento di un provvisorio immediato avvitato, ribasato attraverso la stessa mascherina. Il provvisorio è stato pertanto utilizzato durante il suo posizionamento come un dispositivo per la stabilizzazione coronale di una membrana in collagene.
In seguito, si è proceduto con il riempimento del gap vestibolare all’impianto ed il recontouring della corticale vestibolare, mediante applicazione di uno xenoinnesto osseo particolato, e la stabilizzazione apicale e laterale della membrana in collagene mediante una combinazione di pin in titanio e suture riassorbibili (PGA 7/0).
Una volta stabilizzata la membrana, si è proceduto con il prelievo di un innesto epitelio-connettivale dalla tuberosità mascellare, con la sua disepitelizzazione extra-orale, e stabilizzazione alla base delle papille anatomiche disepitelizzate con suture riassorbibili (PGA 7/0). Infine, la chirurgia è stata completata con l’avanzamento coronale del lembo a spessore variato e la sua stabilizzazione con suture coronali sling (PGA 6/0) ed intramurali lungo le incisioni di svincolo (PGA 7/0).
La paziente è stata dimessa in stato vigile e orientato, con un coagulo competente, e con le seguenti istruzioni post-operatorie: a) applicazione di impacchi di ghiaccio sulla zona operata per le prime 6-8 ore dopo l’intervento; b) terapia antibiotica mediante 2 grammi di amoxicillina + acido clavulanico per 6 giorni dopo l’intervento; c) terapia analgesico/antinfiammatoria con ketoprofene + sali di lisina nella prima settimana postoperatoria; d) sciacqui con collutorio a base di clorexidina 0,12% fino alla rimozione dei punti di sutura; e) dieta fredda e liquida per 24 ore dopo l’intervento e dieta morbida fino a rimozione dei punti. Alla rimozione dei punti, eseguita a distanza di 14 giorni, è stata riscontrata una buona guarigione della ferita chirurgica, senza nessuna complicanza rilevante.


Risultati
A sei mesi dall’intervento è stato rimosso il provvisorio avvitato e sono state realizzate le fasi protesiche per la finalizzazione del caso.
Nel corso del processo di maturazione dei tessuti, si è verificata una parziale esposizione dell’innesto connettivale, mantenendo tuttavia un margine gengivale vestibolare in posizione coronale rispetto all’omologo controlaterale.
A tre anni, si riscontra una soddisfacente integrazione estetica e funzionale della riabilitazione.
Conclusioni
Il protocollo adottato, basato sulla combinazione di un impianto immediato con un lembo avanzando coronalmente e con la promozione di un ispessimento del fenotipo dei tessuti duri e molli vestibolari, è risultato efficace nel ripristino dello status quo ante la perdita dell’elemento dentario e nel suo mantenimento nel tempo.
- Kan JY, Roe P, Rungcharassaeng K, Patel RD, Waki T, Lozada JL, Zimmerman G. Classification of sagittal root position in relation to the anterior maxillary osseous housing for immediate implant placement: a cone beam computed tomography study. Int J Oral Maxillofac Implants. 2011 Jul-Aug;26(4):873-6.
- Cortellini P, Bissada NF. Mucogingival conditions in the natural dentition: Narrative review, case definitions, and diagnostic considerations. J Periodontol. 2018 Jun;89 Suppl 1:S204-S213.
A systemically healthy, non-smoking, 46 year old patient presented with an external root resorption at tooth 1.2. Due to the absence of adequate occlusal space for the delivery of an adhesive bonded Maryland bridge, an immediate tooth replacement protocol was planned. After the elevation of a split-full-split thickness flap, tooth 1.2 was extracted and an immediate implant was placed in the palatal aspect of the alveolus. After delivering an immediate provisional crown, a bone xenograft was placed in the gap between implant surface and buccal cortex and at the buccal aspect of the buccal cortex. A resorbable collagen membrane was applied and a tuberosity connective tissue graft was added before closing the flap in a coronally advanced position.
Objective of the study is to present the 3 years results of a clinical case of immediate tooth replacement of a maxillary lateral incisor presenting an external root resorption, in sub-optimal anatomical conditions for the placement of an immediate implant.
6 months after surgery, the provisional screw-retained crown was removed and a definitive one was delivered. 3 years afterwards, a satisfactory aesthetic and functional integration of the implant-supported crown can be observed.
The adopted protocol has been efficacious in restoring the status quo ante the loss of the dental element.