L’introduzione della terapia antiretrovirale ha reso l’infezione da HIV una condizione non più fatale, migliorando la qualità di vita di questi pazienti. Questo ha cambiato anche in modo radicale la gestione del paziente odontoiatrico HIV-positivo, passando da una chirurgia principalmente estrattiva alla conservazione degli elementi dentari, mettendo al centro la cura dell’estetica e della funzione come avviene per le persone sane.
Una paziente di 55 anni HIV-positiva si è presentata in visita nel reparto di Odontoiatria con la necessità di riabilitare le arcate dentarie su cui insistevano problematiche parodontali, endodontiche e protesiche. Il piano di trattamento ha previsto l’estrazione di alcuni elementi dentari non recuperabili e la preservazione dei restanti. In particolare è stata effettuata la chirurgia micro-endodontica per preservare un elemento dentario pilastro di ponte, su cui successivamente, a guarigione avvenuta, è stata effettuata la terapia protesica.
Oggi la prognosi delle terapie chirurgiche endodontiche, è notevolmente migliorata rispetto al passato, grazie all’utilizzo di strumenti ultrasonici combinato ai sistemi di ingrandimento. I pazienti HIV-positivi possono beneficiare di queste terapie che permettono anche in questi pazienti il mantenimento di elementi dentari fondamentali per la funzione del sistema stomatognatico.
Non vi sono ad oggi studi in letteratura scientifica che abbiano indagato la terapia endodontica micro-chirurgica nei pazienti HIV-positivi. Tuttavia i risultati ottenuti hanno soddisfatto pienamente le esigenze cliniche del caso descritto in questo studio.
Oggi la riabilitazione implanto-protesica e i trattamenti di chirurgia orale possono essere affrontati anche da pazienti HIV-positivi.
Nel caso clinico riportato di seguito viene illustrata una riabilitazione protesica a supporto dentale e implantare delle due emiarcate mascellari, ottenuta grazie alla conservazione di un elemento dentario strategico affetto da parodontite apicale cronica riacutizzata.
Questo elemento che presentava una recidiva alla terapia endodontica ortograda è stato recuperato grazie ad un intervento di micro-endodonzia chirurgica e seguito con un follow-up di 30 mesi.
MATERIALI E METODI
Una paziente di 55 anni HIV-positiva con problemi protesici, parodontali ed endodontici è stata trattata mediante terapia riabilitativa su impianti e su denti naturali.
Un dente pilastro endodonticamente compromesso è stato recuperato utilizzando un microscopio operatorio abbinato a punte ultrasoniche da micro-endodonzia chirurgica montate su manipolo. Il reperto intraoperatorio è stato sottoposto ad analisi istologica con il metodo ematossilina-eosina e colorazione Brown & Brenn modificata.
Ove necessario sono stati inseriti impianti osteointegrati con approccio a carico immediato. La tecnica di preparazione dei monconi prevedeva un approccio BOPT ed i manufatti protesi finali sono stati eseguiti con corone in metallo-ceramica.
CASO CLINICO
Una paziente HIV-positiva si è presentata presso il dipartimento di Odontoiatria dell’Ospedale San Raffaele, ambulatorio del Centro San Luigi Villa Turro, lamentando dolore riferibile a problemi parodontali ed endodontici. Lamentava inoltre alitosi, disagio estetico e funzionale a causa dei precedenti restauri incongrui il cui grado di deterioramento era tale da compromettere in parte il loro mantenimento.
La paziente era in trattamento antiretrovirale nello stesso Ospedale, le sue condizioni di salute si presentavano buone, con un buon profilo immunologico (CD4 1097 Cell/µL) e carica virale non rilevabile (0,9 copie/ml).
Le richieste della paziente erano concentrate sulla risoluzione delle patologie infiammatorie responsabili di dolore ed alitosi. Contemporaneamente doveva essere affrontata una soluzione protesica.
Dopo un accurato studio del caso mediante foto e modelli in gesso, previa accettazione del consenso informato, la paziente veniva sottoposta ad un esame radiografico di primo livello (ortopantomografia) (fig.1).
In ordine gli obiettivi del piano terapeutico sono stati:
- estrazione degli elementi dentari compromessi e sostituzione con impianti osteointegrati;
- cure endodontiche e parodontali degli elementi dentari recuperabili;
- finalizzazione estetica e funzionale ottimale sia degli elementi dentari che dei tessuti molli adiacenti.

All’esame radiografico (OPT) erano evidenti estese riabilitazioni protesiche. Inoltre apparivano aree radiotrasparenti in corrispondenza del parodonto degli elementi dentari del primo quadrante e a livello periapicale degli elementi 14 e 23 (fig. 1).
Il sondaggio parodontale rivelava la presenza di tasche parodontali gravi diffuse a livello degli elementi dell’emiarcata mascellare destra ed una infiammazione gengivale diffusa delle altre emiarcate.
È stato effettuato lo status radiografico parodontale al fine di valutare al meglio la condizione degli elementi dentari in arcata.
Gli elementi dentari 13, 14, 15, 16 sono stati ritenuti non recuperabili a causa di gravi problematiche parodontali, fratture, carie radicolari e compromissione della forcazione radicolare (fig. 2).

Si è deciso per la loro rimozione e successiva sostituzione mediante riabilitazione implanto-protesica post-estrattiva con carico immediato al fine di limitare il disagio estetico e funzionale per la paziente (fig. 3, 4).

Gli elementi dentari recuperabili sono stati trattati con scaling e root planing, terapie endodontiche e conservative ed è stato considerato il rifacimento delle vecchie riabilitazioni protesiche presenti in arcata.

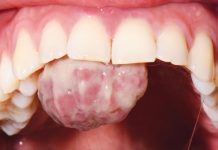
In particolare l’elemento 23 presentava all’esame radiografico una radiotrasparenza apicale associata ad una fistola vestibolare clinicamente drenante e provvista di una escrescenza fibrosa di circa 2 mm di spessore (fig. 5, 6).

Contestualmente alla rimozione del ponte 23-26, è stata eseguita una fistolografia utilizzando come mezzo radiopaco un cono di guttaperca che ha confermato l’origine endodontica della lesione e la necessità di ritrattare l’elemento dentario (fig. 7).
La terapia endodontica è stata eseguita in prima istanza per via ortograda, eseguendo contestualmente la ricostruzione dell’elemento con perno metallico (fig. 8).
Successivamente è stato posizionato un provvisorio in sostituzione del ponte protesico 23-26. La preparazione degli elementi dentari è stata effettuata secondo il protocollo protesico BOPT (biologically oriented preparation technique) in cui la linea di preparazione del moncone protesico si estende al massimo 0,5-1mm sotto gengiva.
Questa procedura è ottenuta mediante una fresa diamantata a lama di coltello montata su turbina ad alta velocità, allo scopo di creare una parete verticale (preparazione senza linea di finitura) eliminando il profilo di emergenza del dente o qualsiasi linea protesica preesistente. Anche per la riabilitazione implanto-protesica effettuata nel primo quadrante sono stati utilizzati monconi protesici senza linea di finitura simulando il protocollo BOPT utilizzato nei denti naturali (fig. 9, 10).

I provvisori sono stati posizionati a 2,5 mm dall’impianto (corrispondente all’analogo nel modello in gesso) posto a livello della cresta ossea in modo da permettere la formazione dell’ampiezza biologica impiantare (fig. 10).
La paziente è stata sottoposta al posizionamento del provvisorio 23-26 (fig. 11).

Quattro mesi dopo il ritrattamento endodontico, la paziente è stata chiamata al controllo per verificare l’avvenuta guarigione clinica e radiografica dell’elemento 23, ma è stata riscontrata una recidiva della lesione endodontica, con ricomparsa della fistola.
Per aggredire la lesione del 23, è stato adottato un approccio chirurgico che ha previsto un lembo trapezoidale per accedere al riassorbimento osseo in zona apicale ed esporre la radice dentaria. All’accesso è stata riscontrata una notevole quantità di tessuto infiammatorio di aspetto granulomatoso (fig. 12).

Eliminato il tessuto patologico molle, l’apice è stato resecato effettuando un taglio a becco di flauto mediante una punta ultrasonica diamantata. Subito dopo è stata effettuata la preparazione retrograda del canale radicolare per una profondità di 4 mm con una punta endodontica ultrasonica dedicata angolata a 90° (fig. 13) utilizzando il microscopio operatorio. Ultimata la preparazione, il terzo apicale del canale è stato irrigato con acqua ossigenata e soluzione fisiologica, per poi essere otturato con MTA (fig. 14, 15).

La cavità cistica è stata riempita con spugne di fibrina prima di suturare il lembo chirurgico e si è atteso il periodo di guarigione.
Al fine di indagare la causa della mancata guarigione dell’elemento dentario, il residuo radicolare e la lesione annessa sono stati immersi in formalina al 10% neutra tamponata. Il prelievo è stato spedito presso un laboratorio di istologia e patologia endodontica al fine di essere processato e analizzato con tecnica microscopica. Nelle figure 16a e 16b è possibile osservare il frammento radicolare con la cisti annessa prima di essere processati.
Il prelievo dopo essere stato privato della sua parte mineralizzata è stato incluso in paraffina e tagliato per mezzo del microtomo in sezioni trasversali colorate in 2 modalità: colorazione mediante ematossilina-eosina (EO) per l’esame della lesione e la colorazione Brown & Brenn modificata per la colorazione di forme batteriche eventualmente presenti nel pezzo operatorio.

La sezione istologica della lesione dopo colorazione EO mostra la presenza di un tessuto fittamente infiltrato da un essudato infiammatorio (fig. 17). Ad un maggiore ingrandimento, nella figura 18, il preparato istologico rivela la presenza di cellule plurinucleate (neutrofili) indicate nella foto dalla freccia rossa e cellule con nucleo parzialmente chiaro e parzialmente scuro (plasmacellule) indicate dalla freccia nera, confermando la natura infiammatoria della lesione.

La sezione dell’apice radicolare nella figura 19 colorato mediante tecnica modificata Brown & Brenn rivela la presenza di differenti colonie batteriche che hanno verosimilmente causato la formazione della lesione infiammatoria peri-apicale e che non sono state rimosse dopo il ritrattamento ortogrado effettuato in prima battuta.

La figura 20 mostra un particolare della sezione istologica illustrata nella figura 19 dove si apprezzano meglio le colonie batteriche messe in risalto dalla colorazione Brown & Brenn modificata, in cui i batteri Gram positivi sono colorati in Blu mentre i Gram negativi sono colorati in viola. Ad un maggiore ingrandimento nelle figure 21a e 21b si apprezzano i batteri all’interno dei canali dentinali.
A 4 mesi dalla chirurgia endodontica la paziente ha mostrato la remissione completa dei sintomi e una buona guarigione radiografica con il tessuto osseo riformatosi intorno alla radice del dente.
Una volta avvenuta la guarigione dell’elemento pilastro di ponte e trattati gli altri elementi dentari il caso è stato finalizzato protesicamente. Durante la fase provvisoria i tessuti molli attorno agli impianti ed il tessuto gengivale attorno ai denti sono stati condizionati mediante dei nuovi profili di emergenza protesici allo scopo di promuovere una buona integrazione tra il tessuto gengivale e il restauro protesico, ovvero i profili ad ali di gabbiano una caratteristica peculiare della tecnica BOPT (fig. 22, 23).


La paziente a distanza di 30 mesi dall’apicectomia ha mostrato una completa guarigione clinica e radiografica dell’elemento 23 trattato chirurgicamente ed una buona riuscita della riabilitazione protesica, senza evidenziare problemi di tipo parodontale o protesico.
DISCUSSIONE
Vari studi in letteratura scientifica hanno mostrato che i pazienti HIV-positivi presentano un rischio simile ai pazienti sani di avere complicanze post-operatorie a seguito di procedure dentali invasive.
Inoltre, quando tali complicanze si verificano, sono di lieve entità e facilmente trattabili. Questa circostanza ha portato a un incremento nella domanda di questa popolazione di pazienti per la cura della salute orale.
Grazie all’introduzione della terapia antiretrovirale (HAART) nel 1996, infatti, l’aspettativa di vita di questi pazienti è aumentata e l’HIV non è oggi una condizione fatale (5, 6).
In passato, la cura del cavo orale nei pazienti HIV-positivi era però limitata alla gestione delle emergenze e al trattamento delle lesioni orali, e ciò ha portato ad una maggiore prevalenza dell’edentulismo in questi pazienti.
Tale situazione è stata anche aggravata dalla diffidenza degli operatori odontoiatrici nel trattare i pazienti HIV-positivi per la paura di poter contrarre il virus; in tal senso studi in letteratura hanno dimostrato che i pazienti HIV-positivi, soprattutto in passato, hanno avuto una minore possibilità di accesso alle normali cure orali rispetto ai pazienti sani.


Il caso clinico riportato in questo articolo tratta di una riabilitazione complessa implantare e protesica in cui si è reso necessario un intervento di endodonzia chirurgica. Non vi sono studi nella letteratura scientifica che abbiano indagato il successo della terapia chirurgica endodontica nei pazienti HIV-positivi.
Oggi la prognosi della endodonzia chirurgica è notevolmente migliorata rispetto al passato, grazie all’utilizzo degli strumenti ultrasonici combinato ai sistemi di ingrandimento quali il microscopio operatorio, rifinendo la procedura con il nuovo termine di micro-endodonzia chirurgica.
La preparazione dei monconi è stata eseguita a lama di coltello. In letteratura tale procedura ha mostrato risultati simili alle altre preparazioni dentali. La tecnica BOPT è stata adottata sia nei monconi che sugli impianti dentali. In studi precedenti tale tecnica ha mostrato ottimi risultati sia per quanto concerne i tessuti duri che i tessuti molli adiacenti alle strutture implanto-protesiche di pazienti riabilitati con monconi implantari senza linea di finitura.
CONCLUSIONE
Il caso clinico descritto dimostra vari aspetti correlati alla possibilità di trattamento complesso in una paziente HIV-positiva. Pur non esistendo case report di terapia chirurgica di lesioni di origine endodontica, i risultati ottenuti hanno soddisfatto pienamente le esigenze cliniche.
Analogamente, la riabilitazione implanto-protesica, pur nella sua complessità, ha dimostrato come la sieropositività non sia un fattore controindicante alla risoluzione dei problemi riportati dalla paziente.
Ringraziamenti
Si ringrazia il dottor Domenico Ricucci per la processazione istologica e le foto operatorie
- Patton LL, Shugars DA, Bonito AJ. A systematic review of complication risks for HIV-positive patients undergoing invasive dental procedures. J Am Dent Assoc 2002;133:195-203.
- Campo J, Cano J, del Romero J, et al. Oral complication risks after invasive and non-invasive dental procedures in HIV-positive patients Oral Dis 2007;13:110-6.
- Dodson TB. Predictors of postextraction complications in HIV-positive patients. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1997;84:474-9.
- Kolhatkar S, Haque SA, Winkler JR, Bhola M. Root coverage in an HIV-positive individual: Combined use of a lateral sliding flap and resin-modified glass ionomer for the management of an isolated severe recession defect. J Periodontol 2010;81:632-40.
- Oliveira MA, Gallottini M, Pallos D, Maluf PS, Jablonka F, Ortega KL. The success of endosseous implants in human immunodeficiency virus-positive patients receiving antiretroviral therapy: a pilot study. J Am Dent Assoc. 2011 Sep;142(9):1010-6.
- Diz Dios P, Fernàndez Feijoo J, Vàzquez Garcìa E. Tooth extraction in HIV sero-positive patients. Int Dent J. 1999 Dec;49(6):317-21.
- Gherlone E, Capparé P, Tecco S, et al. Implant prosthetic rehabilitation in controlled HIV-positive patients: a prospective longitudinal study with 1-year follow-up. Clin Implant Dent Relat Res 2016;18:725–734.
- Gherlone EF, Capparé P, Tecco S, Polizzi E, Pantaleo G, Gastaldi G, Grusovin MG. A Prospective Longitudinal Study on Implant Prosthetic Rehabilitation in Controlled HIV- Positive Patients with 1-Year Follow-Up: The Role of CD4+ Level, Smoking Habits, and Oral Hygiene. Clin Implant Dent Relat Res. 2016;18:955-964
- P J Shirlaw, U Chikte, L MacPhail, A Schmidt-Westhausen, D Croser, P Reichart. Oral and dental care and treatment protocols for the management of HIV-infected patients. Oral Dis. 2002;8 Suppl 2:136-43.
- Glick M. Dental Management of Patients with HIV, 1st edn. 1994. Quintessence: Chicago, IL.
- Sadowsky D, Kunzel C. Measuring dentist’s willingness to treat HIV-positive patients. J Am Dent Assoc 1994; 125: 705– 710.
- M Choromańska, D Waszkiel. Prosthetic status and needs of HIV positive subjects. Adv Med Sci. 2006;51 Suppl 1:106-9.
- C H Shiboski, H Palacio, J M Neuhaus, R M Greenblatt. Dental care access and use among HIV-infected women. Am J Public Health. 1999 Jun;89(6):834-9.
- Stuart E Lieblich. Current Concepts of Periapical Surgery. Oral Maxillofac Surg Clin North Am. 2015 Aug;27(3):383-92.
- B S Chong, J S Rhodes. Endodontic surgery. Br Dent J. 2014 Mar;216(6):281-90.
- Anna Chércoles-Ruiz, Alba Sánchez-Torres, Cosme Gay-Escoda. Endodontics, Endodontic Retreatment, and Apical Surgery Versus Tooth Extraction and Implant Placement: A Systematic Review. J Endod. 2017 May;43(5):679-686.
- Frank C Setzer, Sweta B Shah, Meetu R Kohli, Bekir Karabucak, Syngcuk Kim. Outcome of endodontic surgery: a meta-analysis of the literature–part 1: Comparison of traditional root-end surgery and endodontic microsurgery. J Endod. 2010 Nov;36(11):1757-65.
- Frank C Setzer, Meetu R Kohli, Sweta B Shah, Bekir Karabucak, Syngcuk Kim. Outcome of endodontic surgery: a meta-analysis of the literature–Part 2: Comparison of endodontic microsurgical techniques with and without the use of higher magnification. J Endod. 2012 Jan;38(1):1-10.
- Meetu R Kohli, Homayon Berenji, Frank C Setzer, Su-Min Lee, Bekir Karabucak. Outcome of Endodontic Surgery: A Meta-analysis of the Literature-Part 3: Comparison of Endodontic Microsurgical Techniques with 2 Different Root-end Filling Materials. J Endod. 2018 Jun;44(6):923-931.
- Loi I, Di Felice A. Biologically oriented preparation technique (BOPT): A new approach for prosthetic restoration of periodontically healthy teeth. Eur J Esthet Dent 2013;8:10-23.
- Agustín-Panadero R, Solá-Ruíz MF, Chust C, Ferreiroa A. Fixed dental prostheses with vertical tooth preparations without finish lines: A report of two patients. J Prosthet Dent 2016;115:520-6.
- Serra-Pastor B, Loi I, Fons-Font A, Solá-Ruíz MF, Agustín-Panadero R. Periodontal and prosthetic outcomes on teeth prepared with biologically oriented preparation technique: A 4- year follow-up prospective clinical study. J Prosthodont Res 2019;63:415-20.
- Patroni S, Chiodera G, Caliceti C, Ferrari P. CAD/CAM technology and zirconium oxide with feather-edge marginal preparation. Eur J Esthet Dent 2010;5:78-100.
- Schmitz JH, Cortellini D, Granata S, Valenti M. Monolithic lithium disilicate complete single crowns with feather-edge preparation design in the posterior region: A multicentric retrospective study up to 12 years. Quintessence Int 2017;48:601-8.
- Souza AB, Alshihri A, Kämmerer PW, Araújo MG, Gallucci GO. Histological and micro-CT analysis of peri-implant soft and hard tissue healing on implants with different healing abutments configurations. Clin Oral Implants Res 2018;29:1007-15.
- Agustín-Panadero R, Martínez-Martínez N, Fernandez-Estevan L, Faus-López J, Solá-Ruíz MF. Influence of transmucosal area morphology on peri-implant bone loss in tissue level implants. Int J Oral Maxillofac Implants 2019;(34):947-52.
- Canullo L, Cocchetto R, Marinotti F, Oltra DP, Diago MP, Loi I. Clinical evaluation of an improved cementation technique for implant-supported restorations: A randomized controlled trial. Clin Oral Implants Res 2016;27(12):1492-9.
- Canullo L, Menini M, Covani U, Pesce P. Clinical outcomes of using a prosthetic protocol to rehabilitate tissue-level implants with a convergent collar in the esthetic zone: A 3-year prospective study. J Prosthet Dent 2019; pii: S0022-3913(19):30077-80.
- Tomasi C, Tessarolo F, Caola I, Wennström J, Nollo G, Berglundh T. Morphogenesis of peri-implant mucosa revisited: An experimental study in humans. Clin Oral Implants Res 2014;25:997-1003. https://doi.org/10.1111/clr.12223. [30] Renvert S, Persson GR, Pirih FQ, Camargo PM. Peri-implant health, peri-implant mucositis, and peri-implantitis: Case definitions and diagnostic considerations. J Clin Periodontol 2018;45 Suppl 20:278-85. https://doi.org/10.1111/jcpe.12956.
A 55-year old HIV-positive female patient sought care at the dental clinic hoping to rehabilitate her upper and lower teeth. Patient had several dental problems that needed endodontic, periodontal and prosthetic treatment. The treatment plan included untreatable teeth extraction and preservation of remaining teeth. In particular, micro-endodontic surgery has been performed in order to preserve an abutment tooth rehabilitated through prosthetic therapy once healing has occurred.
The introduction of antiretroviral therapy has made HIV infection a non-fatal condition, improving patients quality of life. In this context, the management of HIV-positive dental patient radically changed. In fact, whereas in the past the most common approach for these patients was extractive surgery, nowadays the treatment of first choice is represented by preservation of dental elements, focusing on aesthetics and function.
Compared with the past, the prognosis of endodontic surgery has today significantly improved by using a combination of ultrasonic instruments with microscope. HIV-positive patients can benefit from these therapy technologies that allows preserving of teeth essential to ensure the correct function of stomatognathic system.
There are, to date, no studies in the literature to investigate micro-endodontic surgery therapy effects on HIV-positive patients. However, results obtained in our study fully met the clinical needs of reported case.