Questo studio è una revisione della letteratura e la descrizione del trattamento chirurgico di un caso clinico di granuloma piogenico in una donna in gravidanza. Il granuloma piogenico rappresenta una proliferazione di tessuto connettivo in eccesso in seguito a uno stimolo iniziale noto o a un trauma.
Nel corso della gravidanza, le modificazioni a livello endocrino e immunitario possono avere un’influenza sul decorso clinico di varie malattie. La formazione di un biofilm diverso determina un aumento della risposta infiammatoria da parte dei tessuti parodontali nel corso di una gravidanza. I cambiamenti ormonali che incorrono, causati dalla pubertà o dalla gravidanza, possono indurre modifiche di risposta ai meccanismi di riparazione da parte della gengiva, producendo una lesione. Una donna incinta di 27 anni, al terzo trimestre di gravidanza, si presenta al reparto di Odontoiatria dell’IRCCS Ospedale San Raffaele con una lesione sessile; la paziente è asintomatica e riferisce disturbi nelle attività orali. L’esame obiettivo ha portato il chirurgo alla diagnosi di cisti follicolare odontogena da diagnosi certa con esame istologico. Il trattamento prevedeva l’asportazione chirurgica della lesione. Previa anestesia locale, è stata somministrata lidocaina al 2% in conformità alle linee guida. Si è eseguita escissione mediante bisturi n. 15 B-P per via palatale. Essendo peduncolare, il chirurgo ha eseguito l’incisione del peduncolo seguita dal raschiamento del solco gengivale. La lesione è stata quindi inviata al laboratorio di anatomia patologica per l’analisi istologica. Si è poi eseguita una sutura per controllare il sanguinamento. A 15 giorni è stata eseguita la rimozione dei punti di sutura.
L’esame istologico ha confermato la diagnosi presunta di granuloma piogenico. Una settimana dopo il sito mostrava una completa guarigione.
La rimozione chirurgica può rappresentare una valida opzione di trattamento per il granuloma piogenico nella donna in gravidanza.
INTRODUZIONE
Con il termine granuloma piogenico (GP) si intende una proliferazione tissutale in eccesso provocata da uno stimolo irritativo noto (1). Il principale fattore eziologico è un’irritazione cronica locale di basso grado, anche se in origine si riteneva fosse un’infezione da Botryomycotic. Tra i fattori predisponenti si menzionano la produzione di ormoni e l’assunzione di farmaci (2).
Il termine granuloma piogenico può essere fuorviante, in quanto la lesione non contiene pus e non può essere associata a un’infezione granulomatosa; infatti, tale lesione è prevalentemente costituita da tessuto di granulazione, all’interno del quale sono presenti numerosi capillari (3).
Il granuloma piogenico orale si verifica soprattutto nella seconda e quinta decade ed è più frequente nelle donne. Il sito principalmente coinvolto è la gengiva, seguita da lingua, labbro inferiore, mucosa buccale e palato duro (4).
Clinicamente il granuloma piogenico orale appare come una lesione esofitica liscia o lobulata, di colore rosso, pertanto, deve essere distinto dal granuloma giganto-cellulare periferico, dal fibroma odontogeno periferico. Inoltre, si rende necessaria anche la diagnosi differenziale con il sarcoma di Kaposi, l’angiomatosi bacillare e il linfoma di non-Hodgkin (5).
Il granuloma piogenico orale può presentarsi nel 5% delle gravidanze (6). Lo squilibrio ormonale che si verifica in gravidanza può causare una gengivite, in presenza di placca batterica. A volte tale gengivite può mostrare una tendenza all’iperplasia localizzata conosciuta come granuloma piogenico orale (7).
Il trattamento chirurgico del granuloma piogenico prevede l’escissione della lesione e l’allontanamento dei fattori eziologici locali quali la placca, il tartaro, il materiale estraneo e i traumi (6).
CASE REPORT
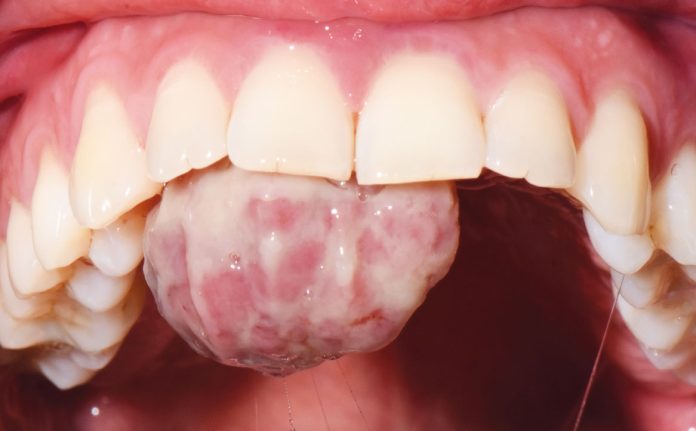
Una donna di 27 anni si è recata presso il Dipartimento di Odontoiatria e Protesi Dentaria dell’Ospedale IRCCS San Raffaele di Milano, diretto dal professor E. F. Gherlone, a causa di una lesione presente sul palato. La paziente, in prima istanza, in seguito a un questionario anamnestico, dichiara di essere al terzo trimestre di gravidanza. Successivamente, all’esame intra-orale è stata riscontrata la presenza di una lesione sessile a livello del palato, osservabile in figura 1 e 2. La diagnosi presuntiva è quella di granuloma piogenico, da confermare attraverso l’esame istopatologico.
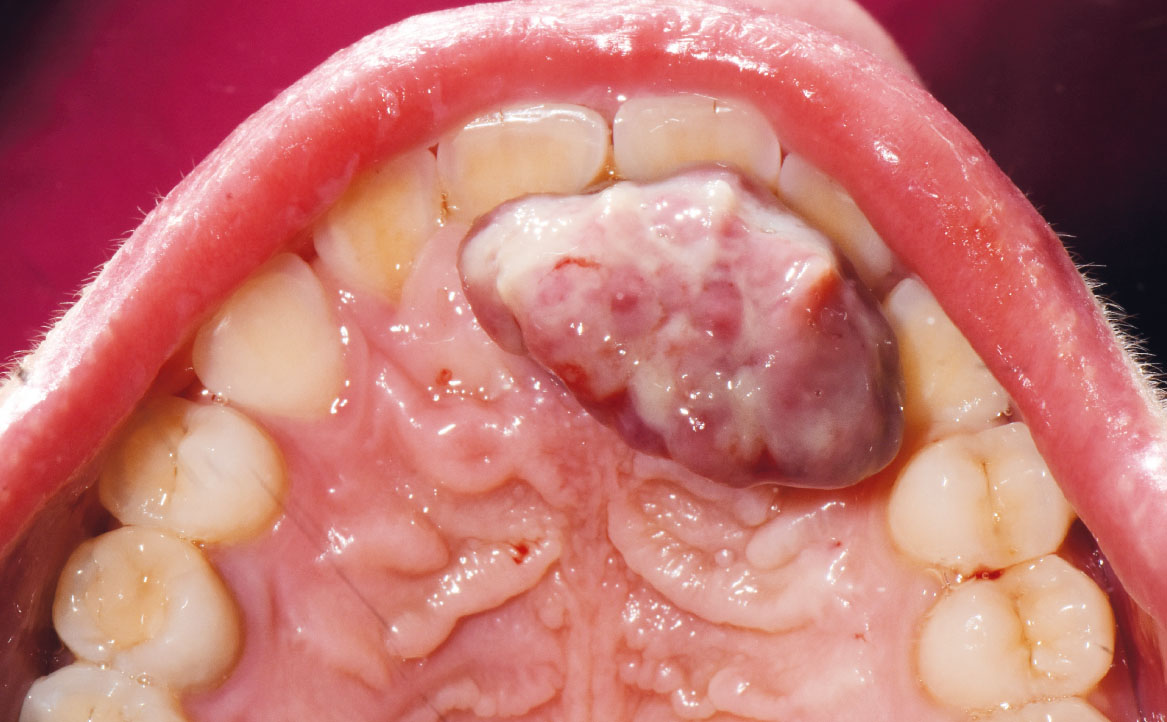
Tra le varie opzioni terapeutiche, l’escissione chirurgica della lesione è stata ritenuta la più valida. Pertanto, in seguito alla firma del consenso informato inerente all’intervento chirurgico, la giovane paziente è stata messa al corrente delle possibili complicanze intra e post-operatorie.
L’intervento di escissione è stato eseguito in anestesia locale (lidocaina 20 mg/mL con adrenalina 1:100.000; Molteni Dental, Firenze, Italia). Attraverso un approccio palatale, l’escissione è stata eseguita con un bisturi n°15 B-P. Data la sessilità della lesione si è provveduto all’incisione del peduncolo, successivamente al curettage del solco gengivale e al lavaggio dell’area con soluzione fisiologica sterile. Al fine di controllare il sanguinamento è stata posizionata una sutura non riassorbibile 4-0 (Vicryl; Ethicon, Johnson & Johnson, New Brunswick, NJ, USA).
La lesione di circa 2 cm, fissata in formalina al 10% tamponata, è stata inviata al reparto di Istologia e Anatomia Patologica dell’IRCCS Ospedale San Raffaele al fine di eseguire l’analisi istopatologica.
Le indicazioni post-chirurgiche hanno compreso l’utilizzo di una medicazione post-chirurgica e un risciacquo con una soluzione contenente clorexidina digluconato (0,12% o 0,2%), due volte al giorno per 10 giorni. Inoltre, è stato consigliato l’uso di farmaci antinfiammatori non steroidei (Ibuprofene 600 mg, Brufen, Abbott Laboratories, Chicago, IL, USA) al bisogno. Infine, è stato consigliato di evitare qualsiasi trauma da spazzolamento al sito chirurgico. La paziente dopo una settimana è stata sottoposta a una visita di controllo e contestualmente le sono state rimosse le suture.
RISULTATI
Il risultato dell’esame istopatologico ha confermato la diagnosi presuntiva di granuloma piogenico. Istologicamente si sono potute osservare masse di tessuto di granulazione iperplastico.
Il controllo clinico, avvenuto una settimana dopo l’escissione chirurgica della lesione, ha mostrato un aspetto roseo della mucosa e l’inizio della guarigione come visibile in figura 3.
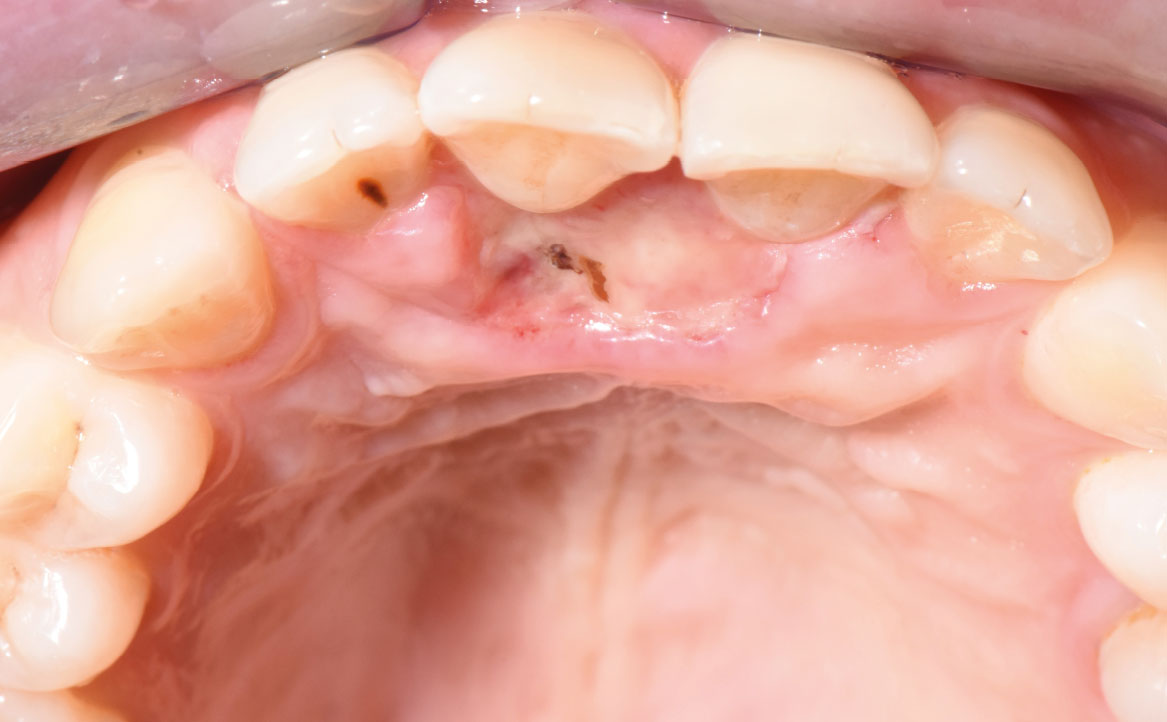
In seguito, la paziente è stata sottoposta a controlli periodici fino alla completa guarigione della mucosa cheratinizzata.
DISCUSSIONE
Spesso vengono utilizzati i termini “tumore della gravidanza”, “granuloma gravidico” (8) poiché il GP della gengiva si manifesta nel 5% delle gravidanze (9). Lo squilibrio ormonale, che va di pari passo con la gravidanza, aumenta la riposta dell’organismo all’irritazione (10). Ma l’infiammazione gengivale e la placca batterica sono condizioni inevitabile per le alterazioni ormonali che portano alla gengivite (11). Tale tipo di gengivite, tipica della gravidanza, non è diversa da quella che compare nelle donne non gravidiche. Spinge a presupporre una correlazione tra lesione gengivale e la condizione ormonale in gravidanza. Alcune volte, la gengivite gravidica può manifestarsi come una iperplasia localizzata che prende il nome di granuloma gravidico. Con manifestazione intorno al 2°-3° mese di gravidanza, con possibile sanguinamento e problematiche masticatorie (12). Nei primi mesi di gravidanza, la persistenza della placca porta a un’infiammazione della gengiva che costituisce la base per l’insorgenza di una iperplasia gengivale, regolata dagli stimoli ormonali. Se non controllata può manifestarsi il GP. Tale lesione raramente si osserva con scarsa igiene orale, restauri incongrui o ancora con presenza di tartaro. Il GP, in gravidanza, può essere trattato con l’escissione chirurgica. Ma un’escissione incompleta o un’igiene orale incongrua ne possono favorire la ricomparsa (13). Vari studi sono stati condotti per comprendere i meccanismi molecolari che regolano lo sviluppo e la regressione del GP durante la gravidanza. Il cambiamento endocrino durante la gravidanza è spesso correlato alle modificazioni funzionali e strutturali della microvascolatura sanguigna e linfatica della pelle e della mucosa (14). È stato rilevato che gli ormoni sessuali provocano una varietà di effetti biologici e immunologici. Gli estrogeni favoriscono la guarigione della ferita stimolando la produzione da parte dei macrofagi del NGF (nerve growth factor) dei cheratinociti del GM-CSF (granulocyte macrophage colony stimulating factor) e stimolano ancora la crescita dei fibroblasti di base tramite il bFGF (fattore di crescita basico dei fibroblasti) oltre che la produzione del TGF-B1 (fattore di crescita trasformante beta1) da parte dei fibroblasti, con successiva formazione del tessuto di granulazione. L’estrogeno aumenta la produzione nei macrofagi del VEGF (fattore di crescita endoteliale vascolare). Effetto, questo, contrastato dagli androgeni e che può essere alla base dello sviluppo del PG in gravidanza. Tramite misure terapeutiche e profilattiche nel GP è possibile controllare questi effetti degli ormoni sessuali (15).
Come proposto da Ojanotko Harri et al., nelle donne in gravidanza il progesterone funge da immunosoppressore evitando una risposta infiammatoria acuta contro la placca, ma favorisce l’aumento della reazione cronica comportando clinicamente un’aumentata infiammazione (16).
Yuan e Lin hanno proposto che nel GP fosse espressa una quantità considerevole di VEGF e bFGF rispetto a una gengiva e a un parodonto sano. Osservando inoltre una espressione inferiore di angiostatina rispetto a una gengiva e un parodonto sani (17).
Tuttavia, il meccanismo molecolare che regola la regressione del GP della gravidanza in seguito al parto resta ancora da chiarire. È stato ipotizzato che Ang-2 (l angiopoietina 2) provochi una regressione dei vasi sanguigni in assenza di VEGF.
Yuan e Lin hanno supposto che il TNF.ALFA (tumor necrosis factor alfa) in tutte le cellule endoteliali testate favorisse un’aumentata regolazione dell’espressione di Ang-2. Rilevando un livello alto Ang-2 nel granuloma gravidico, a seguire da quelli presenti dopo il parto e nella gengiva sana. Con la presenza di quantità elevate di VEGF nei granulomi in gravidanza e quasi assenti dopo il parto. A confronto con la gravidanza dopo il parto, vi sono meno Ang-2 e più cellule apoptotiche. Quindi il VEGF potrebbe salvaguardare i microvasi dall’apoptosi da solo o in combinazione con Ang-2. Mentre non ha alcun effetto Ang-2 da solo.
L’assunzione di contraccettivi orali mostra manifestazioni cliniche simili a quelle associate alla gravidanza, come una maggiore vascolarizzazione della gengiva, dell’iperplasia gengivale e del GP.
Non è ancora del tutto chiaro il meccanismo alla base delle modificazioni vascolari. La prostaglandina E2 potrebbe essere implicata come mediatore nel processo infiammatorio (18), sebbene Nichols et al. abbiano dimostrato una correlazione del GP con la gravidanza e l’assunzione di contraccettivi orali (19). Non sono presenti nel parodonto recettori per gli ormoni steroidei. Questo implica che gli estrogeni o il progesterone non sono direttamente chiamati in causa nella formazione di questa lesione.
Sono state proposte varie tecniche di trattamento del GP, e la scelta più appropriata può risultare difficile quando si presenta di grandi dimensioni o in un’area chirurgicamente complessa (20). La scelta d’elezione per il trattamento è rappresentata dalla biopsia escissionale, a eccezione dei casi in cui comporterebbe gravi derogazioni, in tale caso la biopsia incisione rappresenta la scelta più congrua. Quando la lesione è di piccole dimensioni, indolore e in assenza di sanguinamento si predilige l’osservazione clinica e il follow up (20).
Sono stati illustrati nuovi protocolli di trattamento: Powell et al. (21) hanno proposto l’uso del laser Nd:YAG che presenta caratteristiche di coagulazione maggiori rispetto al laser a CO2 e con minor rischio di sanguinato.
White et al. (22) hanno suggerito che l’uso del laser non presenta effetti avversi ed è ben tollerato dai pazienti. Inoltre, il loro uso ha successo nel trattamento.
Meffert et al. (23) hanno provato l’utilizzo del laser a colorante pulsato con lampada flash su un tessuto di granulazione che non rispondeva ai trattamenti tradizionali. Arrivando a concludere che il tessuto dava risposte positive dopo una serie di trattamenti.
Ishida e Ramos-e-Silva (24) hanno proposto come tecnica la criochirurgia. In quanto la mucosa, per le sue caratteristiche intrinseche, risulta ideale a questo tipo di trattamento. Rappresentando la prima scelta di trattamento o una alternativa al trattamento convenzionale con un risultato estetico ottimale.
Nonostante la criochirurgia, la chirurgia laser e l’elettroessicazione risultano idonei, spesso il trattamento escissionale può determinare esiti cicatriziali.
Ichimiya et al. (25) hanno proposto l’uso di una iniezione di etanolo in pazienti che presentavano recidiva dopo trattamento criochirurgico incongruo. Concludendo che tale trattamento risulta essere meno invasivo e rappresentava una alternativa per il trattamento del GP.
Luna et al. (26) hanno proposto la scleroterapia con sodio tetradecilsolfato (STS) provocando l’eliminazione della lesione nella maggior parte dei pazienti e senza successive complicanze. Arrivando a concludere che tale tecnica rappresenti un’alternativa per la sua semplicità e per l’assenza di esiti cicatriziali. Con l’unico svantaggio che necessita di più sedute.
Il meccanismo alla base di tale trattamento risulta essere dovuto all’azione specifica di STS che provoca l’obliterazione dei vasi e danni alle cellule endoteliali. Tali infiltrazioni di STS possono inoltre determinare modificazioni necrotiche dei tessuti stremali.
In gravidanza, una corretta igiene orale, l’uso di spazzolini a setole morbide e la rimozione della placca batterica risultano essere indispensabili per impedire l’insorgenza di un tumore.
L’eventuale insorgenza di un’emorragia incontrollata prevede una gestione che varia in base alle condizioni individuali e va dalla essiccazione dell’emorragia, compressione, alla trasfusione di sangue, all’utilizzo di farmaci idonei ad accelerare la maturazione polmonare fetale o in casi estremi all’interruzione di gravidanza come nel caso dell’eclampsia incontrollabile (27).
Steelman e Holmes (28) sostengono che una corretta igiene orale e visite di controllo regolari dovrebbero essere raccomandate durante la gravidanza. Ogni trattamento chirurgico dovrebbe essere concluso entro il 2° semestre di gravidanza. Ma alcuni autori sostengono che il rischio di recidiva è elevato, pertanto bisognerebbe attendere il parto (10).
Dopo l’escissione la recidiva si verifica nel 16% delle lesioni (29). Tali recidive sono conseguenti a un’escissione incompleta, alla mancata rimozione delle cause eziologiche o alla presenza di nuove lesioni (30). Alcune di esse inoltre possono presentarsi come noduli satelliti multipli e profondi intorno alla lesione iniziale (sindrome di Warner Wilson Jones) (29). Va comunque detto che i tassi di recidiva di lesioni gengivali sono più alti rispetto alle altre sedi della mucosa orale (31).
CONCLUSIONI
Nonostante il granuloma piogenico sia una formazione non neoplastica del cavo orale, diagnosi, trattamento e prevenzione corretti risultano essere importanti. Vari stimoli possono concorrere alla sua insorgenza: irritazioni locali, traumi, ormoni sessuali, farmaci. La rimozione dell’agente irritante rappresenta la prima linea di trattamento (placca, tartaro, materiali estranei, fattori traumatici). La chirurgia escissionale rappresenta il trattamento d’elezione e il suddetto caso conferma che la rimozione chirurgica del granuloma piogenico, nelle donne in gravidanza, è un intervento possibile e risolutivo. Ma nuovi approcci di trattamento come la criochirurgia, l’escissione con laser Nd:Yag, il laser a colorante pulsato con lampada flash, l’iniezione di etanolo o di corticosteroidi e la scleroterapia con sodio tetradecilsolfato rappresentano una valida alternativa di trattamento. Ciò nonostante, le recidive non sono rare e in alcuni casi si rende necessaria una nuova escissione. Si ricorda inoltre che una delle cause più comuni del granuloma piogenico è rappresentata dagli effetti degli squilibri degli ormoni sessuali in gravidanza.
Adeguata igiene orale, rimozione della placca batterica e uso corretto dello spazzolino a setole morbide sono fondamentali per evitarne la sua insorgenza.
Il suddetto caso conferma che la rimozione chirurgica del granuloma piogenico, nelle donne in gravidanza, è un intervento possibile e risolutivo.
1. Jafarzadeh H, Sanatkhani M, Mohtasham N. Oral pyogenic granuloma: a review. J Oral Sci. 2006 Dec;48(4):167-75. doi: 10.2334/josnusd.48.167. PMID: 17220613.
2. Regezi JA, Sciubba JJ, Jordan RCK (2003) Oral pathology: clinical pathologic consideration. 4th ed, WB Saunders, Philadelphia
3. Kamal R, Dahiya P, Puri A. Oral pyogenic granuloma: Various concepts of etiopathogenesis. J Oral Maxillofac Pathol. 2012 Jan;16(1):79-82. doi: 10.4103/0973-029X.92978. PMID: 22434943; PMCID: PMC3303528.
4. Bhaskar SN, Jacoway JR. Pyogenic granuloma–clinical features, incidence, histology, and result of treatment: report of 242 cases. J Oral Surg. 1966 Sep;24(5):391-8. PMID: 5220911.
5. Peter A. Reichart, Hans Peter Philipsen. Atlante a colori di Odontoiatria Patologia Orale. Stoccarda: Thieme. 2000:163.
6. Sills ES, Zegarelli DJ, Hoschander MM, Strider WE. Clinical diagnosis and management of hormonally responsive oral pregnancy tumor (pyogenic granuloma). J Reprod Med. 1996 Jul;41(7):467-70. PMID: 8829057.
7. Sooriyamoorthy M, Gower DB. Hormonal influences on gingival tissue: relationship to periodontal disease. J Clin Periodontol. 1989 Apr;16(4):201-8. doi: 10.1111/ j.1600-051x.1989.tb01642.x. PMID: 2654195.
8. Neville BW, Damm DD, Allen CM, Bouquot JE (2002) Patologia orale e maxillo facciale. 2a ed, WB Saunders, Philadelphia, 437-395
9. Sills ES, Zegarelli DJ, Hoschander MM, Strider WE (1996) Diagnosi clinica e gestione del tumore orale della gravidanza a risposta ormonale (granuloma piogenico). J. Reprod Med 41, 467-470
10. Eversole LR (2002) Schema clinico di patologia orale: diagnosi e trattamento. 3a ed, BC Decker, Hamilton, 113-114
11. Soriyamoorthy M, Gower DB (1989). Influenze ormonali sul tessuto gengivale: relazione con la malattia parodontale. J Clin Periodontal 16, 201-208
12. Tumini V., Di Placido G, D’Archivio D, Del Giglio Matarazzo A (1998). Lesioni gengivali iperplastiche in gravidanza. I. Epidemiologia, patologia e aspetti clinici. Minerva Stomatol 47, 159- 167
13. Boyarova TV, Dryankova MM, Bobeva AI, Genadiev GI (2001). Gravidanza e iperplasia gengivale. Folia Med (Plovdiv)43, 53-56
14. Henry F, Quatresooz P, Valverde Lopez JC, Pierard GE (2006). Cambiamenti dei vasi sanguigni durante la gravidanza. una revisione. Am J Clin Dermatol 7, 65-69
15. Kanda N, Watanabe S (2005) Ruoli regolatori degli ormoni sessuali nella biologia e nell’immunologia cutanea. J Dermatol Sci 38, 1-7
16. Ojanotko-Harri AO, Harri MP, Hurttia HM, Sewon LA (1991) Alterato metabolismo tessutale del progesterone nella gengivite e nel granuloma della gravidanza. J Clin Periodontal 18, 262-266
17. Yuan K, Jin YT, Lin MT (2000). L’individuazione e il confronto dei fattori associati all’angiogenesi nel granuloma piogenico mediante immunoistochimica. J Periodontol 71, 701-709
18. Brooks JK (1980) Gli effetti dei contracettivi ormonali orali sul parodonto umano femminile e sui modelli animali sperimentali, una revisione della letteratura. J Baltimore Coll Dent Surg 33, 12-16
19. Nichols GE,Gaffey MJ, Mills SE, Weiss LM (1992). Emiangiama capillare lobulare. Uno studio immunoistochimico che include lo stato dei recettori per gli ormoni steroidi. Am J Clin Pathol 97, 770-775
20. Sills ES, Zegarelli DJ, Hoschander MM, Strider WE (1996) Diagnosi clinica e gestione del tumore orale della gravidanza a risposta ormonale (granuloma piogenico). J Reprod Med 41, 467-470
21. Powell JL, Bailey CL, Coopland AT, Otis CN, Frank JL, Meyer I (1994). Escissione con la laser Nd:YAG di un granuloma gigante gengivale piogenico della gravidanza.Laser Surg Med 14, 178-183
22. White JM, Chaudhry SI, Kudler JJ,Sekandari N, Schoelch ML, Silverman S Jr (1998) Terapia laser Nd:YAG e CO2 delle lesioni della mucosa orale. J Clin Laser Mex Surg 16, 299-304
23. Meffert JJ, Cagna DR, Meffert RM (1998) Trattamento del tessuto di granulazione orale con il laser a colorante pulsato della lampada flash. Dermatol Surg 24, 845-848 65.
24. Ishida CE, Ramon-e-Silva M (1998). La criochirurgia nelle lesioni orali. Int J Dermatol 37, 283-285
25. Ichimiya M, Yoshikawa Y, Hamamoto Y, Muto M (2004) Trattamento di successo del granuloma piogenico con iniezione di etanolo assoluto. J Dermatol 31, 342-344
26. Moon SE, Hwang EJ, Cho KH (2005) Trattamento del granuloma piogenico mediante scleroterapia con tetradecil-solfato di sodio.Arch Dermatol 141. 644-646
27. Wang PH, Chao HT, Lee WL, Yuan CC, Ng HT (1997) Grave emorragia da un tumore n gravidanza. Un caso clinico. J Reprod Med 42, 359-362
28. Steelman R, Holmes D (1992) Tumore gravidico in una sedicenne:rapporto sul caso e considerazioni sul trattamento. J Clin Pediatr Dent 16, 217-218
29. Taira JW, Hill TL, Everett MA (1992) Emangioma capillare lobulare (granuloma piogenico) con satellitosi. J Am Dermatol 27, 297-300
30. Regezi JA, Sciubba JJ, Jordan RCK (2003) Oral pathology: clinical pothologic considerations. 4a ed, WB Saunders, Philadelphia, 115-116
31. Vilmann A, Vilmann P, Vilmann H (1986). Granuloma piogenico: valutazione delle condizioni orali. Br J Oral Maxillofac Surg. 24, 376-382
During pregnancy, endocrine and immune changes can have an influence on the clinical course of various diseases. The formation of a different biofilm results in an increased inflammatory response by periodontal tissues during pregnancy. Hormonal changes that occur as a result of puberty or pregnancy can induce changes in repair mechanism response by gingival tissue, producing a lesion. A 27-year-old pregnant woman in her third trimester of pregnancy presented to the Department of Dentistry at IRCCS San Raffaele Hospital with a sessile lesion. Asymptomatic patient, reporting disturbances in oral activities. Objective examination led the surgeon to the diagnosis of odontogenic follicular cyst by certain diagnosis with histological examination. Treatment involved surgical removal of the lesion. After local anesthesia, 2% lidocaine was administered in accordance with guidelines. Excision using a No. 15 B-P palatal scalpel was performed. Being pedicle, the surgeon performed pedicle incision followed by scraping of the gingival sulcus. The lesion was then sent to the anatomic pathology laboratory for histological analysis. Suturing was then performed to control bleeding. At 15 days, suture removal was performed
This study is a literature review and description of the surgical treatment of a clinical case of pyogenic granuloma in a pregnant woman. Pyogenic granuloma represents a proliferation of excess connective tissue following a known initial stimulus or trauma.
Histological examination confirmed the presumptive diagnosis of pyogenic granuloma. One week later, the site showed complete healing.
Surgical removal may be a viable treatment option for pyogenic granuloma in pregnant women.