Proporre un approccio personalizzato TBM per il controllo del biofilm batterico domiciliare nello spazio interdentale, dedicato al paziente con riabilitazione protesica.
Attraverso il rilevatore di placca sono state valutate le condizioni cliniche dei tessuti del cavo orale, il che ha permesso di condividere le immagini con il paziente per un migliore approccio motivazionale e di stabilire una opportuna concordance sulle terapie proposte. Attraverso l’ascolto dei bisogni e delle aspettative del paziente, è stato rilevato il suo attuale stile di vita.
Si è condivisa con il paziente la necessità di utilizzare diversi presidi interprossimali, al fine di pervenire ad una efficace rimozione interprossimale del biofilm batterico a seconda delle diverse esigenze biologiche.
Il paziente ha apprezzato le diverse tecnologie che gli hanno permesso, in maniera ergonomica, un perfetto controllo interprossimale del biofilm batterico del cavo orale, mantenendo in salute i tessuti interessati.
Per i pazienti con diverse ampiezze biologiche, è necessario scegliere terapie di igiene orale domiciliari efficaci, idonee a consentire il controllo di problematiche causate dall’attività batterica negli spazi interprossimali, tra cui l’infiammazione gengivale. Il paziente va motivato all’attenta gestione delle diverse ampiezze biologiche, con una motivazione attiva e disegnata ad hoc su ogni diversa situazione clinica.
La riabilitazione protesica, di qualsiasi tipologia ed estensione, è una metodica caratterizzata da grande predicibilità ed aspettative di sopravvivenza a lungo termine, che la letteratura scientifica quantifica con una incidenza di circa l’82-84% (1).
Per raggiungere questi risultati a lungo termine è però altrettanto necessaria una corretta prevenzione delle problematiche infiammatorie acute e croniche dei tessuti (2). Per queste ragioni l’igienista dentale deve predisporre un protocollo di follow-up a lungo termine specifico per i pazienti con riabilitazione protesica, strutturato su più livelli, coniugando la profilassi professionale di igiene orale con accurate istruzioni relative alle tecniche e ai presidi più indicati per l’igiene orale domiciliare, passando attraverso una fase di valutazione dei tessuti, della capacità collaborativa del paziente e dei livelli di esposizione ai fattori di rischio a cui questi si espone.
Il biofilm batterico è composto da una variegata comunità microbica che si deposita sulle superfici dentali, negli spazi interprossimali, sotto il bordo gengivale e sulla lingua, incorporata in una matrice di polimeri di origine batterica e salivare (3).
La gengivite è causata da sostanze derivate dalla placca microbica, che si accumula in corrispondenza o in prossimità del solco gengivale. La lesione iniziale è un’infiammazione acuta che può essere indotta sperimentalmente mediante l’applicazione di estratti di placca batterica sulla gengiva sana. La lesione precoce è caratterizzata da un infiltrato di cellule linfoidi predominante da linfociti T, caratteristico delle lesioni osservate nei siti di reazioni di ipersensibilità cellulo-mediate. La lesione precoce può essere indotta mediante l’applicazione di antigeni di contatto purificati ai tessuti gengivali di animali precedentemente sensibilizzati.
Con il peggioramento delle condizioni cliniche, compare la lesione accertata, predominata dai linfociti B e dalle plasmacellule. Le lesioni accertate possono rimanere stabili per periodi di tempo indefiniti, possono regredire o progredire (4).
La gengivite è particolarmente comune, infatti può colpire fino al 90% della popolazione mondiale ed è in grado di influire negativamente sulla qualità e sulla funzionalità della vita relativamente alla salute orale (5), ed è anche collegata ad alcune malattie sistemiche come il diabete e le malattie cardiovascolari (6).
Le evidenze scientifiche indicano che in alcuni casi la gengivite può progredire in parodontite. Essa comporta la perdita patologica del legamento parodontale e dell’osso alveolare (7), ed ha una diffusione fino al 50% negli adulti a livello mondiale.
La gengivite ha un impatto negativo sulla qualità della vita del paziente: compromette la salute orale e l’estetica del sorriso, creando difficoltà nella masticazione e nel linguaggio, qualora la parodontite dovesse causare la perdita di elementi dentali (8).
La gengivite è collegata a molti altri disturbi sistemici: diabete, malattie cardiovascolari e nascite premature (9).
Un efficace controllo del biofilm batterico è importante per mantenere la salute dei tessuti del cavo orale, in quanto previene malattie gengivali e i relativi effetti negativi associati. Ciò è strettamente dipeso dagli stili di vita del paziente (10).
Per contrastare la formazione del biofilm batterico, la disorganizzazione attraverso procedure manuali (11) è risultata efficace.Il solo spazzolamento, sia eseguito con una tecnologia manuale che elettrica (12), non permette di raggiungere tutte le aree interdentali (13).
La tecnologia ha prodotto nel tempo sofisticati strumenti per l’igiene interdentale, utilizzabili in associazione allo spazzolino, per assicurare un maggiore controllo interprossimale del biofilm batterico: il filo interdentale, gli scovolini interdentali professionali (IDB), gli scovolini interdentali in gomma (RIP o picks), gli idropulsori ad acqua e i dispositivi a getto d’aria.
Per pervenire ad una terapia di igiene orale domiciliare che risulti efficace, è necessario preparare dei protocolli operativi “personalizzati e condivisi” in concordance con il paziente. La filosofia operativa “tailor made” (Nardi et al., Università di Roma Sapienza (14)), sottolinea la particolare attenzione che bisogna porre alla valutazione anatomica del cavo orale, del biotipo tissutale, alla predisposizione del paziente e alle sue peculiarità caratteriali, che lo predispongono a scelte differenti tra strumentazione manuale o meccanica.
È necessario che il professionista valuti la destrezza nell’eseguire le operatività di igiene orale domiciliare. L’approccio clinico del TBM prevede come passaggio obbligato il controllo del biofilm batterico degli spazi interprossimali. L’evidenza scientifica ha dimostrato una maggiore efficacia degli scovolini professionali e in gomma rispetto al filo interdentale nella riduzione della placca interdentale (15) e dell’infiammazione gengivale (16), poichè ergonomicamente in grado di agevolare il paziente alle procedure domiciliari.
L’igiene orale domiciliare deve essere considerata come una vera e propria “terapia” e lo spazzolamento del cavo orale deve essere esaltato durante l’approccio motivazionale. Non è sufficiente suggerire movimenti da eseguire durante lo spazzolamento, come secondo tecniche del passato che presentavano tecnologie di spazzolini con assetto di setole che obbligavano a particolari movimenti, o l’uso esclusivo del filo interdentale, che per alcuni pazienti risultava difficoltoso ed in alcuni casi creava lesioni sul delicato tessuto gengivale.
Il professionista deve scegliere, in condivisione con il paziente, le tecnologie più adatte alla sua situazione clinica, all’anatomia dentale e all’ampiezza biologica degli spazi interprossimali. Per una opportuna personalizzazione dei protocolli di igiene orale domiciliare, è pertanto necessario scegliere tecnologie che rispondano a differenti e specifiche esigenze cliniche.
CASO CLINICO
L’efficacia dell’igiene orale domiciliare in prevenzione terziaria è difficile da ottenere ed è necessario porre attenzione all’approccio motivazionale del paziente, per seguirlo nella evoluzione del risultato e responsabilizzarlo sui corretti stili di vita per una buona salute orale.

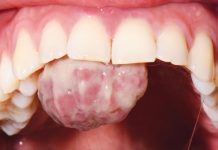
Si presenta alla nostra attenzione una paziente di 60 anni, non fumatrice, in apparente buona salute sistemica, con riabilitazione protesica dell’arcata superiore (figura 1). La paziente lamenta la difficoltà oggettiva nell’uso del filo interdentale e riferisce che l’anatomia del manufatto protesico non le permette in maniera agevole l’operatività, anche se il filo suggeritole risultava indicato ai pazienti protesizzati. La paziente è preoccupata in quanto presenta spesso food impaction negli spazi interprossimali e percepisce maleodore.
MATERIALI E METODI
Vengono rilevati gli indici clinici. Viene applicato il rilevatore di placca tritonale alla eritrosina per poter condividere con il paziente attraverso le immagini allo specchio la topografia del biofilm batterico e intercettare i siti più ritentivi nel cavo orale. Ciò consente di condividere la scelta della tecnologia più appropriata in termini di strumenti da impiegare per il controllo interprossimale del biofilm batterico. Si chiede al paziente di osservare la differente ampiezza biologica degli spazi interdentali e viene sottolineata l’esigenza di personalizzare la scelta degli scovolini.
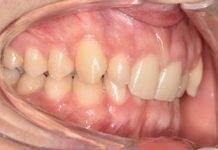
Viene suggerito D BIOTECH TECNIQUE (fig. 2, 3).
Il paziente presenta degli spazi interprossimali molto stretti nell’arcata superiore dove è presente una riabilitazione protesica. Scegliamo quindi di mostrare l’uso di una tecnologia interprossimale che permetta, attraverso le setole in gomma morbide e flessibili e al design curvo, di raggiungere facilmente l’intera bocca, comprese le aree di difficile accesso come i denti posteriori. Suggeriamo, inoltre, l’impiego di un altro scovolino in gomma dotato di un comodo astuccio da viaggio per andare incontro alle esigenze del nostro paziente che è un affermato professionista, costretto per lavoro a passare molto tempo fuori casa (fig. 4).

Nell’arcata inferiore rileviamo l’assenza delle papille interdentali e di conseguenza un aumento dell’ampiezza biologica; vi è quindi la necessità di utilizzare una tecnologica che si possa adattare in maniera ergonomica ed efficace alle diverse necessità. Consigliamo pertanto degli scovolini interdentali professionali di ultima generazione e di facile utilizzo con diametri differenti (optando per le misure ISO 7 e ISO 5) in quanto compatti, facili da usare e versatili, il che li rende particolarmente efficaci negli spazi interprossimali nel pieno rispetto delle diverse ampiezze biologiche (fig. 5).

Coinvolgiamo il paziente a provare attivamente l’uso degli scovolini. Le setole morbide e flessibili di questi diversi presidi interprossimali hanno stimolato e micro-massaggiato delicatamente le gengive dando una piacevole sensazione di sollievo. Il paziente ha inoltre percepito quanto fossero semplici e comodi da utilizzare in maniera quotidiana (fig. 6, 7).
RISULTATI
Al follow up il paziente presenta indici clinici migliorati e riferisce di avere una sensazione di maggiore igiene, in particolar modo apprezza di aver risolto la problematica fastidiosa del food impaction.
CONCLUSIONI
La tecnologia deve aiutare il professionista nel proporre soluzioni per raggiungere l’efficacia del controllo del biofilm batterico domiciliare dei pazienti, parte integrante di qualsiasi terapia odontoiatrica per il mantenimento della salute del cavo orale.
L’uso personalizzato degli scovolini ha confermato l’efficacia del risultato, migliorando gli indici clinici ed ha dimostrato che l’approccio TBM permette una maggiore aderence ai protocolli di igiene domiciliare, ridando al paziente protesizzato maggior sicurezza nella vita di relazione.
- Long-term implant survival and success: a 10-16-year follow-up of non-submerged dental implants. Simonis P, Dufour T, Tenenbaum H. Clin Oral Implants Res. 2010 Jul;21(7):772-7. doi: 10.1111/j.1600-0501.2010.01912.x.
- Dental implant management and maintenance: How to improve long-term implant success? Clark D, Levin L. Quintessence Int. 2016;47(5):417-23. doi: 10.3290/j.qi.a35870.
- J Ind Microbiol 1995 Sep;15(3):169-75. doi: 10.1007/BF01569822. Dental plaque as a biofilm P D Marsh 1, D J Bradshaw
- J Clin Periodontol. 1986 May;13(5):345-59. doi: 10.1111/j.1600-051x.1986.tb01471.x. Gingivitis R C Page
- Albandar J, Rams T. Global epidemiology of periodontal diseases: an overview. Periodontol 2000 2002;29:7-10
- Borgnakke W, Ylöstalo PV, Taylor GW, Genco RJ. Effect of periodontal disease on diabetes: systematic review of epidemiologic observational evidence. J Periodontol 2013;84:S135-S152.
- Periodontol 2000. 2017 Oct;75(1):7-23. doi: 10.1111/prd.12221. Periodontitis: facts, fallacies and the future Jørgen Slots
- Ferreira MC, Dias-Pereira AC, Branco-deAlmeida LS, Martins CC, Paiva SM. Impact of periodontal disease on quality of life: a systematic review. J Periodontal Res 2017;52:651-665.
- Reynolds I, Duane B. Periodontal disease has an impact on patients’ quality of life. Evidence Based Dentistry 2018;19:14-15.
- Monsarrat P, Blaizot A, Kemoun P, Ravaud P, Nabet C, Sixou M, Vergnes JN. Clinical research activity in periodontal medicine: a systematic mapping of trial registers. J Clin Periodontol 2016;43:390-400
- Jepsen S, Blanco J, Buchalla W, Carvalho JC, Dietrich T, Dorfer C, Eaton KA, Figuero E, Frencken JE, Graziani F, Higham SM, Kocher T, Maltz M, Ortiz-Vigon A, Schmoeckel J, Sculean A, Tenuta LM, van der Veen MH, Machiulskiene V. Prevention and control of dental caries and periodontal diseases at individual and population level: consensus report of group 3 of joint EFP/ORCA workshop on the boundaries between caries and periodontal diseases. J Clin Periodontol 2017;44 Suppl 18:S85-s93.
- Chandki R, Banthia P, Banthia R. Biofilms: A microbial home. J Indian Soc Periodontol 2011;15:111-4
- Johnson T, Worthington HV, Clarkson JE, Poklepovic Pericic T, Sambunjak D, Imai P. Mechanical interdental cleaning for preventing and controlling periodontal diseases and dental caries (protocol). Cochrane Database Syst Rev 2015;Issue 12. Art. No.: CD0120
- Poklepovic T, Worthington HV, Johnson TM, Sambunjak D, Imai P, Clarkson JE, Tugwell P. Interdental brushing for the prevention and control of periodontal diseases and dental caries in adults. Cochrane Database Syst Rev 2013:Cd009857.
- Nardi GM, Sabatini S, Guerra F, Tatullo M, Ottolenghi L. – Tailored brushing method (TBM): an innovative simple protocol to improve the oral care. J Biomed 2016; 1:26-31).
- Graziani F, Palazzolo A, Gennai S, Karapetsa D, Giuca MR, Cei S, Filice N, Petrini M, Nisi M. Interdental plaque reduction after use of different devices in young subjects with intact papilla: A randomized clinical trial. Int J Dent Hyg 2018;16:389-396.
- Kotsakis GA, Lian Q, Ioannou AL, Michalowicz BS, John MT, Chu H. A network meta-analysis of interproximal oral hygiene methods in the reduction of clinical indices of inflammation. J Periodontol 2018;89:558-570.
The clinical conditions of the tissues of the oral cavity were evaluated through the plaque detector. This allowed to share the images with the patient for a better motivational approach and to establish an appropriate agreement on the proposed therapies. His current lifestyle was detected by listening to the patient’s needs and expectations.
The need to use different interproximal tools was shared with the patient, in order to achieve an effective interproximal removal of the bacterial biofilm according to the different biological needs.
To propose a customized TBM approach, dedicated to the patient with prosthetic rehabilitation, for the control of the bacterial biofilm in the interdental space.
The patient appreciated the different technologies that allowed him, in an ergonomic way, a perfect interproximal control of the bacterial biofilm of the oral cavity, keeping the affected tissues healthy.
For patients with different biological widths, it is necessary to choose effective oral hygiene therapies at home, suitable for allowing the control of problems caused by bacterial activity in the interproximal spaces, including gingival inflammation. The patient must be motivated to carefully manage the different biological widths, with an active motivation designed specifically for each different clinical situation.