Diagnosi
Studio
Terapia
Controllo

La scheda
Situazione clinica iniziale
Mobilità incisivo centrale superiore sinistro conseguente a frattura radicolare.
esami strumentali
Rx periapicale, sondaggio pardodontale.
possibili soluzioni terapeutiche
- Estrazione e inserimento immediato dell’impianto,
a) con contemporanea gestione del deficit tissutale o
b) restauro immediato. - Estrazione e ridge preservation con innesto e uccessivo inserimento di impianto.
- Estrazione e successivo inserimento di impianto.
soluzione terapeutica adottata
Estrazione e successivo inserimento di impianto.
Situazione clinica iniziale
Paziente MM, di sesso femminile, età 46 anni, non fumatrice, patologie generali: nessuna.
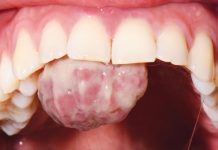
La paziente si è presentata per mobilità del centrale superiore sinistro, leggero dolore e gonfiore in sede vestibolare (Fig. 1).

All’esame obiettivo si evidenzia una mobilità di grado 3 con leggera estrusione.
Al sondaggio parodontale viene registrata una tasca di 7 mm in sede vestibolare, in modo puntiforme (Fig. 2a).
I restanti elementi dentari non mostrano un sondaggio patologico.
La paziente presenta una esposizione del display dento-gengivale con una linea del sorriso alta.
Presenta inoltre elevate aspettative estetiche.
Esami strumentali
All’esame radiografico, effettuato con radiografia periapicale (Fig. 2b), si evidenzia la presenza di un trattamento canalare e di una ricostruzione a tipo perno moncone supportato da una corona metallo-ceramica.
Gli elementi obiettivi e strumentali hanno portato alla diagnosi di frattura radicolare e alla necessità di estrarre l’elemento dentale (Fig. 2c).
Il sondaggio e la mobilità indicano un processo di riassorbimento osseo vestibolare.
Soluzioni terapeutiche prese in considerazione
Dovendo sostituire l’elemento dentale e considerando la soluzione implantoprotesica come la più idonea, visto la situazione di salute e integrità degli elementi vicini, sono state prese in considerazioni le seguenti soluzioni.
- Estrazione e inserimento immediato dell’impianto, con a sua volta due possibilità:
a) posizionamento del solo impianto, con contemporanea gestione del deficit tissutale;
b) posizionamento immediato di corona provvisoria su impianto (restauro immediato). - Estrazione e procedura di ridge preservation mediante l’utilizzo di sostituti ossei e chiusura del gap mucoso con innesto epitelio-connettivale o sostituti collagenici. Successivo inserimento di impianto a distanza di tempo.
- Estrazione e semplice stabilizzazione del coagulo con successivo inserimento di impianto.
Soluzione terapeutica adottata
La presenza di una frattura vestibolare e di una perdita ossea a essa correlata, evidenziata dal sondaggio e dalla mobilità dentale, ci hanno indotto a considerare la necessità di gestire un aumento dei tessuti duri o dei tessuti sia duri che mucosi.
Il deficit di tessuto conseguente alla frattura radicolare può essere gestito come prima fase chirurgica, rinviando l’inserimento dell’impianto. Altrimenti può essere effettuato al momento dell’inserimento dell’impianto con un unico intervento.
Riguardo alla prima soluzione, un inserimento dell’impianto come unico trattamento, effettuato immediatamente al momento dell’estrazione, comporterebbe comunque la necessità di una contemporanea gestione del deficit tessutale con una procedura a tipo GBR (Guided Bone Regeneration).
Quest’ultima comporta solitamente una chiusura per prima intenzione e una situazione di sterilità, condizioni non facili da ottenere al momento dell’estrazione.
In particolare, la chiusura per prima intenzione comporta l’esecuzione e la mobilizzazione estesa di lembi.
Nel caso della realizzazione di un provvisorio fisso immediato su impianto (restauro immediato), si aggiungono ulteriori fattori di rischio legati ai possibili carichi trasmessi alla fixture.
In un settore estetico, inserire un impianto al momento dell’estrazione, specie in caso di contemporanea necessità di trattamenti additivi, comporta il rischio che in caso di complicanze, anche lievi, si possa compromettere il risultato atteso.
Nei settori anteriori, specie in caso di elevate aspettative estetiche, è solitamente consigliabile un approccio stadiato nel quale l’inserimento della fixture sia effettuato quando le condizioni ossee e mucose raggiunte siano ottimali.
Nel caso della seconda soluzione, le metodiche rigenerative effettuate al momento dell’estrazione, dette “ridge preservation” o “socket preservation”, comportano una serie di possibili vantaggi, ma anche di aspetti da valutare criticamente.
Queste infatti, impiegando biomateriali, comportano un tempo di attesa di almeno 5-6 mesi prima di procedere con l’inserimento dell’impianto.
Altri fattori potenzialmente di rischio sono legati al fatto di utilizzare sostituti ossei in una situazione potenzialmente settica.
Per i motivi sopra esposti, è stata scelta la terza possibilità.
Questa soluzione suddivide il trattamento in più fasi chirurgiche, comportando comunque una minore invasività delle singole fasi, una maggiore sicurezza e la possibilità di correggere eventuali complicanze.

Nel caso specifico, al momento dell’estrazione (Fig. 3) è stata effettuata una stabilizzazione del coagulo mediante una matrice dermica suina (Mucoderm, Botiss) in grado di occludere l’alveolo e di integrarsi rapidamente nel tessuto molle (Fig. 4).

Una volta stabilizzato il coagulo è stato realizzato un provvisorio tipo Maryland Bridge, incollato ai denti vicini (Fig. 5). In questo modo si evita una compressione dei tessuti superficiali.
Non avendo utilizzato sostituti ossei, non è stata necessaria un’attesa di 5-6 mesi. È stato invece effettuato un rientro operatorio a 12 settimane (Fig. 9), tempo necessario alla ricostituzione dei tessuti molli superficiali, alla risoluzione di eventuali aree di infezione e a una parziale guarigione ossea.

Al momento di questa seconda fase si è evidenziato un deficit volumetrico vestibolare, verosimilmente per riassorbimento del processo alveolare orale (bundle bone).
Al momento del rientro chirurgico è stato effettuato un posizionamento implantare in grado di rispettare la futura ricostruzione protesica (Fig. 10, 11).
È stato utilizzato un impianto da 3,3 mm di diametro (Straumann BLT 3.3 per 12 mm) allo scopo di consentire il formarsi di un volume mucoso vestibolare adeguato al condizionamento.
Disponendo di un tessuto molle ricostituito, seppure con una contrazione vestibolare, è possibile intraprendere eventuali trattamenti additivi con maggiore sicurezza e minore invasività.
Al fine di correggere la contrazione vestibolare è stata inserita una ulteriore porzione di matrice dermica suina in sede sottoperiostale (Fig. 12).

Questo materiale ha dimostrato capacità di incrementare il volume dei tessuti molli in maniera prevedibile, seppure secondo modalità diverse rispetto all’innesto di tessuto connettivale autologo.
Una volta aumentato il volume mucoso vestibolare, è stata realizzata una vite di guarigione personalizzata (Fig. 13) in modo da condizionare i tessuti molli ad assumere la forma dell’emergenza dell’incisivo centrale.

L’attesa dell’integrazione è stata effettuata con lo stesso tipo di provvisorio incollato (Fig. 14).

A distanza di 1 settimana si osserva una contrazione delle papille mucose (Fig. 15), ma a 3 mesi si osserva un sostanziale recupero delle stesse (Fig. 16), grazie alla presenza di adeguati picchi ossei residui e della conformazione del restauro provvisorio (Fig. 17).
Allo scopo di continuare a condizionare i processi di guarigione dei tessuti molli, a integrazione implantare avvenuta, è stata presa una impronta (Fig. 18) per la realizzazione di un provvisorio avvitato (Fig. 19).
Dopo 12 settimane, il provvisorio è stato rimosso per controllare e procedere alla realizzazione del restauro definitivo (Fig. 20).

È stata realizzata una corona in disilicato di litio su base in titanio (Fig. 21), con sistema di ritenzione avvitato.

I controlli a distanza di tempo hanno evidenziato un buon mantenimento dei volumi mucosi (Fig. 22 e 23).
Conclusioni
La sostituzione di elementi dentari nel settore estetico comporta sempre uno sforzo da parte del clinico e di tutto il team di lavoro per contrastare la perdita di volumi ossei e mucosi conseguente all’estrazione.
Il solo posizionamento di un impianto raramente è sufficiente per raggiungere un risultato ottimale. Oltre alla selezione dei materiali più idonei e della tecnica chirurgica corretta, risulta determinante anche la scelta della strategia della gestione del caso al fine di minimizzare i rischi e di raggiungere il risultato migliore.
Una stadiazione delle fasi chirurgiche e la possibilità di correzioni nei vari step risulta spesso consigliabile, specie per pazienti con elevate aspettative estetiche.
Si tratta di trattamenti comunque prolungati, nei quali deve essere assicurata una vita di relazione accettabile.
Nel caso in oggetto, è stato possibile contenere l’invasività e il disagio funzionale ed estetico raggiungendo, attraverso semplici passaggi, un risultato adeguato.
- Misawa M, Lindhe J, Araújo MG. The alveolar process following single-tooth extraction: a study of maxillary incisor and premolar sites in man. Clin Oral Implants Res 2016 Jul;27(7):884-9. doi: 10.1111/clr.12710. Epub 2015 Nov 14.
- Arora H, Khzam N, Roberts D, Bruce WL, Ivanovski S. Immediate implant placement and restoration in the anterior maxilla: Tissue dimensional changes after 2-5 year follow up. Clin Implant Dent Relat Res 2017 Aug;19(4):694-702. Epub 2017 Apr 21.
- Basso FG, Hebling J, Marcelo CL, de Souza Costa CA, Feinberg SE. Development of an oral mucosa equivalent using a porcine dermal matrix. Br J Oral Maxillofac Surg 2017 Apr;55(3):308-311Epub 2016 Oct 7.
- Araújo MG, da Silva JCC, de Mendonça AF, Lindhe J. Ridge alterations following grafting of fresh extraction sockets in man. A randomized clinical trial. Clin Oral Implants Res 2015 Apr;26(4):407-412. Epub 2014 Mar 12.
- Poskevicius L, Sidlauskas A, Galindo-Moreno P, Juodzbalys G. Dimensional soft tissue changes following soft tissue grafting in conjunction with implant placement or around present dental implants: a systematic review. Clin Oral Implants Res. 2017 Jan;28(1):1-8. Epub 2015 May 5.
- Jepsen S, Schwarz F, Cordaro L, Derks J, Hämmerle CHF, Heitz-Mayfield LJ, Hernández-Alfaro F, Meijer HJA, Naenni N, Ortiz-Vigón A, Pjetursson B, Raghoebar GM, Renvert S, Rocchietta I, Roccuzzo M, Sanz-Sánchez I, Simion M, Tomasi C, Trombelli L, Urban I. Regeneration of alveolar ridge defects. Consensus report of group 4 of the 15th European Workshop on Periodontology on Bone Regeneration. J Clin Periodontol 2019 Apr 30. [Epub ahead of print]
Journal of Osseointegration, 11(2), 91-96.