INTRODUZIONE
In caso di edentulismo, specialmente se di vecchia data, è di frequente riscontro nella pratica clinica la necessità di riabilitare zone anatomiche caratterizzate da tessuto osseo scarsamente disponibile, sia in senso verticale che trasverso, per l’inserimento di impianti osteointegrabili (1, 2, 3).
Con il progredire delle conoscenze scientifiche, al fine di consentire il posizionamento di impianti anche in creste atrofiche, sono state sviluppate tecniche chirurgiche atte a rigenerare artificialmente il tessuto osseo fino a ottenere una quantità volumetrica minima per l’inserimento di impianti di dimensioni adeguate al caso clinico. Si tratta di metodiche rigenerative che prevedono l’utilizzo d’innesti (onlay/inlay) o l’uso della distrazione osteogenetica (4-12). Tali tecniche richiedono al paziente un certo impegno fisico, sia pur variabile a seconda dei casi, che ne sconsiglia l’utilizzo nelle categorie a rischio; se a questo si aggiunge la non predicibilità dei risultati e un’innumerevole serie di complicanze (13-24), si comprende come il loro impiego debba essere limitato a casi selezionati.
Nella tabella 1 vengono elencate le più frequenti complicanze legate alla chirurgia rigenerativa appositiva, mentre nella tabella 2 quelle legate alla chirurgia rigenerativa distrattiva.
Tali considerazioni hanno stimolato la comunità scientifica a ricercare delle valide alternative terapeutiche alla rigenerazione ossea che permettessero il posizionamento di impianti endossei in creste atrofiche, limitando al massimo l’insorgenza di sequele e complicanze indesiderate. Quindi, si è indirizzata l’attenzione verso metodiche capaci di assecondare situazioni anatomiche non ottimali consentendo l’utilizzo, primario ed unico, dell’implantologia osteointegrata senza dover ricorrere a tecniche rigenerative preparatorie (25).
Una di queste metodiche prevede il posizionamento di particolari impianti, detti aghi di Scialom, ovvero strutture di titanio liscio, di grado 2 o 5, di forma cilindrica, con diametro 1,2-1,3-1,5 mm e lunghezza 35 mm. Tali impianti hanno una particolare punta lanceolata che ne facilita la penetrazione nel tessuto osseo quando l’ago ruota. Questa tecnica chirurgica è utilizzata sin dagli anni Sessanta (26, 27, 28) con un elevato success rate, superiore a quello di altri tipi di impianti dell’epoca.
INDICAZIONI E CONTROINDICAZIONI DELL’IMPLANTOLOGIA AD AGHI
In passato, complice la mancanza di altri sistemi ad alta affidabilità come quelli presenti oggi sul mercato, l’implantologia ad aghi veniva considerata quasi una tecnica universale e, come tale, era impiegata per la risoluzione di ogni tipo di edentulia ivi comprese quelle con presenza di osso ben trofico.
Con il progredire delle conoscenze scientifiche la situazione è molto cambiata e gli aghi di Scialom hanno visto limitare progressivamente il campo d’impiego: si può affermare che oggi sono considerati impianti di soccorso utili al trattamento di ben definite anatomie ossee non curabili con impianti root-form.
Per chiarire meglio il concetto sono necessarie alcune considerazioni.
La valutazione quantitativa dell’osso alveolare può essere inquadrata didatticamente mediante varie classificazioni tra cui quella di Cawood-Howell (29) che sembra coniugare al meglio semplicità e completezza d’insieme.
Tali autori suddivisero le atrofie alveolari in sei classi:
- classe 1: cresta dentula;
- classe 2: alveolo postestrattivo immediato;
- classe 3: cresta alveolare arrotondata con spessore e altezza adeguata;
- classe 4: cresta a lama adeguata in altezza ma con spessore insufficiente;
- classe 5: cresta piatta con riassorbimento rilevante sia in senso longitudinale sia trasversale;
- classe 6: cresta depressa con totale scomparsa del processo alveolare e parziale perdita dell’osso basale.
intraoperatorie | postoperatorie |
|---|---|
| frattura dell’innesto | mobilizzazione dell’innesto |
| prelievo d’inadeguata quantità | deiscenze tissutali |
| lesione vascolare | necrosi tissutale/pulpare |
| lesione nervosa | disturbi della sensibilità |
| riassorbimento osseo dell’innesto | |
| edema/ecchimosi | |
| eccessivo disconfort per il paziente per due siti d’intervento | |
| infezioni |
| intraoperatorie | postoperatorie | durante la distrazione | dopo la distrazione |
|---|---|---|---|
| difficoltà nel completare l’osteotomia dal lato linguale | parestesia | deiscenza della sutura | insufficiente o inadeguata formazione di osso |
| frattura iatrogena del segmento osseo osteotomizzato | ematomi | perforazione della mucosa | presenza di osso neoformato di scarsa qualità |
| interferenza del segmento osteotomizzato con l’occlusione | disconfort per il paziente | insorgenza di ulcere legate al distrattore | riassorbimento osseo dovuto alla perdita marginale a carico della porzione più coronale del segmento distratto |
| danneggiamento del plesso vascolare del pavimento della bocca | infezioni | inclinazione palatale/linguale del segmento distratto |
I vantaggi degli impianti ad ago stanno soprattutto nella loro sottigliezza e lunghezza che permette di considerarli impianti di profondità ideali.
Per il loro diametro ridotto si prestano bene ad affrontare le atrofie di classe 4, mentre per la lunghezza trovano ideale terreno di applicazione nella classe 5. Si escludono le classi 2 e 3 risolvibili con impianti root-form, anche monofasici, e la classe 6 trattabile solo con innesti ossei.
DESCRIZIONE DELLA SISTEMATICA AD AGHI
Per la creazione del sito implantare (30) è sufficiente eseguire un foro d’invito nella corticale con una fresa guida, detta Torpan, di diametro di 0,9 o 1,3 mm e lunghezza 18 o 25 mm, perché l’ago, montato su di un mandrino inserito su manipolo contrangolo, penetri facilmente nel tessuto osseo sottostante, grazie alla sua sottigliezza e, soprattutto, alle caratteristiche della punta a lancia.
E’ importante usare una ridotta velocità di rotazione per l’inserimento dell’ago (30-60 RPM). In questo modo l’operatore può apprezzare le variazioni di consistenza dell’osso che l’ago sta attraversando, tanto da percepire l’impatto della corticale opposta; il suo raggiungimento è fondamentale per il successo della tecnica (bicorticalismo) (31, 32) rappresentando l’unica possibilità di stabilità primaria per l’ago, tale da permetterne l’osteointegrazione.
L’impianto ad ago trova la sua indicazione elettiva nelle riabilitazioni implantoprotesiche di creste atrofiche, specie mandibolari (33), potendo essere inserito in spessori ossei fino a un minimo di 2,2 mm (figg. 1, 2 e 3).
Inoltre, grazie alle sue caratteristiche dimensionali, può agevolmente superare formazioni anatomiche di rispetto quale, ad esempio, il canale mandibolare (figg. 4 e 5),
che tende a “superficializzarsi” in rapporto all’involuzione atrofica dell’osso (34).
Nelle monoedentulie gli aghi sono inseriti con assi divergenti per poi essere solidarizzati direttamente nel punto di emergenza dalla cresta ossea; viceversa, in caso di riabilitazioni protesiche estese, vanno inseriti “a pettine”, ossia affiancati e non paralleli (figg. 6 e 7).
Una volta posizionati è sempre indispensabile provvedere alla loro solidarizzazione reciproca con barrette o fili di titanio trasversali (fig. 8).

Le barrette solidarizzatrici, generalmente di sezione circolare e con un diametro variabile di 1-1,2-1,5 mm, devono essere posizionate in sede paragengivale, discostate dalla mucosa di almeno 3 mm per facilitare le manovre igieniche da parte del paziente.
L’unione delle emergenze implantari è attuata mediante la saldatrice intraorale che esegue una saldatura elettrica di tipo autogeno (35-40), ovvero si realizza la microfusione del punto di contatto dei due pezzi di titanio.
Si ottengono, quindi, sistemi biomeccanici formati dall’unione di più forme (impianti) a creare dei bipodi e tripodi provvisti di un notevole grado di stabilità e con appoggio pluricorticale altamente ritentivo tale da supportare da subito il carico protesico.
La ricerca della divergenza, in questo tipo di implantologia, è dettata dal fatto che il parallelismo rappresenta un fattore sfavorevole dal punto di vista biomeccanico. Infatti, in caso di impianti disposti con gli assi paralleli tra loro, i vettori di forza delle sollecitazioni funzionali eccentriche, costituite dagli atti masticatori laterali, vanno a cadere al di fuori del poligono di base con instabilità del sistema (25) (fig. 9). Di contro, la costruzione di sistemi implantari con assi divergenti consente di ottenere un poligono di base più ampio sì da rendere la struttura maggiormente resistente alle sollecitazioni eccentriche, visto che i loro vettori cadono all’interno di tale area (25) (fig. 10).
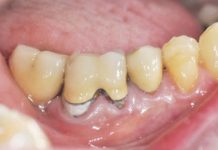
Come avviene nell’implantologia elettrosaldata in generale, anche nel caso degli aghi di Scialom, le formazioni a tripode e la presenza della barra di solidarizzazione comportano dei problemi aggiuntivi di igiene per l’inevitabile presenza di sottosquadri e sovracontorni protesici (fig. 11) che, pur non costituendo un fattore di pericolo per la salute degli impianti (41), dovranno essere gestiti in maniera adeguata (42).

Rispetto ad altre tecniche implantari, specie se accompagnate ad interventi di ricostruzione ossea, l’utilizzo degli aghi si rileva di gran lunga meno traumatico data la mancanza, nella stragrande maggioranza dei casi, di alcun tipo di lembo chirurgico e per il fatto che il loro inserimento non comporta asportazione di osso.
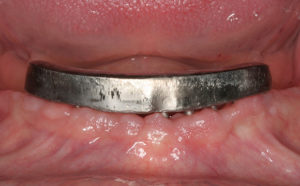
Altro grande vantaggio di questa metodica è che il paziente può uscire dalla seduta chirurgica con gli elementi provvisori fissi inseriti e funzionali (fig. 12).


In caso di protesi mobile overdenture, è possibile la pronta stabilizzazione della stessa mediante ribasatura con resina morbida (figg. 13-22).
In definitiva, si ottengono tutta una serie di benefici funzionali, estetici e psicologici ben apprezzati sia dal paziente che dall’odontoiatra.
MATERIALI E METODI
Nell’arco di tempo compreso tra il 1978 ed il 2002, in 11 centri odontoiatrici italiani privati sono stati trattati, con implantologia ad aghi, 589 pazienti (239 maschi e 350 femmine) di età compresa tra i 18 e i 90 anni.
Per ogni singolo sito chirurgico di ciascun paziente sono stati raccolti dei dati statistici mediante la compilazione di una scheda (tab. 3) appositamente messa a punto.
Nella ricerca sono stati inclusi anche i pazienti fumatori (283), dei quali 50 con un consumo giornaliero di sigarette maggiore di 20.
Prima del trattamento si è provveduto ad informare i pazienti sulle procedure attuate, sia verbalmente sia con modulo scritto per il consenso informato. È stata eseguita un’attenta anamnesi per appurare lo stato di salute generale; sono stati eseguiti esami radiografici (endorali, ortopanoramica). Solo in pochi casi, a causa del non diffuso utilizzo della Tc dentascan nell’arco temporale preso in considerazione, si è fatto ricorso a tale sistematica radiologica. Sono state rilevate impronte per modelli di studio e per la realizzazione di protesi provvisoria in resina.
Ad alcuni pazienti, a seconda della necessità anamnestica, è stata somministrata una terapia antibiotica per bocca (amoxicillina cpr, 1 g), 2 g un’ora prima dell’intervento.
Gli impianti ad ago utilizzati, realizzati in titanio certificato per uso medicale secondo la Norma ASTM F67, nonché le barrette in titanio e la saldatrice intraorale sono forniti di tutti i requisiti necessari per essere conformi alle direttive legislative attuali.
All’atto dell’intervento, laddove non si è resa necessaria l’elevazione di lembi mucoperiostei, è stata anestetizzata la sola mucosa superficiale crestale, con una minima quantità di articaina cloridrato addizionata ad adrenalina 1:100.000, per infiltrazione della sottomucosa.
Nel trattamento delle edentulie inferiori, particolare attenzione è stata posta a evitare l’anestesia del nervo alveolare inferiore e, quindi, del suo territorio di innervazione.
Tale accortezza è di ausilio, spesso, per correggere, sotto indicazione del paziente, la direzione di inserzione dell’impianto: durante le manovre di inserimento degli aghi, infatti, il paziente non avverte alcuna sensazione dolorifica se non quando si è in prossimità del nervo alveolare inferiore.


La riabilitazione di pluriedentulie ha comportato l’inserimento degli impianti secondo lo schema “a pettine”.
Inoltre, poiché gli impianti nel punto di emergenza crestale hanno inclinazioni leggermente diverse, sono stati parallelizzati tra di loro, mediante una pinza, agendo in prossimità del punto di emergenza dall’osso, con un deciso piegamento unidirezionale. Le parti emergenti dalla mucosa sono state tagliate tutte alla stessa altezza.
Mediante saldatura intraorale si è proceduto alla solidarizzazione delle parti implantari emergenti con una barretta di titanio, posizionata a livello paragengivale. Particolare attenzione è stata posta nel posizionamento della barra subito sopra il centro della cresta ossea: successivamente sono stati ben rifiniti i siti di saldatura.
Il risultato è stata una struttura con pareti regolari, avente come base la barretta, tale da rendere possibile l’applicazione immediata, previa ribasatura, di un provvisorio precedentemente preparato.
Attesa la fase di guarigione ossea, per ridurre ulteriormente la presenza di sottosquadri, gli interstizi presenti tra le barrette di contenzione e le parti emergenti degli impianti sono stati chiusi con resina autopolimerizzante sì da ottenere una struttura, detta “muretto”, su cui, dopo aver preso un’impronta con silicone, è stata prima costruita e poi cementata una mesostruttura in metallo tale da permettere la precisa inserzione della protesi definitiva. La cementazione della mesostruttura è stata effettuata con cemento-resina autopolimerizzante tale da garantire, non sola la tenuta, ma anche il sigillo di eventuali spazi vuoti inevitabilmente presenti.
Sono stati coinvolti nel trattamento chirurgico 628 siti anatomici: 248 mascellari superiori e 335 mandibolari, mentre in 45 pazienti sono stati trattati con la stessa metodica e la mandibola e il mascellare, poiché entrambi con edentulia (tab. 4).
| TOTALI | 628 |
|---|---|
| mascellare superiore | 248 |
| mandibola | 335 |
| mascellare + mandibola | 45 |
| lieve | 74 pazienti |
|---|---|
| media | 272 pazienti |
| grave | 243 pazienti |
| Complicanze | n. pazienti | tipo di complicanza |
|---|---|---|
| dopo 10 giorni | 80 (13.6%) | |
| 49 | gonfiore | |
| 16 | parestesia | |
| 8 | ipoestesia | |
| 3 | infezioni | |
| 1 | sanguinamento protratto | |
| a distanza | 42 (7.13%) | |
| 16 | riassorbimento osseo | |
| 10 | osteite | |
| 7 | mucosite | |
| 7 | dolenzia diffusa | |
| 2 | frattura aghi |
| Aghi inseriti | Aghi rimossi |
|---|---|
| 3.856 | 27 (0,7%) |
| 2 dopo due mesi per risolvere ipoestesia | |
| 3 dopo due mesi | |
| 6 dopo cinque mesi | |
| 2 dopo otto mesi | |
| 1 dopo dodici mesi | |
| 9 dopo un tempo non definito |
Sono stati trattati 233 siti anatomici postestrattivi e 703 siti edentuli da vecchia data. Un operatore partecipante al report ha utilizzato gli aghi esclusivamente a supporto di impianti a vite (25 casi trattati).
La maggior parte degli operatori ha utilizzato, per l’inserzione degli aghi, la tecnica “mista”, ovvero in prima battuta l’ago montato su apposito mandrino con contrangolo e successivamente il posizionamento tramite percussione.
La velocità di inserzione utilizzata, nelle fasi iniziali dell’intervento, è stata tra i 30 ed i 60 RPM.
272 pazienti sono giunti all’osservazione con un grado medio di atrofia ossea, 243 con un quadro clinico di grave atrofia mentre in 74 pazienti sono stati trattati siti anatomici con atrofia di lieve entità; di questi ultimi, la maggior parte di età superiore ai 65 anni (tab. 5).
In fase di preintervento, 189 pazienti presentavano all’esame obiettivo una situazione di igiene orale scarsa, maggiormente evidenziabile in pazienti consumatori di sigarette tra le 10 ed oltre le 20 giornaliere; un buono stato di igiene orale è stato osservato in 135 pazienti mentre, nella stragrande maggioranza (265) il grado di igiene orale riscontrato è stato soddisfacente.
Il numero d’impianti inseriti, nell’arco di tempo menzionato, è stato di 3.856, tutti di diametro compreso tra 1,2 e 1,5 mm.
Il tipo di accesso chirurgico è stato a “cielo coperto” in 288 pazienti, mentre in 251 casi si è fatto ricorso a procedure di elevazione di lembi mucoperiostei.
La tecnica “a cielo aperto” è stata riservata ai siti postestrattivi ed in tutte quelle situazioni nelle quali gli aghi sono stati utilizzati per una maggiore stabilizzazione di impianti root-form.
RISULTATI
In 80 pazienti sono comparse, nell’arco di 10 giorni successivi all’intervento, una serie di complicanze: gonfiore in 49 pazienti, parestesia in 16, ipoestesia in 8, complicanze infettive in altri 3 pazienti, mentre in un caso si è avuto un sanguinamento protratto per alcune ore dopo l’intervento.
In 42 pazienti, invece, sono comparse, a distanza di diverso tempo dall’intervento, le seguenti complicanze: riassorbimento osseo in 16 pazienti, mucosite in 7, in 10 c’è stata l’insorgenza di osteite, mentre 7 pazienti, per diverso tempo, hanno lamentato una dolenzia diffusa a carico della zona trattata; in 2 pazienti si è verificata la frattura degli aghi inseriti (tab. 6).
In generale le complicanze sono comparse nel 19% dei pazienti nei quali è stata utilizzata la metodica implantare ad aghi.
Appare chiaro che, mentre il gonfiore rappresenta la complicanza più frequente che si manifesta subito dopo l’intervento, il riassorbimento osseo, invece, è l’evento più temibile che può comparire a distanza di molto tempo dall’intervento stesso.
In 451 casi, tutti gli aghi inseriti sono stati solidarizzati tramite saldatrice intraorale e protesizzati con provvisori in resina contestualmente all’intervento chirurgico; nei rimanenti pazienti la protesi in resina è stata confezionata a distanza di un periodo massimo di novanta giorni dal posizionamento dei pilastri implantari.
La riabilitazione protesica definitiva è stata realizzata in 289 pazienti con un manufatto in lega nobile-ceramica, in 215 pazienti con una protesi in lega nobile-resina, nei rimanenti con corone in lega vile-ceramica.
Le riabilitazioni con materiali resinosi sono state sempre utilizzate in presenza di elementi naturali antagonisti.
Di tutti gli aghi inseriti, 27 sono stati rimossi a distanza di qualche tempo: in particolare, 8 dopo un periodo di tempo non definito, 13 dopo un tempo compreso tra i 2 ed i 5 mesi, in un caso la rimozione si è avuta dopo 12 anni e in un altro caso dopo 11 anni; 2 aghi, infine, sono stai rimossi poiché a stretto ridosso di un ramo nervoso e, quindi, ritenuti responsabili di ipoestesia, quadro clinico questo, prontamente risoltosi (tab. 7).
La tabella 8 riporta il riepilogo statistico dei risultati dello studio retrospettivo.

CONCLUSIONI
La tecnica di implantologia ad aghi di Scialom comporta una notevole riduzione dei costi biologici, grazie al ridotto traumatismo chirurgico necessario per l’inserzione degli impianti. La ridotta morbilità, rispetto a procedure di chirurgia appositiva, rigenerativa o distrattiva, consente di considerare l’implantologia ad aghi una valida metodica per la riabilitazione di mascellari edentuli specie nella popolazione anziana sempre più rappresentativa nella nostra società.
Inoltre, minimo è l’utilizzo del quantitativo di anestetico necessario, solitamente 1-1,5 ml; ciò deve essere tenuto in debita considerazione specie in quei pazienti con scadenti condizioni fisiche generali o con patologie sistemiche che ne limitano l’utilizzo.
In generale, pertanto, si tratta di una metodica di chirurgia implantare con indubbi vantaggi soprattutto funzionali e psicologici e, cosa da non trascurare, molto “rispettosa” del paziente.
- 1-year outcome from a long term prospective clinical trial.
- Int J Oral Maxillofacial Implants 2009 May-Jun;24(3):518-26.
- Zarone F, Sorrentino R, Matarasso S, Vaia E. Considerazioni cliniche sul trattamento implantoprotesico delle edentulie parziali. Implantologia Orale 2003;1:7-26.
- Basa S, Varol A, Sener ID, Sertgoz A. Posterior maxillary segmental osteotomy for restoring the mandible with dental implants: a clinical report. J Prosthet Dent 2008 May; 99(5):340-3.
- Brusati R, Chiapasco M, Ronchi P. Riabilitazione dei mascellari atrofici mediante trapianti ossei, osteotomie, innesti. Dental Cadmos 1977;13:11-4.
- Buser D, Dahlin C, Schenk RK. Guided bone regeneration in implant dentistry. Chicago: Quintessence; 1994.
- Chiapasco M, Zaniboni M, Boisco M. Augmentation procedures for the rehabilitation of deficient edentulous ridges with oral implants. Clin Oral Implant Res 2006 Oct;17 suppl 2:136-59.
- Chiapasco M, Romeo E, Casentini P, Rimondini L. Alveolar distraction osteogenesis vs. vertical guide bone regeneration for the correction of vertically deficient edentulous ridges: a 1-3 years retrospective study on humans. Clin Oral Implants Res 2004 Feb; 15(1):82-95.
- Chiapasco M, Zaniboni M, Rimondini L. Autogenousonlay bone grafts vs alveolar distraction osteogenesis for the correction of vertically deficient edentulous ridges: a 2-4 years prospective study on humans. Clin Oral Implants Res 2007 Aug;18(4):432-40.
- Felice P, Iezzi G, Lizio G, Piattelli A, Marchetti C. Reconstruction of atrophic posterior mandible with inlay technique and mandibular ramus block graft for implant prosthetic rehabilitation. Oral Maxillofacial Surg. 2009 Feb; 67(2):372-80.
- Ferreri G, Rossi A, Chiapasco M. Ricostruzione di difetti ossei con innesti autologhi. Implantologia Orale 2001;5:9-21.
- Jensen OT. Distraction osteogenesis and its use with dental implants. Dent Implantable Update 1999;10:33-6.
- Kamal D, Abida S, Jammet P, Goudot P, Yachouh J. Outcome of oral implants after autogenous bone reconstruction. Rev Stomatol Chir Maxillofac 2009 Apr;110(2):86-8.
- Maiorana C, Beretta M, Grossi GB, Santoro F. Incremento osseo nei gravi deficit alveolo-mascellari: revisione delle tecniche chirurgiche. Il Dentista Moderno 2007 Mag;25:5.
- Melloning JT, Nevins M. Guided bone regeneration of bone defects associated with implants: an evidence-based outcome assessment. Int J Periodontics Restorative Dent 1995;15:168-85.
- Nystrom E, Nilson H, Gunne J, Lundgren S. A 9-14 year follow up of onlay bone grafting in the atrophic maxilla. Int J Oral Maxillofac Surg 2009 Feb; 38(2):3-6.
- Barone A, Covani U. Maxillary alveolar ridge reconstruction with non vascularised autogenous block bone: clinical results. J Oral Maxillofac Surg 2007 Oct;65(10):2039-46.
- Enislidis G, Fock N, Millesi-Schobel G, Klug C, Wittwer G, Yerit K, Ewers R. Analysis of complications following alveolar distraction osteogenesis and implant placement in the partially edentulous mandible. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2005 Jul;100(1):25-30.
- Garcia A, Martin M, Vila P, Maceiras J. Minor complications arising in alveolar distraction osteogenesis. J Oral Maxillofac Surg 2002;60:496-501.
- Maurer P, Eckert AW, Kriwalsky MS, Scubert J. Scope and limitations of methods of mandibular reconstruction: a long term follow-up. Br J Oral maxillofacial Surg 2009 Jul; 31.
- Perdijk FB, Meijeer GJ, StriJen PJ, Koole R. Complications in alveolar distraction osteogenesis of the atrophic mandible. Int J Oral Maxillofac Surg 2007 Oct;36(10):916-21.
- Saulacic N, Martin MS, Comacho M, Garcia A. Complications in alveolar distraction osteogenesis: a clinical investigation. J Oral Maxillofac Surg 2007;65:267-74.
- Smoka W, Brosshardt DD, Mercske Spurn R, Iizuka T. Reconstruction of the severely atrophic mandible using calvarial splint bone grafts for implant supported oral rehabilitation. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006 Jan;101(1):35-42.
- Troulis MJ, Kaban LB. Complications of mandibular distraction osteogenesis. Oral Maxillofac Surg Clin North Am 2003 May;15(2):251-64.
- Fanali S. La riabilitazione delle edentulie distali superiori del mascellare atrofico: alternative terapeutiche al rialzo del seno mascellare. Leadership medica;23:265.
- Scialom J. Implants aiguilles (pin implants). J Oral Implant Transplant Surg 1965;11:18-23.
- Paoleschi C. L’impianto ideale: l’ago di titanio. Dental Cadmos 1972.
- Paoleschi C. Considerazioni ed esperienze con l’impianto ad ago di titanio. Dental Cadmos 1972.
- Cawood JI, Howell RA. A classification of the edentuolous jaw. Int J Oral Surg 1988;17:233-6.
- Apolloni M. Atlante pratico di implantologia dentale. Milano: Edi Ermes; 1989.
- Manenti PA. Bicorticalismo in implantologia. Atti del XXVI Congresso internazionale GISI (Impianti e trapianti dentari). Bologna, 7-8-9 giugno 1996. pp 155-7.
- Ivanoff C. Sennerby L. Lekholm U. Influence of mono and bicortical anchorage on the integration of titanium implants. A study in the rabbit tibia. International Journal Oral Maxillo Facial Surgery 1996;25:229-35.
- Dal Carlo L. Una soluzione implanto-protesica poco traumatica utile a trattare le mandibole atrofiche nel settore distale inferiore. Giornale Veneto di Scienze Mediche 2001;1:21-6.
- Brusca G. Implantologia ad aghi: considerazioni cliniche pratiche. Bilione (VE): Ed. Sagittario; 2003.
- Degidi M, Gehrke P, Piattelli A. Syncrystallization: a new technique for temporization of immediately loaded implants. 14th Annual Scientific Meeting European Association for Osteointegration. September 22-24, 2005. Munich, Germany.
- Fanali S, Vannini F. Impianti bifasici solidarizzati con sincristallizzatrice endorale. Doctor Os 2007 nov-dic;18(9):47-56.
- Lorenzon G. Sincristallizzazione a flusso di argon. Dental Tribune Feb 2007;3(3):6-14.
- Mondani PL, Mondani PM. La saldatrice elettrica intraorale di Pierluigi Mondani. Principi, evoluzione e spiegazione della saldatura per sincristallizzazione. Riv Odontostomatol Implantoprotesi 1982;4:28-32.
- Pasqualini ME, Mangini F, Colombo D, Manenti PA, Rossi F. Stabilizzazione di impianti emergenti a carico immediato. Saldatrice endorale. Dental Cadmos 2001;9:67-76.
- Hruska AR. Welding implants in mouth. J Oral Implant 1989;XV(3)198-203.
- Fanali S, Perrotti V, Riccardi L, Piattelli A, Piccirilli L, Ricci L, Artese L. Inflammatory infiltrate, microvessel density, Vascular Endothelial Growth Factor (VEGF), Nitric Oxide Synthase (NOS), and proliferative activity in soft tissues below intraorally welded titanium bars. Journal of Periodontology 2010;2:1-10.
- Dal Carlo L. Protesi fissa su barra elettrosaldata. Chirurgia Orale 2009;5(1):16-21.